체액량 결핍: 저혈량 및 탈수
핵심 포인트
- 체액량 결핍은 체액 손실이 체액 섭취를 초과할 때 발생합니다.
- 2세 미만 소아와 고령자는 위험이 증가합니다.
- 흔한 원인에는 구토, 설사, 발열·발한, 중증 출혈, 과도한 이뇨 효과, 불충분한 경구 섭취가 포함됩니다.
- 약물 관련 원인에는 이뇨제, aldosterone 저하 항고혈압제(예: ACE 억제제 및 ARBs), 완하제 과용이 포함됩니다.
- 추가 고위험군에는 만성질환자와 고온 환경 또는 야외 노출이 많은 사람이 포함됩니다.
- 경증 결핍은 경구 수분 보충으로 반응할 수 있으나, 중증 결핍은 흔히 IV 수액이 필요합니다.
- 중증 저혈량에서는 빠른 결정질 수액 주입이 1차이며, 결정질 반응이 제한되거나 저알부민혈증이 혈관내 결핍에 기여하면 albumin을 고려할 수 있습니다.
- 수분 균형은 측정 가능한 손실(sensible)과 측정 어려운 손실(insensible)을 모두 고려해야 하며, 특히 발열 또는 높은 호흡 요구 상태에서 중요합니다.
- Third spacing은 총 체액이 충분하거나 과다해 보여도 혈관내 저혈량을 유발할 수 있습니다.
병태생리
체액량 결핍은 유효 순환 혈액량을 감소시켜 생명 장기 관류를 저해할 수 있습니다. 혈관내 용적이 감소하면 압력과 조직 산소 전달을 보존하기 위한 보상기전이 활성화되지만, 손실이 장기화되거나 중증이면 보상이 무너질 수 있습니다.
조기 인지가 필수이며, 특히 고위험 연령군에서는 진행 시 임상 안정성이 빠르게 악화될 수 있습니다. 치료되지 않은 중증 혈관내 손실은 저혈량성 쇼크와 부적절한 산소 전달에 따른 세포 손상으로 진행할 수 있습니다. 안정한 성인에서는 일일 배출의 대부분이 소변이고 나머지는 피부/GI/폐의 불감 손실입니다. 어느 경로든 손실이 증가하고 섭취가 이를 따라가지 못하면 음성 균형이 빠르게 발생합니다.
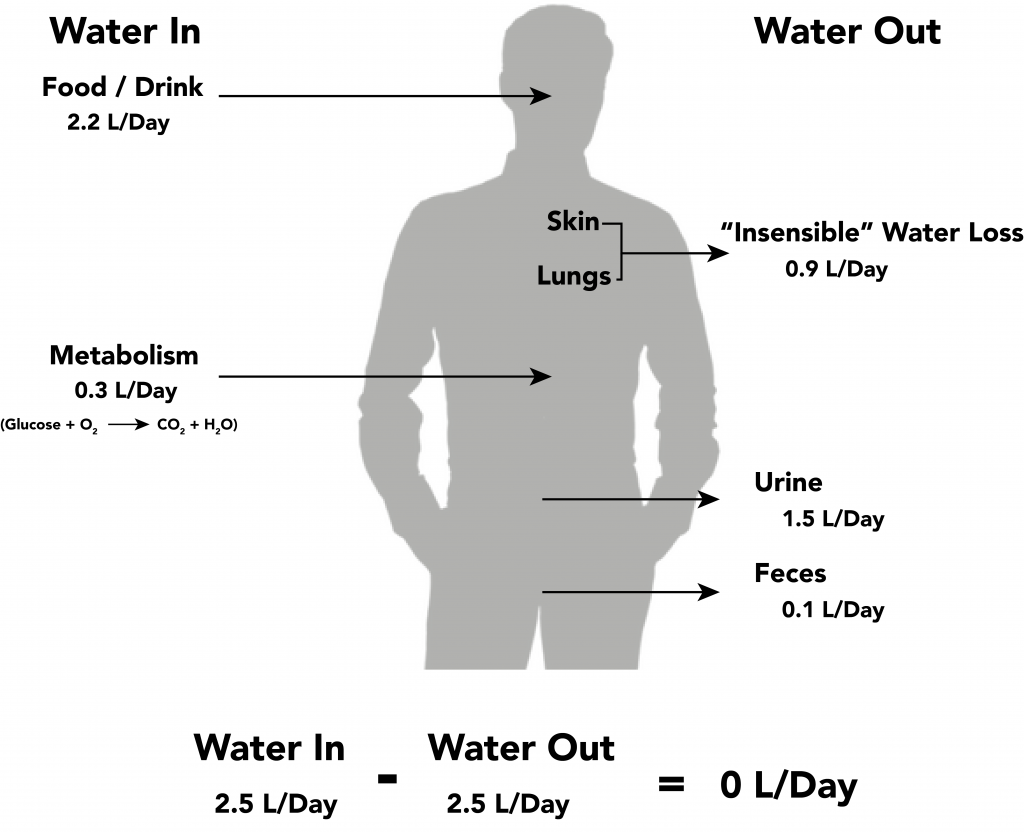 Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
분류
- 경증 결핍: 혈역학 안정성이 보존된 초기 탈수 징후.
- 중등도 결핍: 임상 징후 증가 및 기능 저하.
- 중증 결핍: 긴급 정맥 내 보충이 필요한 유의한 체액 손실.
- Third-spacing 저혈량: 모세혈관 누출 또는 교질삼투압 감소로 인한 혈관내 결핍과 동반된 간질성 부종.
간호 사정
NCLEX Focus
고위험군을 우선하고, 경증 탈수와 IV 소생이 필요한 중증 체액 손실을 구분합니다.
- 최근 체액 손실(구토, 설사, 발열, 발한)과 섭취 병력을 사정합니다.
- 결핍 중증도 추정 시 sensible 손실(예: 소변, 구토, 설사)과 insensible 손실(예: 호흡 및 피부 증발)을 구분합니다.
- 출혈과 약물 관련 이뇨를 포함한 추가 혈관내 손실 원인을 사정합니다.
- 경장 영양 의존 환자에서는 계획된 free-water 공급 이행을 확인합니다. 누락 시 진행성 탈수와 고나트륨혈증이 발생할 수 있습니다.
- 연하 제한 섭취 양상(예: 발열 동반 중증 인두통)을 사정합니다. 경구 수분 섭취를 빠르게 감소시킬 수 있습니다.
- 체액 섭취를 저해하는 신경학적 기여 요인(갈증 신호 저하, 연하 안전성 저하, 인지 장벽)을 사정합니다.
- 성인 고전적 탈수 단서(갈증, 건조/끈적 점막, 두통, 어지럼, 진한 농축뇨)를 사정합니다.
- 피로, 혼돈, 근경련, 기립성 저혈압, 빈맥, 흉통, 복통 같은 추가 전신 발현을 사정합니다.
- 편평한 경정맥과 지연된 모세혈관 재충만 시간을 혈관내 결핍 단서로 사정합니다.
- 영유아 탈수 징후(눈물 없는 울음, 3시간 이상 젖지 않은 기저귀, 보챔 또는 비정상적 졸림, 함몰된 눈, 대천문 함몰)를 사정합니다.
- 안구함몰(enophthalmos), 현저한 피부 천천히 돌아옴, 인지 변화 악화 같은 진행 탈수 단서를 사정합니다.
- 고령자에서 미묘한 섭취 감소와 증상 보고 지연을 사정합니다.
- 중증도 판단을 위해 관류, 소변량, 의식 상태 변화를 사정합니다.
- 결핍 중증도 또는 원인이 불명확하면 chemistry/electrolyte panel, CBC, 요검사의 진단 추세 검토를 지원합니다.
- 저혈량의 예상 검사 추세(hemoglobin/hematocrit 증가, BUN/creatinine 증가, 혈청 삼투질농도 증가, 혈청 sodium 증가, 소변 비중 증가)를 추세화합니다.
- 7일간 약 3 percent 초과 비의도적 체중 감소를 탈수 경고 양상으로 표시합니다.
- 혈압 추세를 사정하고 성인에서 수축기 BP 100 mm Hg 미만을 보고합니다(별도 기준 처방 시 제외).
- 위험 대상자에서 기립성 저혈압을 사정합니다(기립 시 수축기 20 mm Hg 초과 또는 이완기 10 mm Hg 초과 감소).
간호 중재
- 안전한 경우 경증 체액 결핍에 경구 수분 보충 전략을 시작합니다.
- 중증 사례는 IV 수액 치료를 신속히 상급 조정합니다.
- 임상 계획에서 금기가 없으면 중증 저혈량/저혈량성 쇼크에 빠른 등장성 결정질 보충을 1차로 사용합니다.
- 결정질 반응이 제한되고 저알부민혈증이 기여 요인일 때는 제공자 처방/정책에 따라 albumin(교질) 치료를 준비합니다.
- 빈번한 재사정으로 섭취, 배설, 반응 추세를 추적합니다.
- 소변량이 30 mL/hr 미만 또는 0.5 mL/kg/hr 미만이면 보고하고 신장 손상 진행을 모니터링합니다.
- 저혈량성 쇼크 임박 징후(맥박/호흡수 증가, 혈압 저하, 차고 축축한 피부, 약하고 가는 맥박, 혼돈)를 모니터링하고 응급 상급 조정합니다.
- 8시간 동안 30 mL/hr 미만(또는 0.5 mL/kg/hr 미만) 소변량 지속은 긴급 악화로 간주해 상급 보고합니다.
- 연령별 초기 탈수 경고 징후 교육을 제공합니다.
- 급성 교정 후 재발 예방을 위한 추적 관리를 조정합니다.
지연 인지 위험
악화되는 저혈량을 늦게 인지하면 급격한 악화와 장기 저관류로 이어질 수 있습니다.
약리학
체액 보충 치료가 중심이며, 약물 검토에서는 체액 손실을 악화시키거나 경구 섭취 허용도를 제한하는 약물을 확인해야 합니다.
임상 판단 적용
임상 시나리오
구토와 설사가 2일 지속된 유아가 보챔, 점막 건조, 최소 소변량으로 내원했습니다.
- 단서 인식(Recognize Cues): 지속 손실과 고전적 탈수 소견은 체액 결핍을 시사합니다.
- 단서 분석(Analyze Cues): 연령 관련 취약성이 중증 위험을 높입니다.
- 가설 우선순위화(Prioritize Hypotheses): 진행성 저혈량이 최우선 우려입니다.
- 해결책 생성(Generate Solutions): 경구 수분 보충 가능성 대 IV 필요성을 판단합니다.
- 행동 실행(Take Action): 적절한 수분 보충을 시작하고 반응을 밀접 모니터링합니다.
- 결과 평가(Evaluate Outcomes): 소변량, 관류, 행동이 기준선 방향으로 호전됩니다.
관련 개념
- 기관에 의한 체액·전해질 조절 - ADH와 신장 반응이 체액 보존을 시도합니다.
- 고령자 탈수 위험 - 고령자는 집중 예방과 조기 탐지가 필요합니다.
- 소아 탈수 위험 - 소아 사정 징후는 성인과 다릅니다.
- 체액·전해질·산염기 불균형 예방 - 예방은 결핍 상태의 재발을 줄입니다.
- 체액·전해질·산염기 간호 결과 평가 - 구조화된 재사정으로 회복을 확인합니다.
자가 점검
- 영아에서 임상적으로 유의한 탈수를 시사하는 소견은 무엇입니까?
- 언제 경구 수분 보충이 적절하고 언제 정맥 보충이 필요합니까?
- 매우 어린 환자와 고령 환자가 체액량 결핍 위험이 높은 이유는 무엇입니까?