Marco de Intervención para FHR y Contracciones Uterinas
Puntos Clave
- La respuesta de enfermería ante trazados anormales se enfoca en causa, no solo en la etiqueta del patrón.
- Los contribuyentes reversibles incluyen taquisistolia, hipotensión, posicionamiento y efectos farmacológicos.
- Los patrones de Categoría III requieren intrauterine-resuscitation(reanimación intrauterina) inmediata y planificación de nacimiento expedito.
Fisiopatología
Los patrones anormales de frecuencia cardiaca fetal (FHR) y contracción uterina (UC) suelen reflejar interrupción de transferencia de oxígeno, carga uterina excesiva o efectos farmacológicos transitorios. La diferenciación rápida entre impulsores fisiológicos reversibles y compromiso patológico en escalada determina resultados.
Las anormalidades de línea basal (taquicardia, bradicardia), cambios de variabilidad y desaceleraciones se interpretan con la situación de contracciones y estado materno. El cuidado de enfermería efectivo usa una secuencia estandarizada de escalamiento mientras reevalúa repetidamente la respuesta después de cada intervención.
Clasificación
- Preocupaciones de frecuencia basal: Taquicardia o bradicardia que requieren corrección enfocada en etiología.
- Preocupaciones de variabilidad: Pérdida de variabilidad moderada o patrones de variabilidad marcada que requieren investigación dirigida.
- Preocupaciones de desaceleración: Patrones tempranos, tardíos, variables y prolongados con urgencia distinta.
- Interpretación por niveles: Categoría I (tranquilizadora), Categoría II (indeterminada), Categoría III (anormal/de alto riesgo).
- Señales de transición de categoría: Categoría II incluye hallazgos intermedios mixtos; Categoría III requiere variabilidad ausente con desaceleraciones tardías o variables recurrentes, bradicardia, o patrón sinusoidal.
- Señal de preocupación sinusoidal: Trazado ondulado suave regular (alrededor de 3 a 5 ciclos por minuto) con ausencia de variabilidad verdadera que requiere evaluación urgente por compromiso fetal severo como situaciones de anemia/pérdida sanguínea.
Valoración de Enfermería
Enfoque NCLEX
Los puntos prioritarios evalúan qué intervención va primero cuando surgen señales de compromiso fetal junto con hiperestimulación uterina o inestabilidad materna.
- Correlacionar hallazgos de trazado con hemodinámica materna, medicamentos y carga de contracciones.
- Separar efectos transitorios de línea basal/variabilidad relacionados con medicamentos (por ejemplo exposición a narcóticos, magnesium-sulfate(sulfato de magnesio), terbutaline o butorphanol) del deterioro patológico persistente.
- Interpretar variabilidad mínima con situación diferencial (ciclo de sueño, prematuridad, exposición farmacológica, factores del SNC) y seguir respuesta en tendencia en lugar de concluir compromiso por un solo segmento.
- Tratar variabilidad ausente o declive rápido de moderada a mínima/ausente como señal urgente de deterioro que requiere flujo inmediato de escalamiento.
- Para variabilidad marcada, aumentar frecuencia de reevaluación y comunicación con profesional porque la interpretación de línea basal puede ser inestable durante posible estrés hipóxico.
- Tratar variabilidad marcada como poco común y potencialmente posestrés (por ejemplo después de convulsión o eventos de compresión de cordón), con reevaluación rápida y optimización de oxígeno/perfusión.
- Distinguir límites del método de monitorización: el toco externo captura mejor tendencias de frecuencia/duración, mientras los catéteres de presión interna aportan situación cuantificada de tono/intensidad uterina.
- Cuando se use monitorización interna, interpretar tono/intensidad uterina con situación esperada (tono de reposo a menudo alrededor de 10-12 mmHg; acmé en trabajo activo comúnmente mayor, y el pujo puede alcanzar presiones muy altas).
- Cuando haya datos de IUPC, calcular unidades Montevideo desde la suma en 10 minutos de cada pico de contracción menos tono de reposo para evaluar adecuación de contracciones con mayor precisión.
- Verificar causas inmediatamente reversibles como prolapso de cordón, descenso rápido o taquisistolia.
- En patrones de desaceleración tardía recurrente, priorizar causas de perfusión uteroplacentaria (carga de taquisistolia/oxitocina, hipotensión materna tras anestesia neuroaxial, patología hipertensiva/placentaria).
- Para desaceleraciones variables, priorizar diferencial de compresión de cordón incluso cuando las contracciones no estén alineadas en tiempo, y escalar urgencia conforme aumenta carga repetitiva de profundidad/duración.
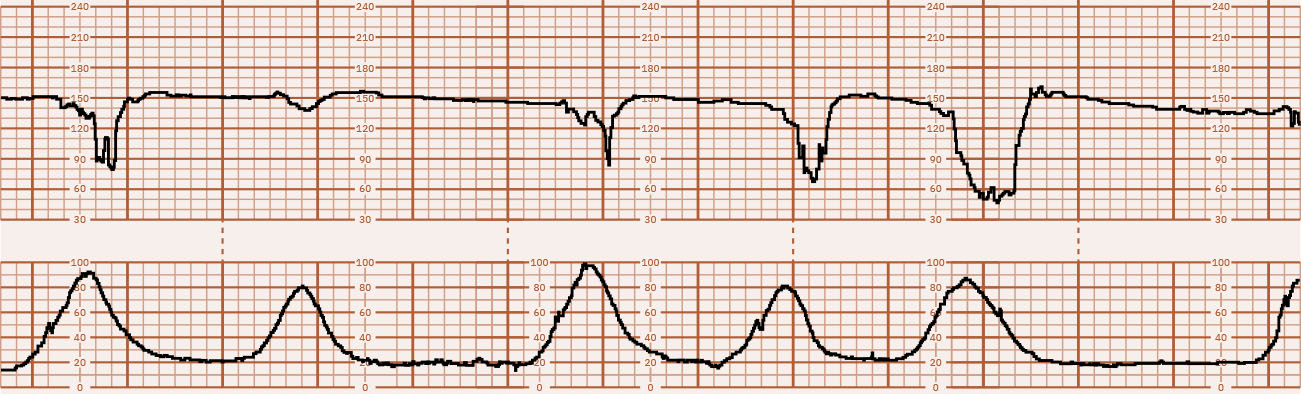 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Para desaceleraciones prolongadas, investigar hiperactividad uterina, compresión de cordón, hipotensión materna, placental-abruption(desprendimiento placentario), actividad convulsiva y situación de nacimiento inminente.
- Cuando cae la frecuencia basal, diferenciar bradicardia sostenida verdadera de patrón de desaceleración prolongada antes de clasificación final.
- Determinar tendencia de categoría (I, II, III) y si los hallazgos actuales mejoran o empeoran.
- Para trazados Categoría II, evaluar específicamente aceleraciones y variabilidad moderada; cuando ambas no están presentes, iniciar intrauterine-resuscitation(reanimación intrauterina) mientras continúa reevaluación.
- Usar criterios de aceleración apropiados por edad gestacional al interpretar tranquilidad (10x10 antes de 32 semanas; 15x15 en/después de 32 semanas).
- Usar secuencia estandarizada de registro: método de monitorización (externo/interno), frecuencia basal y variabilidad, aceleraciones/desaceleraciones con tipo, patrón de contracciones (frecuencia-duración-intensidad y tono de reposo si es interno), categoría, y plan de cuidado/comunicaciones.
- Durante titulación de oxitocina, registrar estado fetal antes y después de cada aumento de tasa.
- Reevaluar con frecuencia después de cada intervención en lugar de esperar deterioro prolongado.
- Después de resolver una desaceleración prolongada, reevaluar de inmediato por taquicardia residual o empeoramiento de variabilidad que pueda indicar carga hipóxica significativa.
- Para taquicardia fetal, priorizar valoración de fiebre materna (especialmente 38 C o más), luego hidratación, anemia, historia tiroidea y contribuyentes de infección/hipoxia.
- Ajustar nivel de acción a la categoría: Categoría I usualmente vigilancia rutinaria, Categoría II vigilancia continua con reevaluación repetida y actualizaciones oportunas al profesional, Categoría III contacto inmediato al profesional con reanimación y planificación de parto expedito si no se resuelve.
Intervenciones de Enfermería
- Para taquisistolia con FHR no tranquilizadora, suspender oxitocina de inmediato, reposicionar en lateral, brindar soporte con bolo IV (comúnmente 500 mL LR si no está contraindicado), aplicar oxígeno 8-10 L/min por mascarilla, y preparar/administrar terbutaline según orden.
- Para taquisistolia con FHR tranquilizadora, reposicionar lateralmente y brindar bolo IV; si no se resuelve después de alrededor de 10 minutos reducir oxitocina a la mitad, y si sigue sin resolverse después de otros 10 minutos suspender oxitocina hasta normalizar frecuencia de contracciones (5 o menos en 10 minutos).
- Si se considera terbutaline, verificar pulso materno antes de administrar y generalmente retener cuando pulso es mayor de 120 bpm; anticipar aumento transitorio de frecuencia cardiaca materna/fetal tras la dosis.
- Para preocupación por bradicardia fetal, ejecutar secuencia inmediata de primera línea (reposición, bolo de fluidos IV cuando esté indicado, notificación rápida al profesional) mientras se reevalúa continuamente la tendencia del trazado.
- Si la bradicardia ocurre durante uso de oxitocina, suspender oxitocina de inmediato antes de pasos adicionales; si no está en oxitocina, iniciar primero reposición.
- Realizar examen cervical rápido para bradicardia/desaceleración prolongada y valorar prolapso de cordón o descenso fetal rápido.
- Si se identifica prolapso de cordón, elevar manualmente la parte de presentación fuera del cordón y mantener descompresión de forma continua mientras se prepara cesarean-section(nacimiento por cesárea) de emergencia.
- Para taquicardia fetal con fiebre materna, notificar al profesional para manejo antipirético/antiinfeccioso y apoyar hidratación/perfusión.
- Usar primero intrauterine-resuscitation(reanimación intrauterina) conservadora para desaceleraciones variables y evitar analgesia sedante adicional cuando el estado fetal es no tranquilizador hasta reevaluación del profesional.
- Realizar examen vaginal enfocado cuando esté clínicamente indicado para identificar causas mecánicas urgentes.
- Asistir con amnioinfusión cuando se prescriba para desaceleraciones variables recurrentes con preocupación de compresión de cordón, y monitorizar presión uterina para evitar sobredistensión.
- Notificar temprano al profesional con descripción precisa del trazado y línea temporal de respuesta a intervenciones.
- Los patrones de desaceleración temprana usualmente requieren valoración de progreso del parto y preparación para nacimiento más que reanimación agresiva salvo que aparezcan otros hallazgos anormales.
Escalamiento por No Respuesta
Los patrones de Categoría II que no mejoran con intrauterine-resuscitation(reanimación intrauterina) pueden progresar a Categoría III y requerir planificación urgente del parto.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [uterotonics] | Escenario con oxytocin | Suspender o ajustar rápidamente cuando el exceso de contracciones contribuye al compromiso fetal. |
| [tocolytics] | Escenario con terbutaline | Considerar para taquisistolia o tono de reposo elevado cuando esté indicado. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente en trabajo de parto con oxitocina desarrolla desaceleraciones variables recurrentes, luego desaceleraciones tardías persistentes con variabilidad mínima.
- Reconocer indicios: Cambios periódicos en empeoramiento y declive de variabilidad con estrés continuo por contracciones.
- Analizar indicios: La reserva de oxígeno fetal puede estar agotándose con posible compromiso uteroplacentario.
- Priorizar hipótesis: El problema más urgente es hipoxia en evolución que requiere paquete correctivo inmediato.
- Generar soluciones: Suspender oxitocina, reposición lateral, soporte de fluidos, valorar taquisistolia/causas mecánicas, notificar al profesional.
- Tomar acción: Ejecutar intervenciones en secuencia y documentar momento de respuesta.
- Evaluar resultados: La mejoría del trazado estabiliza el cuidado; el deterioro persistente activa ruta de nacimiento expedito.
Conceptos Relacionados
- fetal-heart-rate-and-contraction-patterns(patrones de frecuencia cardiaca fetal y contracciones) - Base terminológica para interpretación.
- physiological-influences-on-fetal-heart-rate-patterns(influencias fisiológicas en los patrones de frecuencia cardiaca fetal) - La etiología guía elección de intervención.
- external-and-internal-fetal-monitoring(monitorización fetal externa e interna) - La calidad de datos afecta la confianza en decisiones de intervención.
- intrauterine-resuscitation(reanimación intrauterina) - Conjunto central de intervenciones para estado fetal no tranquilizador.
- oxytocin-therapy(terapia con oxitocina) - El manejo uterotónico está estrechamente vinculado al riesgo fetal relacionado con contracciones.
Autoevaluación
- ¿Qué intervenciones inmediatas se priorizan para bradicardia con taquisistolia?
- ¿Cómo difiere el manejo entre un trazado de Categoría II que se resuelve y uno de Categoría III persistente?
- ¿Por qué la documentación del tiempo de respuesta a intervenciones es clínicamente crítica?