Anestesia para Trabajo de Parto y Nacimiento
Puntos Clave
- La anestesia epidural es común en trabajo de parto y requiere vigilancia de enfermería estructurada antes, durante y después de la inserción.
- La anestesia espinal y general proporcionan anestesia quirúrgica rápida, pero cada una tiene riesgos maternos y neonatales distintos.
- Las prioridades de enfermería se centran en estabilidad hemodinámica, perfusión fetal, seguridad de vía aérea y aspiración, y educación informada de la paciente.
Fisiopatología
La anestesia obstétrica modifica la transmisión neural para reducir dolor y facilitar parto vaginal o quirúrgico. Las técnicas regionales (epidural, espinal, pudenda, infiltración local) se dirigen a vías específicas, mientras la anestesia general induce inconsciencia sistémica. El reto fisiológico es proporcionar analgesia o anestesia suficiente sin comprometer circulación materna, ventilación, perfusión placentaria o transición neonatal.
El bloqueo simpático relacionado con epidural puede disminuir el tono vascular y desencadenar hipotensión materna, lo que puede reducir perfusión uteroplacentaria y producir desaceleraciones tardías fetales o bradicardia. Las complicaciones epidurales menos comunes incluyen bradicardia materna, depresión respiratoria, infección, parestesia y lesión nerviosa rara. Los agentes de anestesia general atraviesan la placenta y pueden deprimir la respiración neonatal, por lo que el momento del parto y el soporte inmediato al recién nacido son críticos. La anestesia espinal tiene inicio casi inmediato y bloqueo sensitivo y motor completo, mientras la infiltración local o el bloqueo pudendo proporcionan anestesia perineal enfocada con conciencia preservada y efectos sistémicos limitados.
Clasificación
- Anestesia epidural: Infusión regional continua en espacio epidural, comúnmente con cobertura T10 a S5 en trabajo de parto, a menudo con capacidad de bolo controlado por paciente.
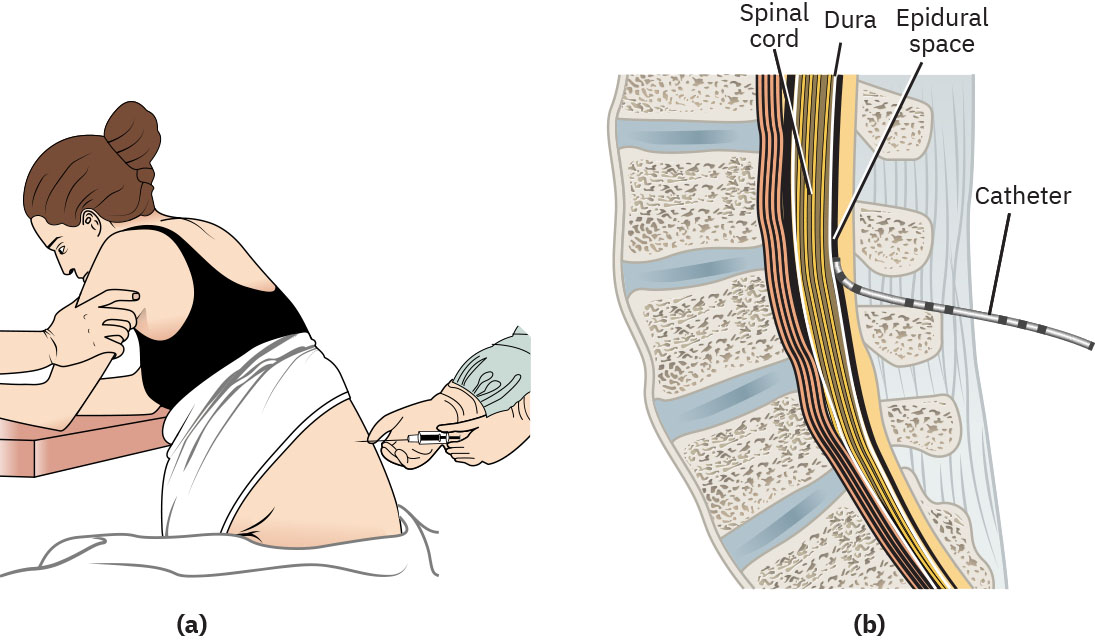 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
- Bloqueo pudendo/infiltración local: Anestesia enfocada en periné para parto vaginal operatorio o reparación de laceración avanzada con sedación materna limitada y función motora preservada.
- Bloqueo espinal: Anestesia intratecal de dosis única con inicio rápido, a menudo para cesarean-section(parto por cesárea).
- Anestesia general: Anestesia sistémica con inconsciencia para escenarios urgentes o con contraindicación de anestesia regional.
Valoración de Enfermería
Enfoque NCLEX
Los puntos prioritarios incluyen tamizaje de contraindicaciones, reconocimiento de hipotensión poscolocación y monitorización de respuesta fetal durante cambios hemodinámicos maternos.
- Verificar informed-consent(consentimiento informado), revisar criterios de elegibilidad y reportar laboratorios críticos como recuento plaquetario antes de colocación epidural.
- Identificar contraindicaciones, incluyendo coagulopatía, hipovolemia, trombocitopenia, infección, enfermedad valvular severa u obstrucción severa del tracto de salida del ventrículo izquierdo.
- Incluir enfermedad neurológica y alergia a anestésicos locales en el tamizaje de contraindicaciones de epidural.
- Establecer estado basal materno-fetal con presión arterial continua, pulsioximetría y monitorización fetal antes de anestesia regional.
- Anticipar colocación epidural técnicamente difícil en obesidad; los profesionales de anestesia pueden requerir equipo con aguja más larga.
- En candidatas a anestesia general, tamizar riesgo de aspiración y vía aérea difícil y anticipar mayor riesgo de intubación fallida en cambios de vía aérea por embarazo (edema/cambios anatómicos).
- Revalorar con frecuencia después de colocación por hipotensión, depresión respiratoria, síntomas neurológicos, retención urinaria y adecuación del control del dolor.
- Revalorar si la elección anestésica sigue alineada con etapa/momento actual del trabajo de parto y preferencia de la paciente conforme progresa el trabajo de parto.
Intervenciones de Enfermería
- Preparar inserción epidural con precarga de líquidos IV, apoyo de posicionamiento, asistencia de campo estéril y monitorización continua.
- Apoyar preparación en posición C para inserción, observar respuesta a dosis de prueba y documentar momento de inserción y efectos adversos inmediatos.
- Durante dosis de prueba, monitorizar y reportar señales de alarma como sabor metálico, nueva dificultad para hablar, cefalea de inicio súbito o dolor de cuello.
- Durante y después de la inserción, documentar reacciones a dosis de prueba, monitorizar presión arterial en intervalos requeridos (por ejemplo cada 5 minutos en los primeros 30 minutos, luego cada 15 minutos según protocolo) y escalar de inmediato manejo de hipotensión.
- Implementar precauciones de caída y restricciones de movilidad después de anestesia regional; manejar cuidado vesical con cateterización intermitente o permanente según etapa del trabajo de parto y retirar catéteres permanentes antes del pujo activo en segundo periodo.
- Después de inserción, posicionar con inclinación lateral o soporte en cuña para reducir riesgo de compresión aortocava y preservar perfusión.
- Si el bolo de líquidos es inefectivo o está contraindicado durante hipotensión posepidural, anticipar soporte vasopresor indicado por profesional (por ejemplo efedrina).
- Si se vuelve necesaria una cesárea intraparto, anticipar dosificación de la epidural de trabajo de parto existente a anestesia quirúrgica más profunda cuando sea apropiado.
- Para anestesia espinal, anticipar pérdida motora/sensorial completa después de dosificación intratecal única y reforzar seguridad de traslado/posición hasta la regresión del bloqueo.
- Preparar procedimientos de anestesia local/pudenda para episiotomía o reparación de laceración organizando insumos estériles y educando sobre ardor de infiltración y posible alivio incompleto.
- Enseñar ventajas, límites y efectos adversos de anestesia epidural, pudenda, local, espinal y general para que las pacientes tomen decisiones apropiadas por etapa.
- En casos de anestesia general, apoyar flujos de prevención de aspiración y vía aérea, luego priorizar valoración rápida materno-neonatal después del nacimiento.
- Durante anestesia general de emergencia, apoyar flujo de parto rápido, asistir pasos de seguridad de vía aérea (incluyendo rol de presión cricoidea según política/entrenamiento) y preparar soporte respiratorio neonatal y riesgo de Apgar más bajo.
Riesgo de Hipotensión Posepidural
La hipotensión persistente puede reducir perfusión uteroplacentaria y empeorar estado fetal; líquidos rápidos, notificación al profesional y soporte vasopresor ordenado son críticos en tiempo.
La analgesia epidural puede fallar técnicamente (mala posición, migración, bloqueo incompleto). Mantener rutas de respaldo para dolor, reevaluar simetría/cobertura y volver a escalar a anestesia de inmediato cuando el alivio sea inadecuado.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| Anestesia para trabajo de parto y nacimiento (local-anesthetics) | Bupivacaina, lidocaina | Monitorizar signos de hipotension, toxicidad neurologica/cardiaca y adecuacion del bloqueo. |
| [opioids] (opioid-analgesics) | Fentanilo, morfina intratecal | Evaluar estado respiratorio y sedacion, y coordinar monitorizacion posparto. |
| [vasopressors] | Contexto de efedrina | Usado para hipotension posepidural significativa cuando la respuesta a liquidos es insuficiente. |
| hypersensitivity-types-and-anaphylaxis-response(tipos de hipersensibilidad y respuesta a anafilaxia) (antiemetics-and-antihistamines) | Contexto de tratamiento de nausea/prurito | Apoyar confort y seguridad despues de dosis neuraxial. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente en trabajo de parto recibe una nueva epidural y desarrolla descenso de presión arterial con desaceleraciones tardías fetales emergentes.
- Reconocer indicios: Hipotensión materna, dosificación epidural reciente y cambios del trazado sensibles a perfusión fetal.
- Analizar indicios: El bloqueo simpático probablemente está reduciendo flujo uteroplacentario.
- Priorizar hipótesis: El riesgo inmediato es compromiso fetal progresivo si no se restaura la perfusión materna.
- Generar soluciones: Aumentar líquidos IV, optimizar posición, notificar al equipo de anestesia/obstetricia y preparar terapia vasopresora ordenada.
- Tomar acción: Implementar medidas correctivas y reevaluación continua materno-fetal.
- Evaluar resultados: Se estabiliza la presión materna y mejora el trazado fetal, permitiendo continuación segura del trabajo de parto.
Conceptos Relacionados
- pharmacological-pain-management(manejo farmacológico del dolor) - La analgesia farmacológica suele preceder o complementar decisiones de anestesia.
- nonpharmacological-pain-management(manejo no farmacológico del dolor) - Los métodos no farmacológicos siguen siendo adyuvantes útiles después de la colocación regional.
- external-and-internal-fetal-monitoring(monitorización fetal externa e interna) - Se requiere monitorización confiable para detectar efectos fetales de cambios hemodinámicos maternos.
- fhr-and-uc-intervention-framework(marco de intervención para FCF y contracciones uterinas) - Proporciona rutas de escalamiento cuando aparecen anomalías en el trazado.
- intrauterine-resuscitation(reanimación intrauterina) - Puede ser necesaria cuando el compromiso fetal persiste pese a los esfuerzos de estabilización materna.
Autoevaluación
- ¿Qué hallazgos hacen que una paciente en trabajo de parto sea mala candidata para anestesia epidural?
- ¿Cuáles son las acciones de enfermería de mayor prioridad cuando ocurre hipotensión posepidural?
- ¿Por qué se usa con menor frecuencia la anestesia general en el nacimiento pese a su inicio inmediato?