Monitorización Fetal Externa e Interna
Puntos Clave
- La auscultación intermitente con fetoscopio o Doppler apoya la movilidad, pero no crea un registro en trazado.
- La monitorización externa continua usa ultrasonido y tocodinamómetro para seguir frecuencia cardiaca fetal y frecuencia/duración de contracciones, pero el toco no cuantifica directamente la intensidad de contracción.
- La monitorización interna (FSE e IUPC) da datos más precisos, pero requiere dilatación cervical y membranas rotas e introduce riesgos adicionales.
- La elección del método de monitorización depende de necesidad clínica, calidad de señal, estado de riesgo y metas de movilidad de la paciente.
Fisiopatología
La monitorización intraparto sigue la respuesta fetal al estrés del parto y los patrones de actividad uterina para identificar adaptación versus compromiso. La interpretación confiable requiere adquisición clara de señal, situación de etapa y reconocimiento de cuándo se necesita mayor precisión.
Los métodos externos son no invasivos y de uso amplio, pero son vulnerables a pérdida de señal con movimiento y no pueden cuantificar directamente la fuerza de contracción. Los métodos internos mejoran la precisión de datos, especialmente para intensidad de contracción y trazados difíciles, pero requieren colocación invasiva y conllevan riesgo de infección y lesión.
La auscultación intermitente es un tercer método que combina palpación de actividad uterina con auscultación programada de frecuencia cardiaca fetal antes, durante y después de contracciones. Preserva deambulación y opciones de confort, pero carece de historial visual continuo de trazado para revisión y documentación del equipo.
Los datos comparativos de resultados han mostrado beneficios mixtos de la monitorización electrónica continua: reducción de convulsiones en algunas cohortes neonatales sin reducción consistente de muerte fetal global o parálisis cerebral, por lo que la selección del método debe mantenerse alineada con riesgo y metas.
Clasificación
- Auscultación intermitente: Valoración puntual de FHR con fetoscopio o Doppler junto con palpación concurrente de actividad uterina.
- Guía de intervalos IA (marco de ejemplo): Primera etapa latente/activa con frecuencia cada 15 a 30 minutos, descenso pasivo en segunda etapa alrededor de cada 15 minutos y pujo activo cada 5 a 15 minutos (según política/riesgo/situación de orden del profesional).
- Monitorización externa de FHR: Transductor de ultrasonido colocado sobre la espalda fetal.
- Monitorización externa de UC: Tocodinamómetro para tendencias de frecuencia y duración.
- Monitorización interna de FHR: Electrodo de cuero cabelludo fetal (FSE) fijado al cuero cabelludo fetal.
- Monitorización interna de UC: Catéter de presión intrauterina (IUPC) para fuerza de contracción y tono de reposo en mm Hg.
Valoración de Enfermería
Enfoque NCLEX
Las preguntas prioritarias suelen evaluar cuándo la monitorización externa es insuficiente y cuándo debe considerarse o escalarse a monitorización interna.
- Realizar maniobras de Leopold para optimizar colocación de transductores y mantener calidad del trazo.
- Durante auscultación intermitente, palpar frecuencia/intensidad/duración de contracciones y auscultar frecuencia fetal antes, durante y después de contracciones para captar señales de cambios periódicos.
- Al usar Doppler para auscultación intermitente, comparar pulso materno para confirmar detección de frecuencia fetal y no materna.
- La detección con fetoscopio suele ser útil desde alrededor de 20 semanas en adelante; Doppler puede usarse en consultas anteparto y cuidado intraparto.
- Colocar dispositivo de auscultación sobre la espalda fetal identificada por maniobras de Leopold (comúnmente abdomen inferior para vértice y por encima del ombligo para podálica cuando los tonos cardiacos se escuchan con mayor intensidad).
- Usar secuencia estructurada de Leopold para confianza en colocación: contenido de fondo uterino, ubicación lateral/espalda y situación fetal, parte de presentación sobre pubis (agarre en C), y señales de descenso/flexión mientras se mira hacia los pies maternos.
- Durante palpación de contracciones, comparar intensidad con referentes táctiles prácticos (leve/mejilla, moderada/punta de nariz, fuerte/frente) junto con reporte de la paciente.
- Para planes de monitorización intermitente en bajo riesgo, reevaluar FHR a frecuencias de intervalo que suelen ir de cada 15 a 60 minutos, aumentando según estado de riesgo y progresión del parto.
- Para monitorización electrónica en primera etapa, un marco de cadencia común es: menos de 4 cm a discreción del profesional; 4 a 5 cm cada 30 minutos si bajo riesgo y cada 15 minutos con factores de riesgo u oxitocina; 6 cm o más cada 30 minutos si bajo riesgo y cada 15 minutos con factores de riesgo u oxitocina.
- Cuando se use monitorización continua, documentar interpretación FHR/UC al menos cada 15 a 30 minutos con un breve resumen de estado fetal.
- Valorar pérdida de calidad de señal con movimiento materno/fetal y reposicionar dispositivos de inmediato.
- Enseñar que las caídas de señal externa pueden ocurrir con movimiento materno/fetal e indicar a la paciente que avise para reajuste rápido de transductores en lugar de asumir emergencia.
- Identificar prerrequisitos para monitorización interna, incluyendo ruptura de membranas, dilatación cervical y posibilidad de palpar la parte de presentación para colocación segura.
- Si las membranas permanecen íntegras pero se necesitan datos internos, escalar para decisión del profesional sobre riesgo-beneficio de amniotomía antes de intentos de colocación.
- Monitorizar complicaciones de monitorización interna como infección, sangrado, riesgo de lesión uterina/placentaria y preocupaciones del cuero cabelludo fetal.
- Reconocer situaciones comunes de escalamiento a monitorización interna: FHR no tranquilizadora, situación de líquido amniótico bajo, pérdida persistente de señal externa y inducción/estimulación uterotónica que requiere cuantificación precisa de contracciones.
- Interpretar patrón de contracciones usando términos estandarizados: frecuencia (inicio-a-inicio), duración (inicio-a-fin) y fuerza (grado por palpación externa o mm Hg con IUPC).
- En visualización estándar de tira, reconocer trazado superior de FHR, trazado inferior de contracción uterina y trazo intermedio de pulso materno para reducir riesgo de lectura errónea.
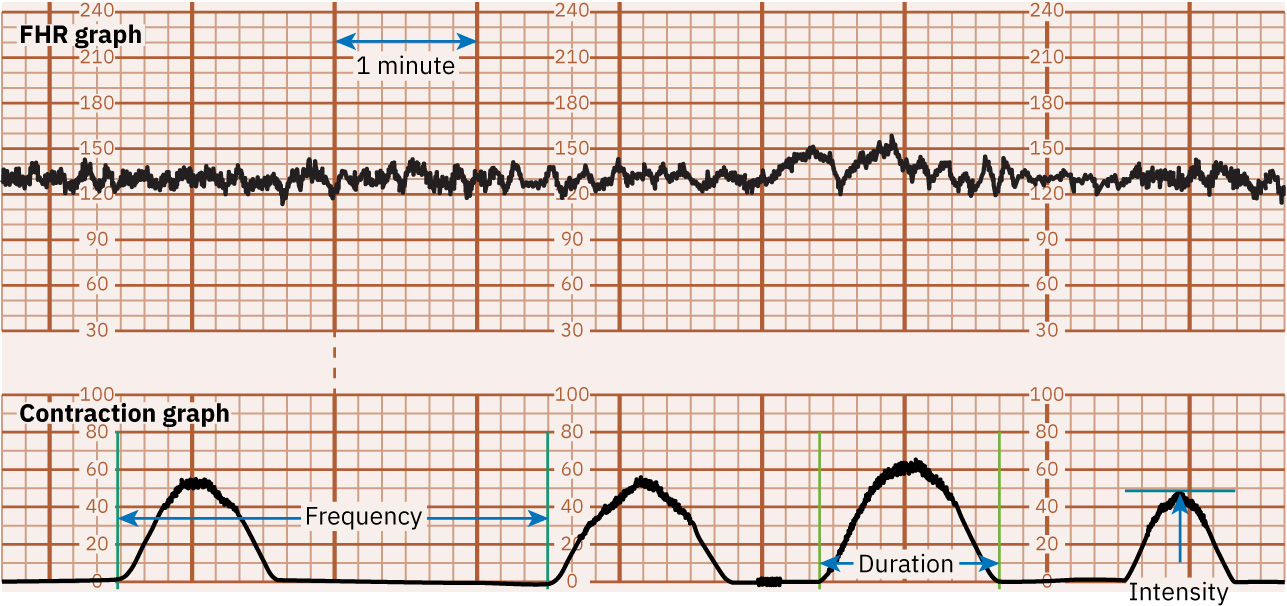 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Usar rangos esperados de actividad uterina como referencia (comúnmente 5 o menos contracciones en 10 minutos con duración de alrededor de 45 a 60 segundos, a veces hasta alrededor de 90 segundos cerca de segunda etapa).
- Diagnosticar taquisistolia por carga de frecuencia o criterios de duración prolongada (por ejemplo más de 5 contracciones en 10 minutos o duración de contracción alrededor de 2 minutos o más dentro de una ventana de 30 minutos).
- Calcular unidades Montevideo solo con IUPC sumando cada pico de contracción menos tono de reposo durante un periodo de 10 minutos.
Intervenciones de Enfermería
- Aplicar y fijar monitores externos de forma adecuada preservando movilidad cuando sea factible.
- Colocar transductor de ultrasonido sobre la espalda fetal cerca de la cabeza fetal (no directamente sobre tórax fetal o zonas densas de extremidades), usar gel acústico y fijar con cinturón/adhesivo según dispositivo.
- Colocar toco sobre la zona de fondo uterino más firme (a menudo sobre glúteos fetales en presentación cefálica) y ajustar para optimizar captura de frecuencia/duración de contracciones.
- Educar a la paciente sobre opciones de método de monitorización disponibles y justificación en cada etapa/situación de riesgo para apoyar toma de decisiones compartida informada.
- Explicar explícitamente compromisos de IA: mayor movilidad y confort versus mayor demanda de personal uno-a-uno y ausencia de archivo continuo de tira para revisión del equipo.
- Para monitorización externa continua, colocar dispositivos de ultrasonido y toco con cinturones/adhesivos y seleccionar sistemas inalámbricos/compatibles con agua cuando estén disponibles para preservar metas de movimiento o hidroterapia.
- Escalar hacia monitorización continua cuando existan situaciones de alto riesgo (por ejemplo líquido teñido de meconio, multiple-gestation(gestación múltiple), preeclampsia, anestesia neuroaxial o trayectoria de parto disfuncional).
- Explicar compromisos de monitorización externa: instalación más fácil y revisión/documentación centralizada de trazados de múltiples habitaciones versus posibles límites de movilidad y caídas recurrentes de señal con movimiento.
- Señalar que la monitorización externa puede usarse independientemente del estado de membranas o dilatación cervical, mientras la monitorización interna requiere membranas rotas y condiciones de colocación invasiva.
- Durante apoyo de colocación FSE, evitar regiones de fontanelas según guía del operador y mantener flujo estéril.
- Explicar claramente compromisos de monitorización interna: mayor precisión para el momento de desaceleraciones/variabilidad y presión uterina cuantificada versus mayor riesgo de infección/lesión por colocación invasiva.
- Escalar al profesional para colocación de monitor interno cuando la calidad del trazado o el perfil de riesgo requieran vigilancia más profunda.
- Asegurar que la inserción de monitor interno sea realizada por personal capacitado con técnica estéril después de confirmar prerrequisitos de dilatación y membranas.
- Para apoyo de FSE, confirmar que la cabeza de presentación está baja/palpable y que el cérvix permite inserción; identificar primero suturas/fontanelas, evitar colocación en fontanela y asegurar electrodo según técnica del operador antes de validar trazo.
- Para apoyo de IUPC, verificar marcadores de profundidad durante inserción para reducir riesgo de perforación y escalar de inmediato si aparece sangre roja franca durante avance del introductor.
- Usar datos de IUPC para evaluar adecuación de contracciones y apoyar decisiones relacionadas con oxitocina.
- Para taquisistolia con FHR no tranquilizadora, iniciar paquete inmediato: suspender oxitocina, reposición lateral, bolo IV (comúnmente 500 mL LR si no está contraindicado), oxígeno por mascarilla 8-10 L/min y preparar/asistir terbutaline 0.25 mg SQ según orden.
- Para taquisistolia con FHR tranquilizadora, reposicionar lateralmente y dar bolo IV; si no se resuelve después de alrededor de 10 minutos reducir oxitocina a la mitad, y si aún no se resuelve después de otros 10 minutos suspender oxitocina hasta que la actividad vuelva a 5 o menos contracciones en 10 minutos.
- Notificar temprano al profesional durante manejo de taquisistolia y mantener terbutaline disponible; si la taquisistolia se resuelve dentro de alrededor de 30 minutos, el reinicio de oxitocina suele hacerse a la mitad de la tasa previa según protocolo/orden.
- Cuando se está titulando oxitocina, documentar estado fetal antes y después de cada aumento de dosis.
- Documentar secuencia estandarizada de interpretación: método de monitorización (externo/interno), frecuencia basal y variabilidad, aceleraciones/desaceleraciones con tipo, frecuencia-duración-intensidad de contracciones y estado de tono de reposo, categoría (I/II/III), y plan de cuidado con comunicación/nuevas órdenes.
Riesgos de Monitorización Interna
Los dispositivos internos mejoran precisión pero aumentan riesgo de infección y lesión procedimental; indicación estricta y técnica estéril son esenciales.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [uterotonics] | Escenario de augmentación con oxytocin | IUPC puede ayudar a cuantificar respuesta de contracciones y guiar titulación segura. |
| labor-analgesics(analgésicos del trabajo de parto) | Escenario de epidural/espinal | La intensidad de monitorización puede requerir ajuste en trabajo de parto de mayor riesgo o con anestesia. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente en trabajo de parto con anestesia epidural presenta pérdida recurrente de señal en trazado externo y preocupación por patrón no tranquilizador en evolución.
- Reconocer indicios: Pérdida intermitente de señal externa e interpretación incierta de FHR.
- Analizar indicios: La monitorización actual puede ser insuficiente para decisiones seguras en tiempo real.
- Priorizar hipótesis: La prioridad es obtener rápidamente datos confiables de estado fetal y contracciones.
- Generar soluciones: Reposicionar dispositivos externos, reevaluar hallazgos de Leopold y solicitar monitorización interna si no se resuelve.
- Tomar acción: Implementar ruta de escalamiento y mantener vigilancia cercana al lado de la cama.
- Evaluar resultados: Un trazado estable y de alta calidad permite interpretación precisa y tiempo adecuado de intervención.
Conceptos Relacionados
- fetal-heart-rate-and-contraction-patterns(patrones de frecuencia cardiaca fetal y contracciones) - La terminología central es necesaria antes de interpretar monitores.
- physiological-influences-on-fetal-heart-rate-patterns(influencias fisiológicas en los patrones de frecuencia cardiaca fetal) - La etiología guía la respuesta a trazados anormales.
- intrauterine-resuscitation(reanimación intrauterina) - Los hallazgos no tranquilizadores activan acciones correctivas inmediatas.
- stages-of-labor(etapas del trabajo de parto) - La etapa influye en la dinámica esperada de contracciones y trazado.
- oxytocin-therapy(terapia con oxitocina) - La calidad de monitorización de contracciones es crítica durante la estimulación.
Autoevaluación
- ¿Cuáles son las limitaciones clave del tocodinamómetro externo frente al IUPC?
- ¿Qué prerrequisitos deben estar presentes antes de colocar monitor interno?
- ¿Qué secuencia de documentación del trazado respalda mejor la interpretación rápida del equipo?