Sistema Musculoesquelético
Puntos Clave
- El sistema musculoesquelético permite movimiento, postura, protección de órganos y almacenamiento mineral.
- La actividad intencionada depende de señalización coordinada del sistema esquelético, muscular, articular y nervioso central.
- Los tejidos conectivos (ligamentos, tendones, cartílago) coordinan transferencia de fuerza y estabilidad articular.
- La actividad, el trabajo de rango de movimiento y el soporte nutricional son centrales para preservar función y prevenir deterioro.
Fisiopatología
El sistema musculoesquelético integra huesos, articulaciones, músculos y tejidos conectivos para generar movimiento y mantener integridad estructural. El músculo esquelético se contrae y transfiere fuerza por tendones a los huesos, mientras los ligamentos y el cartílago mantienen alineación y reducen el estrés por fricción en las articulaciones. El músculo cardiaco, liso y esquelético comparten excitabilidad, donde la despolarización de membrana produce una señal de potencial de acción. El músculo esquelético depende de señalización del sistema nervioso para contraerse, mientras el músculo cardiaco y liso también pueden responder a estímulos autonómicos, hormonales y locales.
El esqueleto adulto contiene alrededor de 206 huesos. Además de soporte, movimiento y protección de órganos, las estructuras esqueléticas contribuyen a hematopoyesis y a homeostasis de almacenamiento mineral/graso.
Los tendones son continuaciones colágenas densas de las vainas musculares que se anclan a cubiertas óseas y transmiten fuerza contráctil como movimiento en palanca. También absorben parte de la carga de impacto en actividad de alta fuerza, pero la perfusión relativamente baja del tendón contribuye a cicatrización más lenta después de lesión.
En términos biomecánicos, los huesos actúan como palancas y las articulaciones funcionan como bisagras/pivotes que convierten fuerza muscular en movimiento. El énfasis funcional musculoesquelético cambia a lo largo de la vida a medida que varían soporte, demanda de movimiento y necesidades de reserva metabólica.
La capacidad de movimiento articular abarca patrones casi inmóviles (sinartrosis), de movilidad limitada (anfiartrosis) y libremente móviles (diartrosis). La mayoría de las articulaciones de alta movilidad son sinoviales, donde el líquido sinovial y el cartílago articular reducen fricción durante movimiento repetido.
El control de movimiento voluntario depende de procesamiento central (cerebro/médula espinal), transmisión nerviosa periférica y señalización motora somática hacia músculo esquelético. Los nervios espinales distribuyen entrada sensorial y órdenes motoras por todo el cuerpo, y las uniones neuromusculares traducen señales de neuronas motoras en contracción muscular esquelética.
El deterioro funcional ocurre con inactividad, envejecimiento, conducta de evitación por dolor y enfermedad inflamatoria o degenerativa crónica. La movilidad reducida acelera debilidad, rigidez, riesgo de caída y pérdida de independencia en actividades de la vida diaria. La mala postura sostenida incrementa estrés articular y puede empeorar progresivamente alineación espinal, dolor de cuello-hombro-espalda, flexibilidad, equilibrio y riesgo de caída; con el tiempo también puede contribuir a ineficiencia respiratoria y digestiva.
Los patrones musculoesqueléticos pediátricos difieren de adultos en formas clínicamente importantes: los niños tienen más huesos antes de la fusión con el crecimiento, el tono y la coordinación infantil son menos maduros y requieren soporte en la manipulación, los huesos pediátricos son más flexibles (pueden sufrir lesión significativa con fractura visible limitada) y la lesión de placa de crecimiento puede alterar desarrollo de huesos largos.
La función musculoesquelética alterada suele producir efectos multisistémicos predecibles: señales de respuesta inflamatoria (dolor, calor, enrojecimiento, edema, pérdida de función), destreza/movilidad reducidas, alteraciones electrolíticas (especialmente situación de calcio/fósforo), producción alterada de células sanguíneas relacionada con médula, fatiga y limitación en ADL. Los efectos psicológicos comúnmente incluyen ansiedad/depresión, menor participación social/laboral y alteración del sueño relacionada con dolor persistente o pérdida funcional.
El hueso es tejido metabólicamente activo. Los osteoblastos forman hueso, los osteoclastos reabsorben hueso y los osteocitos mantienen la matriz madura. El balance continuo de remodelación sostiene fuerza esquelética y homeostasis del calcio; el desequilibrio contribuye a osteopenia y osteoporosis con pérdida de densidad ósea y riesgo de fractura por fragilidad.
El desarrollo esquelético inicia desde moldes embrionarios fibrosos y cartilaginosos, con osificación que comienza temprano en gestación y continúa hasta adultez joven (comúnmente hasta mediados de los 20). La salud ósea normal de por vida depende de osificación y resorción equilibradas.
La médula ósea apoya hematopoyesis. La médula roja genera eritrocitos, leucocitos y plaquetas, mientras la médula amarilla es tejido de reserva energética rico en adiposo.
La matriz ósea sirve como reservorio de calcio/fósforo que apoya señalización neuromuscular y fisiología de contracción cuando los niveles circulantes necesitan amortiguación.
Los músculos actúan en patrones coordinados agonista-antagonista: un grupo se contrae mientras otro se relaja para producir movimiento controlado. Los términos centrales de movimiento incluyen flexión, extensión, abducción, aducción, circunducción, rotación, pronación/supinación, dorsiflexión/flexión plantar, inversión/eversión y protracción/retracción/elevación/depresión escapular o mandibular.
El movimiento intencionado se organiza típicamente alrededor de un motor primario, ayudado por sinergistas y equilibrado por antagonistas que preservan alineación y retornan articulaciones hacia neutral. Con inactividad, la atrofia del músculo esquelético reduce tanto fuerza como tolerancia al movimiento. Los reflejos posturales son ajustes involuntarios continuos que integran control neuromuscular con entrada vestibular y visual para mantener alineación y prevenir caídas durante demandas de movimiento esperadas e inesperadas.
Clasificación
- Estructura esquelética: Huesos y articulaciones para soporte, protección y palanca.
- Dominio de actividad-alineación: El movimiento intencionado seguro requiere posicionamiento corporal adecuado (alineación) antes y durante la actividad.
- Tipos funcionales por forma ósea:
- Huesos largos: Proporcionan palanca para movimiento (por ejemplo fémur/húmero).
- Huesos cortos: Mejoran estabilidad con movimiento limitado (por ejemplo carpianos/tarsianos).
- Huesos planos: Protegen órganos y proporcionan superficies amplias de inserción muscular.
- Huesos sesamoideos: Incrustados en tendones para reducir estrés y mejorar mecánica de fuerza.
- Huesos irregulares: Estructuras de soporte/protección de forma mixta (por ejemplo vértebras).
- Especialización funcional regional: Las estructuras de extremidad inferior priorizan estabilidad de carga y marcha, mientras las estructuras de extremidad superior priorizan movilidad y manipulación de objetos.
- Componentes musculares: Roles de músculo esquelético voluntario y músculo liso/cardiaco involuntario.
- Capas de control neural: Procesamiento del sistema nervioso central, vías nerviosas periféricas y salida motora somática para movimiento intencionado.
- Unidad de transmisión neuromuscular: Neuronas sensoriales, neuronas motoras y señalización de unión neuromuscular que inicia o detiene contracción.
- Funciones de tejido conectivo: Estabilidad ligamentaria, transferencia de fuerza tendinosa y amortiguación cartilaginosa.
- Situación de riesgo tendinoso: La carga traumática y exposiciones farmacológicas seleccionadas (por ejemplo antibióticos tipo fluoroquinolona) pueden aumentar riesgo de lesión o ruptura tendinosa.
- Limitación de cicatrización ligamentaria: Los ligamentos tienen menor perfusión que el hueso, por lo que las lesiones ligamentarias suelen cicatrizar más lento y requieren tiempos más largos de protección/rehabilitación.
- Categorías de función motora: Movimiento motor grueso (tronco/piernas) y movimiento motor fino (manos/muñecas) para tareas de función diaria.
- Situación común de condición crónica: Dolor y limitación de movimiento relacionados con osteoartritis.
- Divisiones del esqueleto:
- Esqueleto axial: Huesos craneales/faciales, hioides, columna vertebral y caja torácica que protegen cerebro, médula espinal, corazón y pulmones.
- Esqueleto apendicular: Extremidades superiores e inferiores con uniones de cinturas escapular y pélvica.
- Organización vertebral: Cervical (C1-C7), torácica (T1-T12), lumbar (L1-L5), sacro y cóccix con discos intervertebrales para absorción de impacto y flexibilidad.
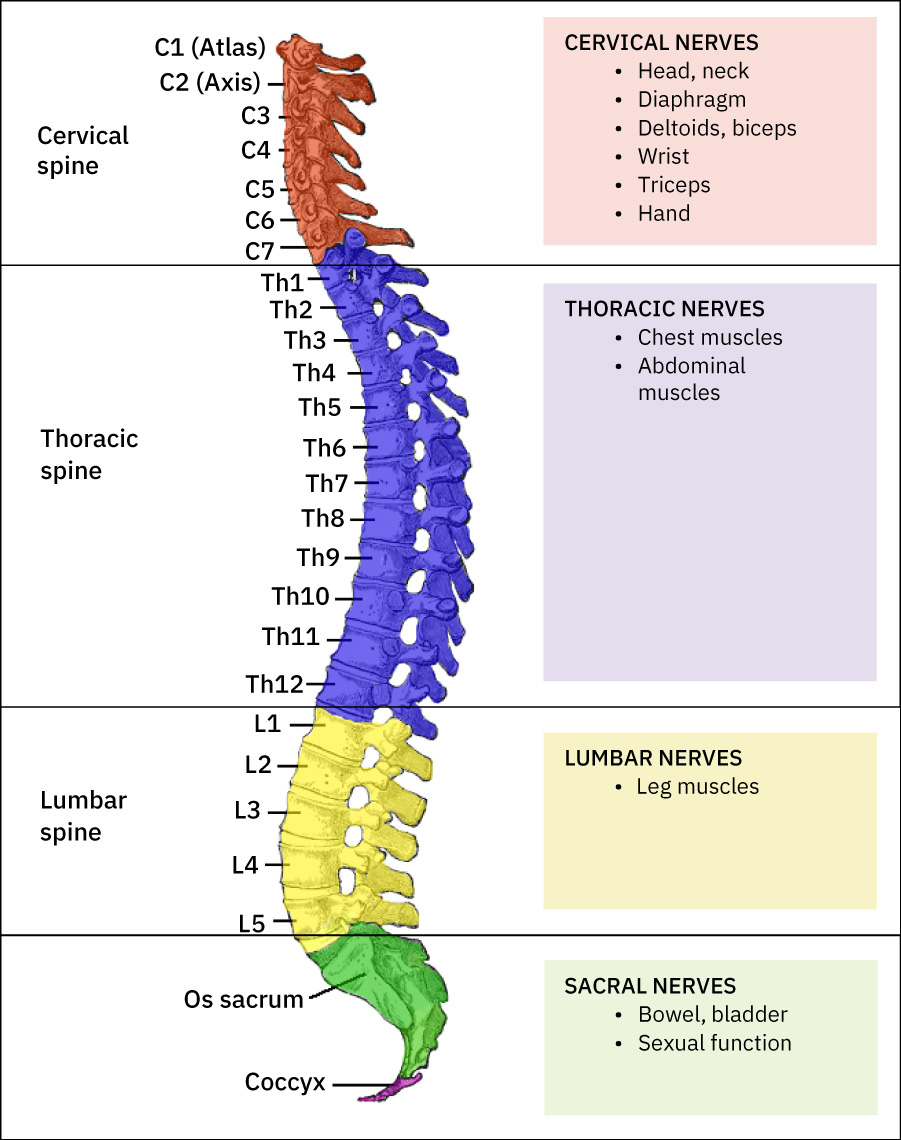 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- Estructura de caja torácica: Esternón con costillas verdaderas (1-7), costillas falsas (8-10) y costillas flotantes (11-12).
- Estructura de extremidad superior: Húmero, radio, cúbito, carpianos, metacarpianos y falanges con soporte de hombro de clavícula/escápula/acromion.
- Estructura de extremidad inferior: Fémur, rótula, tibia, peroné, tarsianos, metatarsianos, falanges y calcáneo con articulación acetabular pélvica.
- Categorías de estructura articular:
- Articulaciones fibrosas: Movimiento mínimo o nulo (por ejemplo suturas craneales).
- Articulaciones cartilaginosas: Movimiento leve (por ejemplo sínfisis púbica, discos intervertebrales).
- Clases de movilidad articular:
- Sinartrosis: Articulaciones inmóviles o casi inmóviles.
- Anfiartrosis: Articulaciones de movimiento limitado.
- Diartrosis: Articulaciones libremente móviles (la mayoría son sinoviales).
- Articulaciones sinoviales: Articulaciones libremente móviles con cavidad articular, membrana sinovial y líquido sinovial.
- Tipos de articulación sinovial: Pivote, bisagra, condílea, silla de montar, plana y esferoidea.
- Componentes de control de fricción sinovial: Cartílago articular más líquido sinovial para movimiento de baja fricción.
- Estructuras de soporte intraarticular: Meniscos/discos articulares, ligamentos, tendones y cartílago adicional que estabilizan y distribuyen carga.
- Principio de intercambio articular: Mayor movilidad suele significar menor estabilidad inherente y mayor susceptibilidad a lesión.
- Tipos de tejido muscular:
- Músculo liso: Contracción involuntaria en paredes de órganos.
- Músculo cardiaco: Tejido contráctil estriado involuntario del corazón.
- Músculo esquelético: Músculo estriado voluntario que impulsa postura y movimiento.
- Patrones de atrofia muscular:
- Atrofia fisiológica: Pérdida por desuso que puede mejorar con actividad y soporte nutricional.
- Atrofia patológica: Pérdida asociada a enfermedad/envejecimiento/inanición o corticosteroides a largo plazo.
- Atrofia neurogénica: Pérdida severa relacionada con lesión nerviosa que requiere valoración neurológica y planificación de rehabilitación de forma oportuna.
- Control del músculo cardiaco: Células marcapasos especializadas establecen ritmo y responden a modulación ANS/hormonal.
- Distribución del músculo liso: Presente en órganos huecos y paredes vasculares/de vía aérea, con roles adicionales de control de iris/lente y piloerección.
- Fisiología del músculo esquelético: Las fibras estriadas contienen sarcómeros formados por actina y miosina, permitiendo contracción, generación de calor y soporte del movimiento.
- Funciones adicionales del músculo esquelético: Apoya control de deglución/eliminación en aberturas seleccionadas de tractos, protege órganos internos y ayuda al retorno venoso durante deambulación.
- Categorías funcionales de rol de movimiento:
- Motor primario (agonista): Músculo principal que genera un movimiento.
- Sinergista: Músculo que asiste o estabiliza al motor primario.
- Antagonista: Músculo que produce la acción opuesta para controlar alineación y retorno.
El cartílago articular y la lubricación sinovial minimizan fricción durante movimiento, pero la degeneración o trauma pueden dañar estas superficies de baja fricción y reducir función. En la atención clínica, las articulaciones de rodilla, cadera y hombro son sitios frecuentes de lesión/problemas porque combinan alta carga o alta demanda de rango de movimiento.
Valoración de Enfermería
Enfoque NCLEX
Las preguntas prioritarias enfatizan identificar temprano el deterioro de movilidad y seleccionar intervenciones que preserven independencia de forma segura.
- Valora estabilidad de marcha, capacidad de transferencia, resistencia y movimiento limitado por dolor.
- Observa rigidez articular, edema y reducción de rango de movimiento que afecten ADL.
- Interpreta sonidos articulares con juicio clínico: la crepitación indolora relacionada con actividad suele ser benigna, pero crepitación con dolor, edema o lesión reciente requiere escalamiento.
- Identifica señales de riesgo de caída vinculadas con debilidad, déficits de equilibrio o tiempo de reacción retrasado.
- Valora cambios del patrón inflamatorio clásico (dolor, calor, enrojecimiento, edema, pérdida de función) en áreas lesionadas o dolorosas.
- Valora impacto psicosocial de la pérdida funcional, incluyendo menor participación, síntomas del estado de ánimo e insomnio.
- Reporta nuevos patrones de dolor, caída aguda de función o incapacidad para realizar tareas basales.
Intervenciones de Enfermería
- Fomenta deambulación y actividad con carga de peso según tolerancia para preservar salud ósea/muscular.
- Apoya actividades programadas de rango de movimiento y rutinas seguras de posicionamiento.
- Aplica medidas de confort para dolor articular crónico (calor/frío, masaje, reposicionamiento según plan).
- Individualiza medidas de confort para osteoartritis porque la respuesta a frío/calor/tópicos/reposicionamiento varía por preferencia y tolerancia del residente.
- Refuerza patrones nutricionales que apoyen reparación tisular y salud ósea (ingesta de proteína y calcio).
Espiral de Desacondicionamiento
La inactividad evitable empeora rápidamente debilidad y riesgo de caída; el apoyo temprano de movilidad es una intervención de seguridad de alto valor.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [nsaids] | Situación de control sintomático de osteoartritis | Monitoriza respuesta de confort y reporta límites funcionales de dolor persistente. |
| nsaids(analgésicos tópicos) | Situación de alivio local de dolor | Coadyuvantes útiles para mejorar participación en actividades de movilidad. |
Aplicación del Juicio Clínico
Escenario Clínico
Un residente con osteoartritis reporta dolor de rodilla en empeoramiento y empieza a rechazar deambulación durante varios días.
- Reconocer indicios: Dolor en aumento, actividad reducida y retiro funcional temprano.
- Analizar indicios: La movilidad reducida probablemente acelerará debilidad y dependencia.
- Priorizar hipotesis: La prioridad inmediata es preservar movimiento seguro mientras se controla el malestar.
- Generar soluciones: Usar medidas de confort, deambulación dosificada y cronograma de ROM asistido.
- Tomar accion: Implementar plan de apoyo y comunicar cambios de tendencia a enfermería.
- Evaluar resultados: Mejora la participación en movilidad y disminuyen conductas de riesgo de caída.
Conceptos Relacionados
- Complicaciones de la inmovilidad - La inactividad impulsa deterioro multisistémico y pérdida funcional.
- Prevención de caídas - Los déficits de movilidad y el dolor aumentan riesgo de lesión en transferencias/deambulación.
- Osteoartritis-enfermedad articular degenerativa - Situación de enfermedad articular degenerativa para dolor crónico, rigidez y deterioro funcional.
- Osteomielitis - Patrón de infección ósea con necesidad de antibióticos prolongados y posible control de foco quirúrgico.
- Osteoporosis con pérdida de densidad ósea y riesgo de fractura por fragilidad - Situación de pérdida progresiva de densidad ósea y fragilidad.
- Ejercicios de rango de movimiento para el hombro - Intervención central para mantener flexibilidad y función articular.
- Transferencia segura de pacientes - La mecánica apropiada protege tanto al paciente como al cuidador.
- Soporte de nutrición enteral - La ingesta de proteína y micronutrientes apoya reparación tisular y fuerza.
Autoevaluación
- ¿Qué hallazgos sugieren que el deterioro musculoesquelético se está convirtiendo en una emergencia de riesgo de caída?
- ¿Cómo contribuye el dolor articular al ciclo de desacondicionamiento?
- ¿Qué intervenciones diarias preservan mejor la movilidad y la independencia en ADL?