Reconocimiento de Trastornos Musculoesqueléticos Comunes y Prioridades de Cuidado
Puntos Clave
- Los trastornos comunes incluyen anormalidades de alineación espinal, enfermedad articular inflamatoria/degenerativa, trastornos tendinosos y deformidades del pie.
- El reconocimiento temprano de patrones apoya preservación funcional y prevención de discapacidad evitable.
- Déficits neurológicos severos, signos isquémicos agudos o deterioro funcional rápido requieren escalamiento urgente.
Fisiopatología
Los trastornos musculoesqueléticos surgen por variación congénita, estrés mecánico repetitivo, procesos inflamatorios o autoinmunes, trauma, desequilibrio metabólico y degeneración relacionada con la edad. Estos mecanismos alteran alineación, transferencia de carga y función articular.
La inflamación persistente y el deterioro estructural pueden progresar de dolor y rigidez a deformidad, pérdida de movilidad y disminución de independencia en ADL.
Los trastornos de columna pueden alterar la mecánica normal de curvatura que sostiene postura erguida y disipación de impactos. A medida que empeora la alineación, los patrones compensatorios de músculo/postura pueden aumentar fatiga, dolor, síntomas neurológicos (por ejemplo parestesia/debilidad) y dependencia en actividades diarias.
Clasificación
- Trastornos espinales: Patrones de síndrome de espalda plana, hiperlordosis, cifosis, escoliosis y espondilitis anquilosante.
- Situación de patrón de espalda plana: La pérdida de lordosis lumbar normal puede impulsar extensión compensatoria de cadera/cervical y flexión de rodilla con fatiga y dolor progresivos al final del día; las etiologías incluyen cirugía espinal previa, variación congénita, degeneración, trauma, osteoporosis y antecedente de fractura por compresión.
- Trastornos de alineación ósea: Mala alineación por fractura/luxación, intoeing, trastornos seleccionados de placa de crecimiento (por ejemplo enfermedad de Blount) y variantes de hueso accesorio que pueden alterar distribución de carga/marcha.
- Trastornos articulares y óseos: Osteoartritis-enfermedad articular degenerativa, artritis reumatoide autoinmune y osteoporosis con pérdida de densidad ósea y riesgo de fractura por fragilidad.
- Trastornos óseos traumáticos: Patrones de fractura que requieren reducción, inmovilización y vigilancia neurovascular.
- Trastornos de forma/estructura ósea: Espolones degenerativos, cambio quístico, variación estructural postquirúrgica y remodelación neoplásica/metastásica.
- Trastornos por discrepancia de longitud ósea: Efectos de crecimiento congénitos, infecciosos, traumáticos o neoplásicos que causan diferencia clínicamente significativa de longitud de extremidad.
- Trastornos óseos neoplásicos: Malignidades óseas primarias (osteosarcoma, sarcoma de Ewing, condrosarcoma) y compromiso óseo metastásico.
- Trastornos del movimiento del neurodesarrollo: Patrones de parálisis cerebral con espasticidad, discinesia o ataxia que alteran necesidades de movilidad a largo plazo.
- Trastornos de muñeca-mano: Quiste ganglionar, tenosinovitis y síndrome del túnel carpiano.
- Trastornos de pie-dedos: gota, pie plano, hallux valgus y dedo en martillo.
Resumen Adicional de Trastornos
- Espondilitis anquilosante: Enfermedad inflamatoria del eje espinal que suele presentarse con dolor lumbar crónico de inicio gradual antes de los 40 años que mejora con actividad y puede empeorar de noche; monitoriza con urgencia compresión medular o patrón de cauda equina (nuevo entumecimiento/debilidad en extremidades, pérdida de coordinación, pie caído o nueva disfunción intestinal/vesical).
- Cáncer óseo: Sospechar ante dolor/inflamación ósea persistentes, tendencia a fractura patológica, fatiga y pérdida de peso involuntaria; el estudio puede incluir radiografía, CT/MRI, PET, gammagrafía ósea y biopsia con tratamiento según estadio/tipo.
- Parálisis cerebral: Lesión/trastorno no progresivo del desarrollo cerebral que causa alteración persistente de movimiento/postura (espasticidad, discinesia o ataxia) y requiere apoyo multidisciplinario individualizado a largo plazo.
- Pie equinovaro (talipes congénito): Deformidad congénita de posición del pie hacia adentro/abajo tratada tempranamente con yesos seriados; los casos severos pueden requerir cirugía seguida de soporte prolongado con férula.
- Luxación/subluxación: El desplazamiento articular completo o parcial se presenta con dolor severo, edema, deformidad y pérdida de movimiento; requiere reducción rápida y estabilización/rehabilitación posterior, con riesgo elevado de recurrencia.
- Fibromialgia: Trastorno de sensibilidad central del procesamiento del dolor con dolor generalizado, fatiga, síntomas de sueño/cognitivos y comorbilidad del estado de ánimo; el manejo es multimodal (ejercicio, educación, optimización de estrés/sueño y medicamentos/TCC seleccionados).
- Pie caído: Incapacidad para dorsiflexionar el pie por debilidad/parálisis neuromuscular; la compensación de marcha es común, y el tratamiento suele usar ortesis tipo AFO más terapia de fortalecimiento de marcha.
- Quiste ganglionar: Quiste lleno de líquido, con mayor frecuencia en dorso de la muñeca sobre vaina tendinosa o articulación; común en mujeres, personas de aproximadamente 15-40 años y grupos con carga repetitiva de muñeca (por ejemplo gimnasia). Algunos se resuelven con reposo/férula; la aspiración puede aliviar dolor pero la recurrencia es común, y los casos sintomáticos persistentes pueden requerir escisión quirúrgica.
- Gota: Artropatía inflamatoria por cristales por hiperuricemia (depósito de urato), comúnmente con brotes recurrentes en dedo gordo/extremidad inferior; el tratamiento suele incluir AINE/colchicina para brotes y alopurinol para control de hiperuricemia recurrente.
- Osteomielitis: Infección ósea por diseminación hematógena, extensión de tejido contiguo o inoculación directa; las comorbilidades de diabetes/úlcera de pie y tabaquismo aumentan riesgo, y el tratamiento a menudo requiere antibióticos IV prolongados con posible cirugía.
- Osteoartritis (DJD): Enfermedad articular degenerativa relacionada con la edad por ciclos repetitivos de inflamación-pérdida de cartílago, que afecta con mayor frecuencia articulaciones de carga (columna/caderas/rodillas) y también dedos; el riesgo aumenta con obesidad, antecedentes familiares y sobreuso/lesión previa, con prevalencia más alta en mujeres después de aproximadamente los 50 años.
- Osteoporosis: Pérdida progresiva de densidad ósea que causa riesgo de fractura por fragilidad (especialmente cadera, columna y muñeca); la prevención y el cuidado enfatizan ingesta de calcio/vitamina D, actividad con carga de peso, evitar tabaquismo y terapia farmacológica (por ejemplo situaciones con bisfosfonato/calcitonina) cuando el riesgo de fractura es alto.
- Distrofia muscular (incluyendo DMD): Trastornos musculares hereditarios progresivos raros con más de 30 subtipos y amplia variación en inicio/severidad; la pérdida de movilidad, riesgo de contractura, deterioro pulmonar relacionado con escoliosis y eventual dependencia para caminar/ADL son trayectorias comunes de largo plazo que requieren cuidado multidisciplinario.
- Síndromes de parálisis: La distribución basada en patrón incluye hemiplejia, paraplejia y tetraplejia, con efectos musculares flácidos versus espásticos; el cuidado a largo plazo enfatiza servicios de rehabilitación y tecnología adaptativa/asistiva para independencia.
- Pie plano (pes planus): Pérdida del arco longitudinal medial del pie; común en primera infancia antes del desarrollo del arco y asociado más adelante con obesidad, disfunción del tendón tibial posterior o estructuras tensas de Aquiles/pantorrilla. Los hallazgos incluyen colapso del arco con carga, marcha alterada y dolor de espalda/pierna/tobillo/pie. El manejo puede incluir AINE, ortesis, calzado de control de movimiento, apoyo para reducción de peso y cirugía en deformidad severa refractaria.
- Hallux valgus (juanete): Protrusión ósea medial en la primera articulación metatarsofalángica con desviación progresiva hacia adentro del dedo gordo hacia dedos adyacentes; asociado con patrones hereditarios, situaciones de enfermedad articular autoinmune/inflamatoria (por ejemplo AR) y calzado crónicamente ajustado/restrictivo. Hallazgos comunes incluyen deformidad con eritema/edema, carga de callosidad, dolor o entumecimiento y dificultad para caminar; el manejo incluye AINE, hielo, ortesis, ajuste de calzado, PT, inyección de esteroide seleccionada y bunionectomía en casos severos.
- Dedo en martillo: Deformidad en flexión en la región interfalángica proximal (con frecuencia segundo dedo) con contorno tipo martillo; asociado con trauma, hallux valgus, artritis, variantes congénitas y mal ajuste de calzado, con mayor prevalencia en mujeres. La formación de callo/heloma y la marcha dolorosa son señales clínicas comunes. Los ejercicios tempranos guiados por PT con vendaje/férula pueden reducir progresión a deformidad fija; el alivio sintomático puede incluir hielo intermitente, AINE o inyección de corticosteroide seleccionada, con cirugía en deformidad refractaria.
- Rabdomiólisis con riesgo de lesión renal aguda: Síndrome agudo de degradación muscular con riesgo de lesión renal mediada por mioglobina, que requiere reanimación hídrica rápida y monitorización renal.
- Lesiones de tejidos blandos: Los patrones de esguince/distensión/contusión/tendinitis/bursitis comúnmente se manejan con RICE temprano, modificación de actividad y seguimiento cuando la recuperación se retrasa.
- Tenosinovitis (incluyendo De Quervain y dedo en gatillo): La inflamación de la vaina tendinosa puede seguir sobreuso, enfermedad autoinmune (por ejemplo AR) o infección (incluyendo patógenos de flora cutánea como S. aureus y MRSA). El patrón De Quervain causa dolor de muñeca del lado del pulgar con movimientos de agarre/puño/giro y suele tratarse con férula, AINE, modificación de actividad, inyección de esteroide o cirugía de liberación de vaina. La tenosinovitis estenosante (dedo en gatillo) causa bloqueo/clic de un dedo flexionado y es más común con diabetes y edad avanzada.
- Trastornos de curvatura vertebral: Cifosis, lordosis y escoliosis alteran alineación espinal y riesgo de dolor/función; el manejo varía de monitorización a férula o cirugía según severidad, riesgo de progresión e impacto neurológico.
- Escoliosis en edad escolar/adolescencia: La curvatura lateral de columna puede presentarse con altura asimétrica de hombros/caderas, prominencia escapular y asimetría de altura costal en flexión hacia adelante; la evaluación incluye imagen espinal, y el manejo varía de observación a férula, PT o cirugía según estado de crecimiento y severidad de curva.
- Situación de patrón de hiperlordosis (espalda hundida): Curva lumbar exagerada con prominencia abdominal anterior y pélvica posterior puede causar dolor de cuello/lumbar; las causas incluyen obesidad, embarazo, tensión postural prolongada, uso de tacones altos, debilidad del core y trastornos neuromusculares o estructurales seleccionados.
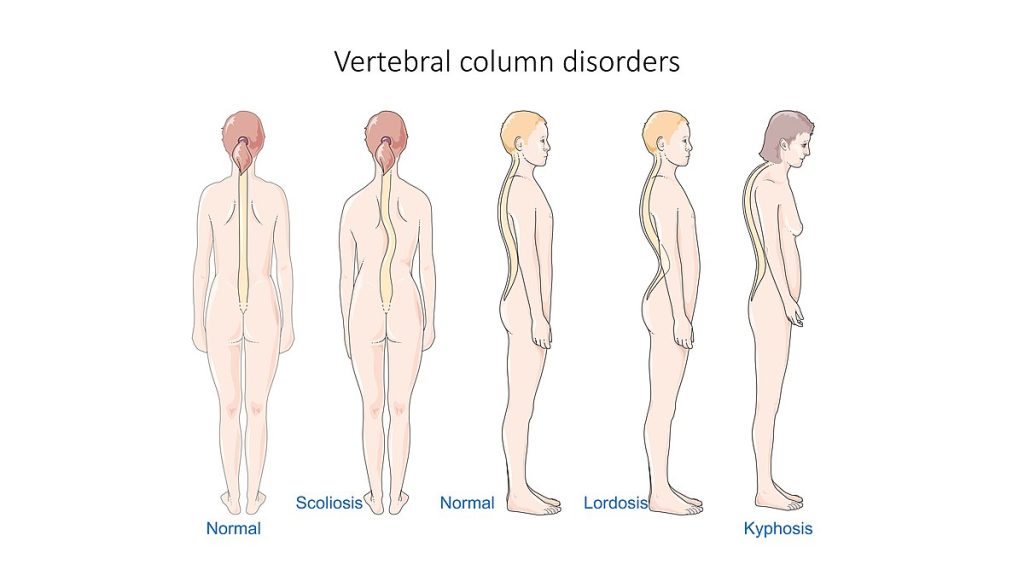 Illustration reference: OpenRN Health Alterations Ch.10.10.
Illustration reference: OpenRN Health Alterations Ch.10.10.
Valoración de Enfermería
Enfoque NCLEX
Prioriza síntomas que indiquen función neurológica amenazada, inflamación severa o deterioro rápido de movilidad.
- Valora patrón de dolor, rigidez, edema, progresión de deformidad y limitaciones relacionadas con actividad.
- En patrones de dolor lumbar crónico, valora características inflamatorias (inicio más joven, cronicidad gradual, empeoramiento nocturno y mejoría con movimiento más que con reposo).
- Valora postura espinal y cambios de alineación con impacto en marcha y equilibrio.
- Valora déficits sensoriales de mano/muñeca, debilidad y asociaciones de uso repetitivo.
- Valora dolor de pie, eritema/calor articular, efectos de presión del calzado y tolerancia a carga de peso.
- Escala de inmediato nuevas señales de médula espinal o cauda equina (entumecimiento/debilidad progresivos de extremidades, pie caído, pérdida de coordinación o disfunción intestinal/vesical).
Intervenciones de Enfermería
- Escala nuevos déficits neurológicos, cambios intestinales/vesicales, señales severas de brote inflamatorio o pérdida abrupta de función.
- Refuerza autocuidado específico por condición (modificación de actividad, soporte de calzado y adherencia a medicación).
- Refuerza autocuidado de DJD y osteoporosis: actividad de bajo impacto, optimización de peso, prevención de caídas y adherencia a planes de medicación ósea/articular.
- Coordina fisioterapia, planificación de dispositivos de asistencia y seguimiento para trastornos progresivos.
Riesgo de Pérdida Funcional Irreversible
La respuesta tardía al compromiso neurológico, inflamación severa o deformidad progresiva puede causar deterioro funcional permanente.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [nsaids] | Situaciones con ibuprofeno, naproxeno | Se usan comúnmente para dolor inflamatorio; monitoriza respuesta y efectos adversos. |
| disease-modifying-antirheumatic-drugs(Fármacos antirreumáticos modificadores de la enfermedad) | Situaciones tipo metotrexato | Se usan en vías de artritis reumatoide; monitoriza toxicidad y riesgo de infección. |
Aplicación del Juicio Clínico
Escenario Clínico
Un paciente con rigidez lumbar crónica desarrolla nuevo entumecimiento en la pierna e inestabilidad de la marcha en empeoramiento.
- Reconocer indicios: Déficits neurológicos progresivos con deterioro funcional.
- Analizar indicios: El patrón puede indicar compromiso espinal significativo que requiere estudio urgente.
- Priorizar hipotesis: Prevenir lesión neurológica y preservar movilidad son prioridades inmediatas.
- Generar soluciones: Iniciar escalamiento urgente y apoyo de movilidad enfocado en seguridad.
- Tomar accion: Documentar déficits objetivos y activar ruta de derivación apropiada.
- Evaluar resultados: La intervención temprana limita progresión y apoya planificación de recuperación.
Conceptos Relacionados
- Sistema musculoesquelético - Línea basal estructural y funcional para interpretación de trastornos.
- Osteomielitis - Reconocimiento de infección ósea, diagnósticos y prioridades de tratamiento prolongado.
- Osteoartritis-enfermedad articular degenerativa - Progresión, diagnósticos y vías de tratamiento de enfermedad articular degenerativa.
- Valoración física musculoesquelética y movilidad funcional - Secuencia de valoración y detección de señales de alarma.
- Fractura - Reconocimiento de fracturas por tipo, complicaciones y vía de tratamiento.
- Osteoporosis con pérdida de densidad ósea y riesgo de fractura por fragilidad - Patrón de pérdida de densidad ósea y prioridades de prevención de fractura por fragilidad.
- Lesiones de tejidos blandos - Valoración de esguince/distensión/contusión/tendinitis/bursitis y cuidado centrado en RICE.
- Síndrome del túnel carpiano - Patrón de compresión del nervio mediano dentro de trastornos de muñeca-mano.
- Promoción de movilidad articular y actividad - Estrategias de actividad para preservar función.
- Complicaciones de la inmovilidad - Riesgo de progresión de discapacidad cuando disminuye el movimiento.
Autoevaluación
- ¿Qué hallazgos musculoesqueléticos deben escalarse como riesgo neurológico urgente?
- ¿Cómo difieren en patrones de progresión los trastornos articulares degenerativos y autoinmunes?
- ¿Por qué es esencial la planificación temprana de soporte funcional en trastornos musculoesqueléticos comunes?