Soporte de Nutrición Enteral
Puntos Clave
- La nutrición enteral se prefiere cuando el tracto GI es funcional pero la ingesta oral es insegura o insuficiente.
- En trayectorias paliativas, el soporte enteral puede considerarse cuando el apetito permanece pero la deglución está alterada.
- Las vías comunes incluyen NG/OG (a menudo corto plazo, comúnmente menos de alrededor de 4 semanas) y PEG/PEJ (más largo plazo).
- El cuidado seguro requiere verificación de vía, medidas de prevención de aspiración y monitorización continua de tolerancia.
- La complicación más grave de alimentación es la aspiración respiratoria de contenido gástrico, que puede progresar a neumonía por aspiración potencialmente mortal.
- La seguridad de hidratación requiere administración confiable de agua libre cuando esté indicada; dosis omitidas pueden causar deshidratación e hipernatremia.
- Durante administración enteral de medicamentos, administrar un medicamento a la vez, irrigar antes/entre/después de dosis y documentar totales de irrigación en I&O.
- Antes de iniciar, verificar componentes completos de orden de EN (fórmula, vía, método, velocidad y plan de irrigación de agua libre) y conciliar inquietudes antes de empezar alimentación.
- En estados hipermetabólicos de alta demanda (por ejemplo quemaduras severas), el inicio enteral temprano (a menudo dentro de 24 horas cuando sea factible) apoya reposición de proteína-caloría.
Fisiopatología
La alimentación enteral aporta nutrientes a través del tracto digestivo, preservando integridad intestinal y manejo fisiológico de nutrientes. Está indicada cuando la deglución o ingesta oral están comprometidas, pero digestión/absorción permanecen adecuadas.
Clasificación
- Acceso a corto plazo: Vías de sonda NG u OG.
- Acceso a largo plazo: Vías PEG o PEJ.
- Variación adicional de vía: Algunas organizaciones también usan vías nasoduodenales (ND) en escenarios seleccionados de largo plazo o intolerancia gástrica según política local.
- Patrón de administración: Administración continua, intermitente o en bolo según plan de cuidado.
- Marco de selección de vía: Las sondas OG suelen reservarse para pacientes intubados/sedados; pacientes conscientes generalmente requieren acceso alternativo porque el riesgo de arcada/vómito es mayor.
- Patrones de indicación común: Coma o ventilación mecánica, enfermedad catabólica de alta demanda (por ejemplo quemaduras o enfermedad crítica), alteración de deglución neurocognitiva/neuromuscular progresiva (por ejemplo demencia o enfermedad de Parkinson avanzada), anorexia severa durante cuidado de VIH/quimioterapia/sepsis y obstrucción/estenosis/tumor de tracto GI superior.
- Patrón de riesgo de deglución post-ACV: La disfagia es común después de ACV agudo; si la ingesta oral es insegura, la planificación enteral temprana (a menudo dentro de alrededor de 48-72 horas según valoración del equipo) ayuda a limitar déficits nutricionales durante demanda metabólica acelerada.
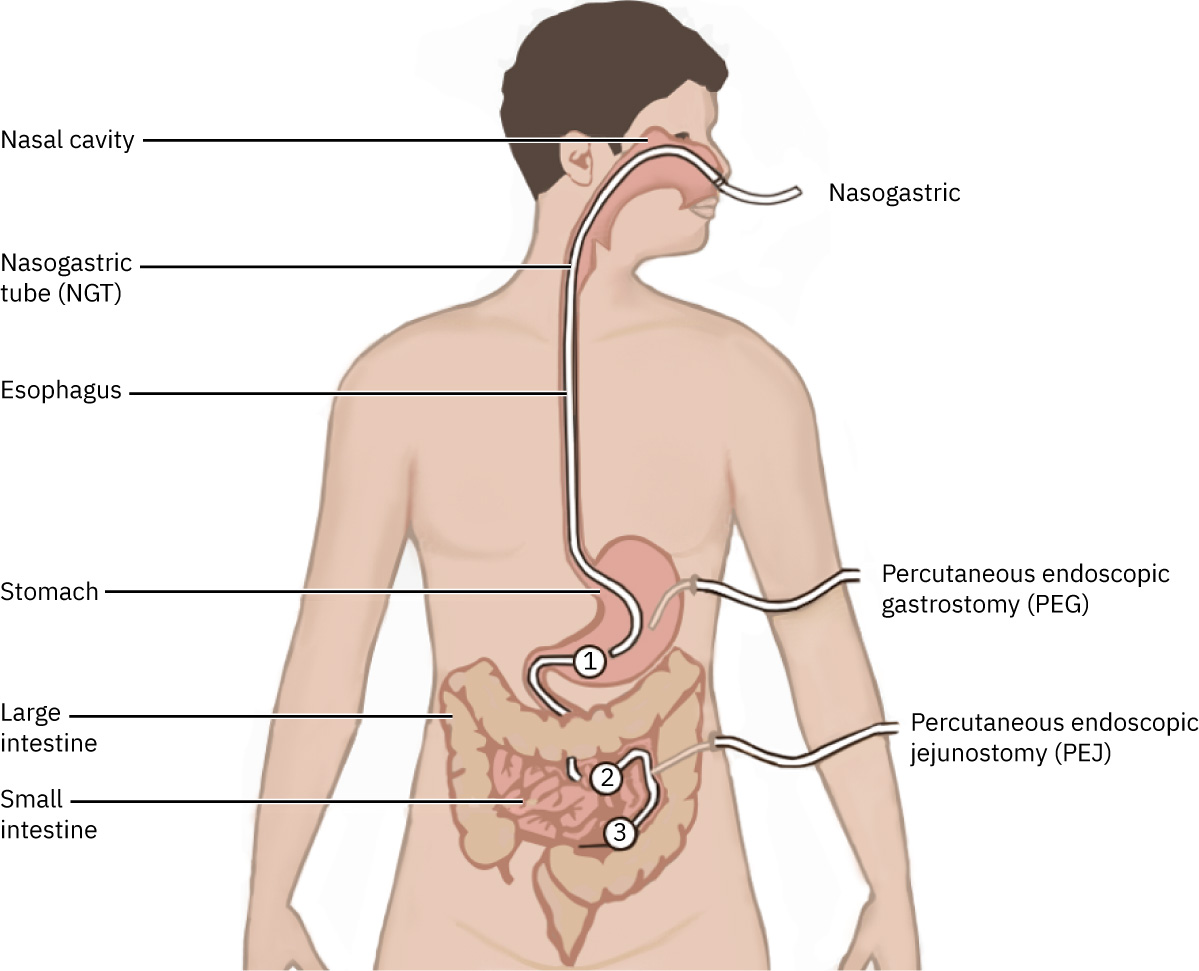 Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Valoración de Enfermería
- Valorar indicación de alimentación, función GI, riesgo de aspiración y estado nutricional actual.
- Valorar estado de verificación de posición de sonda e integridad del sitio de acceso.
- Valorar fuga, eritema/drenaje en sitio de inserción y riesgo de deterioro cutáneo alrededor de puntos de acceso enteral.
- Valorar señales de tolerancia: distensión abdominal, náusea/vómito, cólico, diarrea/estreñimiento y patrón de hidratación.
- Valorar respuesta psicosocial reportada por el paciente ante alimentación por sonda, disconfort en sitio de inserción y síntomas de tos/respiratorios después de alimentación como posibles señales de intolerancia o advertencia de aspiración.
Intervenciones de Enfermería
- Verificar órdenes de vía y fórmula antes de cada administración y volver a comprobar posición antes de usar para alimentación/medicación según política.
- Coordinar planificación interdisciplinaria con proveedor, nutrición, farmacia y enfermería de cabecera para elección de fórmula, plan de hidratación y método/velocidad de administración.
- En vías de ACV agudo con disfagia persistente, evitar interrupción nutricional prolongada; escalar temprano para alimentación por vía alterna una vez completada la valoración de seguridad de vía aérea-deglución.
- Para estados catabólicos severos (por ejemplo quemadura mayor o cicatrización extensa), priorizar flujos de inicio enteral oportuno para abordar tempranamente metas de proteína-caloría cuando la ingesta oral sea inadecuada.
- Verificar integridad de prescripción EN antes de inicio o cambios mayores (tipo de fórmula, vía, método de administración, velocidad de infusión y cantidad/frecuencia de irrigación de agua libre).
- Para sondas NG/OG, documentar longitud externa después de colocación y seguir migración en cada turno y con cada uso.
- Preferir verificaciones de colocación basadas en evidencia (longitud externa visible versus línea basal verificada por rayos X, reevaluada en intervalos programados y antes de alimentación/medicación) en lugar de métodos de cabecera poco confiables como pruebas de insuflación de aire con auscultación.
- Usar medición de pH de aspirado solo como complemento cuando política lo permita; si la colocación sigue incierta, suspender uso y obtener verificación definitiva.
- Seguir protocolos de confirmación de colocación de sonda e irrigación según política, incluyendo irrigaciones antes/después de alimentaciones intermitentes y administración de medicamentos.
- Reforzar irrigación rutinaria de sonda en cada turno y según necesidad para reducir riesgo de oclusión.
- Para administración enteral de medicamentos, preparar cada medicamento por separado, diluir según política/orden y evitar mezclar múltiples medicamentos en el mismo vaso/jeringa.
- Si la alimentación continua/intermitente está corriendo, pausar alimentaciones según requisitos del medicamento (por ejemplo incompatibilidad con alimentación, requerimiento de estómago vacío o flujo de verificación de colocación) y reanudar según orden/política.
- Si la alimentación gástrica se tolera mal (por ejemplo patrones de vaciamiento gástrico tardío), anticipar reevaluación de proveedor/nutrición para estrategias de administración enteral postpilórica o yeyunal.
- Administrar volúmenes de agua libre indicados con confiabilidad de nivel medicación y documentar cada dosis según política.
- Elevar cabecera al menos 30 grados durante terapia enteral (y después de alimentaciones según orden) para reducir riesgo de aspiración.
- Mantener cabecera alrededor de 30-45 grados según tolerancia durante alimentación y después de administración según plan.
- Durante pases enterales de medicamentos, mantener cabecera al menos 30-45 grados y continuar elevación alrededor de 60 minutos después de administración salvo que el plan de alimentación continua indique lo contrario.
- Monitorizar ingesta/eliminación, tendencias de electrolitos y glucosa, tendencia de peso y complicaciones; escalar con prontitud ante anormalidades.
- Evaluar residual gástrico y marco de intolerancia de alimentación en conjunto; evitar interrupción innecesaria de alimentación por volúmenes residuales bajos cuando no haya otras señales de intolerancia y la política lo permita.
- Para flujos de GRV, evitar interrupción rutinaria de alimentación por volúmenes residuales por debajo de alrededor de 500 mL cuando no haya otras señales de intolerancia y la política lo permita.
- Si la valoración de residual se realiza según política y se confirma colocación de sonda, seguir manejo de aspirado dirigido por política (muchos flujos devuelven el residual a la sonda gástrica salvo contraindicación).
- Si hay cólico en bolo, considerar fórmula a temperatura ambiente y reevaluar patrón de tolerancia.
- Seguir protocolos de irrigación rigurosamente (por ejemplo antes/después de alimentaciones y administración de medicamentos, más irrigaciones programadas para permeabilidad) y monitorizar tubería por migración/obstrucción en cada turno y uso.
- Si ocurre obstrucción de sonda, usar irrigación con agua tibia con jeringa de 60 mL como primera línea de desobstrucción; evitar irrigaciones ácidas (por ejemplo jugo de arándano o bebidas carbonatadas) que pueden empeorar la oclusión.
- Usar prácticas de seguridad de conexión específicas para enteral (por ejemplo vías compatibles con EnFit), evitar adaptadores improvisados IV/alimentación y rastrear líneas hasta su origen durante reconexión/entrega de turno para reducir daño por conexión errónea.
- Realizar reconexiones de líneas con iluminación adecuada, verificar que todas las conexiones estén seguras y etiquetar tubing en extremos proximal/distal según política para reducir errores de misconexión.
- Para pases de medicamentos, irrigar al inicio, entre medicamentos y al final (en práctica de adultos se usan comúnmente al menos 15 mL de agua por irrigación salvo que restricción de líquidos/política indique lo contrario).
- Si la succión de sonda está activa para descompresión, desconectar succión durante administración de medicamentos y comúnmente suspender/clampear alrededor de 20-30 minutos antes de reconectar para apoyar absorción del medicamento.
- Para alimentaciones por gravedad/bolo, mantener elevación de cabecera en o por encima de 30 grados durante infusión y por al menos alrededor de 1 hora después, salvo contraindicación.
- Inspeccionar sitios de inserción/salida por fuga, eritema y drenaje purulento; reportar anomalías de inmediato.
- Para sitios de inserción externa PEG/PEJ, realizar limpieza diaria según política (comúnmente gasa humedecida con agua o salina, luego secar al aire antes de reposicionar placa de fijación) y usar protección de barrera cuando exista riesgo de deterioro cutáneo.
- Documentar cada sesión de alimentación/irrigación con cantidad administrada, solución de irrigación y volumen de irrigación, hallazgos de residual (cantidad/color/olor/consistencia cuando se mida), método de verificación de colocación y tolerancia del paciente según política.
- Escalar si se omiten dosis programadas de agua libre o si planes de fórmula concentrada carecen de cobertura de hidratación, especialmente en pacientes incapaces de reportar sed.