Osteoporosis con Pérdida de Densidad Ósea y Riesgo de Fractura por Fragilidad
Puntos Clave
- La osteopenia es una masa ósea reducida y puede progresar a osteoporosis.
- La osteoporosis refleja pérdida de densidad ósea y deterioro estructural que aumentan el riesgo de fractura por fragilidad.
- La sarcopenia y la pérdida ósea pueden progresar juntas como osteosarcopenia, aumentando el riesgo de caída y fractura.
- El desequilibrio entre resorción ósea y formación ósea impulsa el debilitamiento esquelético progresivo.
- Las fracturas de cadera, columna y muñeca son resultados de alto impacto frecuentes.
- La carga en EE. UU. sigue siendo alta, con decenas de millones afectados por osteoporosis u osteopenia.
- La adecuación de calcio y vitamina D durante toda la vida es fundamental: la ingesta materna apoya el crecimiento óseo fetal y la ingesta en juventud apoya la acumulación ósea hasta la adultez temprana.
Fisiopatología
La osteoporosis con pérdida de densidad ósea y riesgo de fractura por fragilidad se desarrolla cuando la resorción ósea excede de forma persistente la formación ósea. La reducción resultante de densidad mineral ósea y fuerza microestructural aumenta la fragilidad y disminuye el umbral de trauma para fractura.
La condición suele ser progresiva y puede permanecer clínicamente silenciosa hasta que ocurre una fractura. La fragilidad ósea se presenta con mayor frecuencia en cadera, columna y muñeca.
Clasificación
- Osteopenia: Masa ósea reducida con riesgo futuro elevado de osteoporosis.
- Osteoporosis: Compromiso estructural óseo más avanzado con riesgo marcado de fractura por fragilidad.
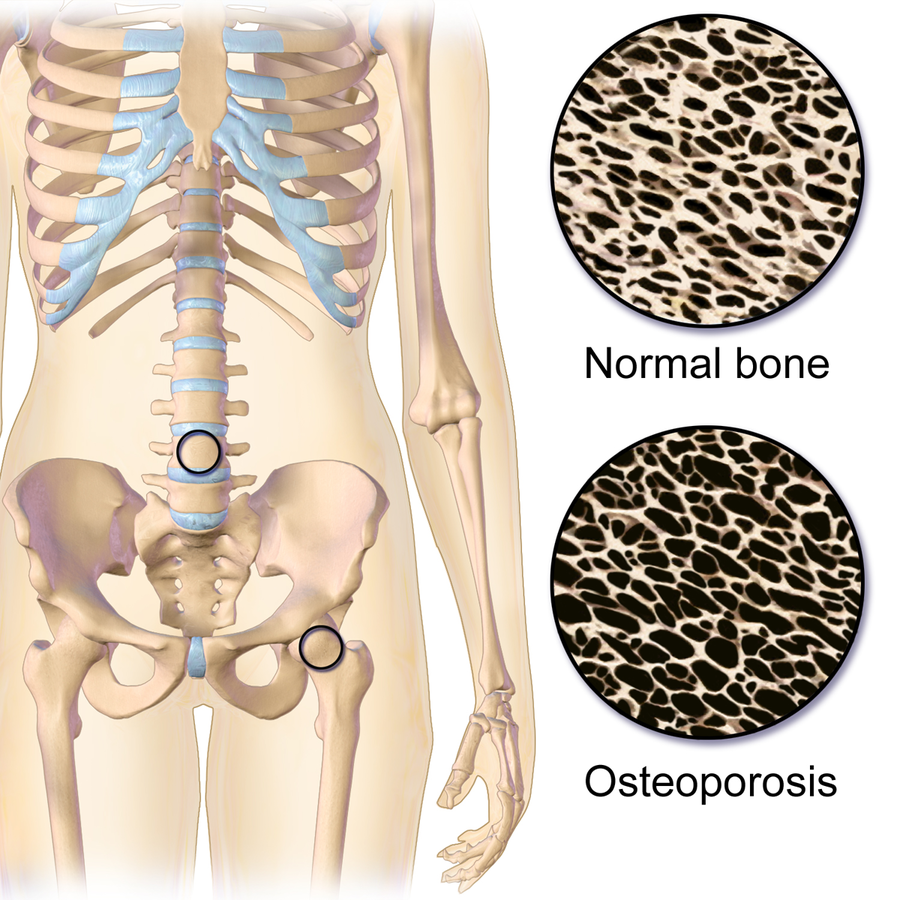 Illustration reference: OpenRN Health Alterations Ch.10.8.
Illustration reference: OpenRN Health Alterations Ch.10.8.
Factores de Riesgo
- Edad avanzada.
- Sexo femenino y cambio hormonal posmenopáusico.
- Predisposición genética.
- Complexión corporal delgada/de huesos finos y patrones de ascendencia de mayor riesgo (por ejemplo poblaciones caucásicas y asiáticas).
- Índice de masa corporal bajo y patrones deficientes de ingesta de proteína-calcio-vitamina D.
- Ingesta inadecuada de calcio y vitamina D.
- Carga de comorbilidades (por ejemplo cáncer, VIH y vías de anorexia nervosa) que aceleran la pérdida ósea.
- Exposición crónica a corticosteroides.
- Uso a largo plazo de medicamentos seleccionados incluidos inhibidores de bomba de protones y fármacos antiepilépticos.
- Trastornos inflamatorios seleccionados como artritis reumatoide.
- Tabaquismo y consumo excesivo de alcohol.
- Patrones de baja actividad física y ejercicio con carga de peso.
- Estados de depleción hormonal incluyendo estrógeno bajo (por ejemplo menopausia o ejercicio excesivo) y testosterona baja en hombres.
- Carga en transición de mediana edad a edad mayor: la prevalencia de osteoporosis es marcadamente más alta en mujeres mayores de 50 años (alrededor de 18.8%) que en hombres mayores de 50 años (alrededor de 4.2%) en vigilancia de EE. UU.
- Carga poblacional: alrededor de 54 millones de estadounidenses viven con osteoporosis y alrededor de 34 millones con osteopenia.
Valoración de Enfermería
Enfoque NCLEX
La osteoporosis puede permanecer asintomática hasta la fractura; prioriza reconocimiento de patrones de riesgo y planificación temprana de prevención de fracturas.
- Valora antecedente de fractura y patrones de fractura por bajo trauma.
- Valora factores de riesgo modificables (déficits nutricionales, tabaco/alcohol, nivel de actividad).
- Valora contribuyentes por medicación y comorbilidad (por ejemplo terapia crónica con inhibidor de bomba de protones, artritis reumatoide y estados de depleción hormonal endocrina).
- Valora impacto funcional del dolor relacionado con fractura y deterioro de movilidad.
- Valora reducción de talla, cifosis, signos de compresión vertebral y antecedente de fractura por fragilidad de cadera/muñeca.
- Valora compromiso respiratorio cuando la deformidad espinal reduce expansión torácica/capacidad pulmonar.
- Obtén talla basal y monitoriza mediciones seriadas con el tiempo para detectar cambio progresivo por compresión vertebral.
Pruebas Diagnósticas
- DEXA scan es la prueba diagnóstica primaria para densidad ósea y estratificación de riesgo de fractura.
- Situación de tamizaje: individuos asignados mujer al nacer de edad
>=65deben recibir tamizaje DXA; se considera prueba más temprana cuando la carga de riesgo está elevada. - Interpretación de T-score:
-1 to -2.5: rango de osteopenia.< -2.5: rango diagnóstico de osteoporosis.
- QUS (quantitative ultrasound) en sitios periféricos puede apoyar la estimación de riesgo de fractura.
- La herramienta FRAX estima la probabilidad a 10 años de fractura de cadera y fractura mayor para guiar la intensidad preventiva; entradas comunes incluyen edad, sexo, talla, peso, historia familiar y exposición a alcohol.
- En osteoporosis de etapa avanzada, radiografías simples seriadas pueden ayudar a monitorizar progresión de enfermedad.
- Los valores de laboratorio no son diagnósticos para osteoporosis en sí, pero vitamina D, calcio, albúmina y fosfato se monitorizan con frecuencia para descartar contribuyentes alternativos.
Diagnósticos de Enfermería Comunes
- Riesgo de lesión.
- Nutrición deteriorada: inferior a los requerimientos corporales.
Intervenciones de Enfermería
- Promueve independencia del paciente mientras se asiste con ADL según necesidad.
- Refuerza comportamientos de prevención de fractura y reducción de riesgo de caídas.
- Apoya planes de nutrición y actividad que protejan la salud ósea.
- Coordina seguimiento para evaluación de densidad ósea y manejo de riesgo a largo plazo.
- En escenarios de consejería posmenopáusica, refuerza metas de ingesta diaria de alrededor de
800 IUde vitamina D y1,200 mgde calcio (dieta más suplementos) cuando esté alineado con el plan prescrito. - Para muchos adultos, refuerza metas de vitamina D por edad (alrededor de
600 IU/diahasta los 70 años y alrededor de800 IU/diadespués de los 70) y metas de calcio (con frecuencia alrededor de1,200 mg/diadespués de los 50) según el plan individualizado. - Enseña seguridad de suplementos: la ingesta excesiva de calcio o vitamina D puede aumentar riesgo de hipercalcemia, nefrolitiasis y lesión renal, por lo que los pacientes deben evitar acumulación no supervisada de dosis altas desde múltiples productos fortificados y suplementos.
- Incluye consejería a lo largo de la vida cuando sea relevante: calcio/vitamina D maternos adecuados en embarazo y soporte continuo de calcio/vitamina D durante infancia/adolescencia para optimizar masa ósea máxima.
- Proporciona enseñanza de salud sobre fuentes alimentarias de calcio/vitamina D (por ejemplo lácteos, verduras de hoja verde, alimentos fortificados) y adherencia a planes de suplementación.
- Deriva a nutricionista cuando persistan brechas de ingesta de calcio/vitamina D o barreras nutricionales.
- Refuerza opciones de ejercicio con carga de peso y de resistencia alineadas con capacidad y preferencias del paciente; considera derivación a PT para equilibrio y ajuste del ejercicio.
- Refuerza metas semanales progresivas de actividad; la actividad combinada aeróbica, de fortalecimiento muscular y de carga ósea que totaliza alrededor de 90 minutos por semana puede apoyar resultados de salud ósea en adultos de mayor riesgo.
- Aclara que la actividad con carga de peso (por ejemplo caminar) se prioriza para apoyo de fortaleza ósea, mientras el ejercicio sin carga de peso por sí solo suele ser insuficiente para metas de carga ósea.
- Enseña estrategias seguras de exposición solar para apoyar síntesis de vitamina D cuando sea apropiado (exposición breve con precauciones de protección cutánea).
- Promueve tamizaje rutinario de densidad ósea, especialmente en grupos de mayor riesgo como mujeres posmenopáusicas.
- Enseña reducción de peligros de caída en hogar (por ejemplo retiro de tapetes, mejor iluminación, pasamanos) y uso seguro de dispositivos de asistencia.
Manejo Médico
- La farmacoterapia se usa para desacelerar pérdida ósea, apoyar formación ósea y reducir carga de fracturas.
- Asegura que la insuficiencia de vitamina D sea corregida antes o durante el inicio de bisfosfonato cuando sea requerido por el plan terapéutico.
- El tratamiento de estilo de vida incluye ejercicio con carga de peso, entrenamiento de resistencia, optimización de ingesta de calcio/vitamina D, cese de tabaquismo y reducción del riesgo por alcohol.
- Pueden requerirse opciones quirúrgicas para fracturas osteoporóticas (por ejemplo vertebroplastia para estabilización seleccionada de fractura vertebral).
Indicadores de Resultado
- Demuestra mejor comprensión del diagnóstico y tratamiento en verificaciones educativas pre/post.
- Reporta mejora de la intensidad de dolor lumbar en reevaluación con escala de dolor validada.
- Permanece libre de nuevas fracturas por fragilidad en seguimiento por intervalos.
- Verbaliza fuentes alimentarias ricas en calcio de preferencia.
- Verbaliza modificaciones concretas del hogar que reducen riesgo de caída.
- Demuestra adherencia al plan de salud ósea y prevención de fracturas.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| [bisphosphonates] | alendronato, risedronato, ibandronato | Situación antiresortiva de primera línea; monitoriza adherencia y tendencia de riesgo de fractura. |
| denosumab | situación de inyección de denosumab (esquema semestral) | Apoya vía antiresortiva; monitoriza momento de administración y efectos adversos. |
| hormonal-therapy(moduladores selectivos del receptor de estrógeno) | raloxifeno | Situación de apoyo de densidad ósea posmenopáusica; evalúa perfil de riesgo trombótico, tabaquismo e historia previa de TVP/EP antes de uso. |
| análogos de hormona paratiroidea | teriparatida, abaloparatida | Vía anabólica para estimular formación ósea en pacientes seleccionados de alto riesgo. |
| calcitonina | terapia tipo calcitonina | Puede apoyar metas antiresortivas de dolor/densidad ósea en planes seleccionados. |
| suplementación de calcio y vitamina D | situaciones de suplementación oral | Refuerza déficits dietéticos y mejora soporte de mineralización. |
Conceptos Relacionados
- Sistema musculoesquelético - Marco fisiológico de remodelación ósea.
- Valoración física musculoesquelética y movilidad funcional - Valoración enfocada en riesgo y vigilancia de movilidad.
- Fractura - Resultados de fractura por fragilidad y vías de cuidado agudo.
- Prevención de caídas - Estrategia principal para reducir la carga de lesión osteoporótica.
Evaluación
- Revalora si los resultados esperados se logran, se logran parcialmente o no se logran en el periodo planificado.
- Revisa el plan de cuidados cuando no se alcanzan metas de educación, nutrición, actividad o seguridad.
- Repite evaluación después de intervenciones, nuevas actualizaciones diagnósticas/laboratorio y cambios del plan interprofesional.