壓力反應、體內恆定與異恆定
關鍵重點
- 壓力是對壓力源的生理反應,其適應或傷害效應取決於持續時間與恢復情形。
- 體內恆定是基線平衡;異恆定是挑戰期間主動生理調節過程。
- 正向壓力(eustress)可支持健康結局,負向壓力(distress)則提高疾病風險。
- 急性壓力可支持生存,未解決的慢性壓力會驅動不適應性系統變化。
- 壓力源按來源與規模而異,包含從重大生命事件到日常煩擾的生理與心理社會觸發。
- 護理照護優先事項是症狀穩定、降低壓力源與支持有效恢復型態。
病理生理
壓力活化是非特異生物反應:不同壓力源即使診斷不同,也可能產生相似核心生理。涉及邊緣系統-下視丘訊號的威脅評估路徑,會啟動下視丘-腦下垂體-腎上腺軸與自主神經反應。常見序列為下視丘 CRH 釋放、腦下垂體前葉 ACTH 釋放、腎上腺皮質激素輸出(尤其皮質醇),並伴隨交感活化。
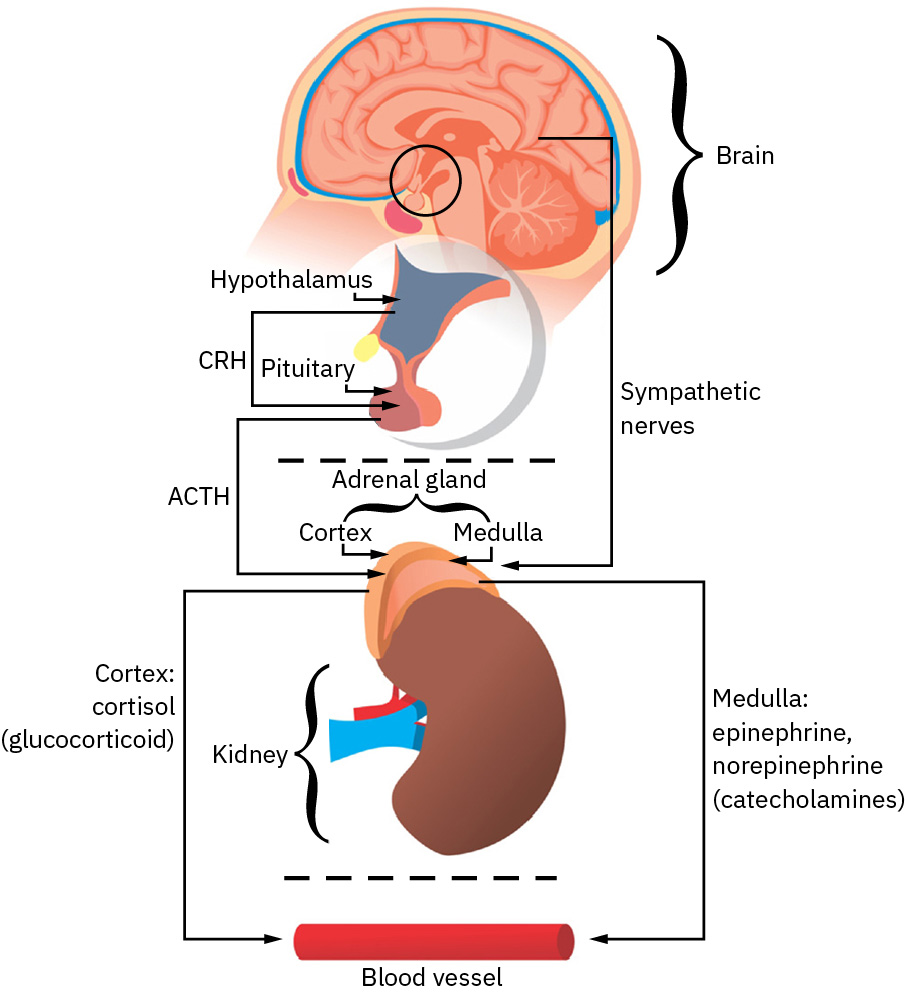 Illustration reference: OpenStax Fundamentals of Nursing Ch.34.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.34.1.
皮質醇與兒茶酚胺(epinephrine、norepinephrine、dopamine)可支持短期生存反應,如心率上升、血壓上升、支氣管擴張與肝糖轉葡萄糖。 在床邊場景中,交感主導適應常呈現肌肉緊張、瞳孔放大,以及血流由消化系統重新分配至腦與骨骼肌需求。 若長期活化,這些機制也可能導致便秘、慢性高血糖、疲倦與更廣泛適應能力下降。
適應是個體隨時間調整內外變化的過程,而體內恆定是適應努力維持的生理平衡狀態。生理壓力源(例如疾病、受傷、疼痛、營養不良、極端溫度)與心理社會壓力源(例如哀傷、人際衝突、成癮、角色壓力)都可觸發相同生物壓力系統。 交易性壓力觀點進一步指出,反應強度受人-環境互動影響,包含個人、社會、環境、靈性、文化、教育與情緒智力因子。
在行為層面,急性威脅反應可呈現戰、逃、僵住或討好。這些變體共享相同壓力生物學基礎,但外顯因應行為不同。
當壓力解除後,副交感恢復與荷爾蒙下調有助回復平衡。若壓力源持續,交感訊號會延長,並由適應性反應轉為不適應性負荷。 若壓力反應無法恢復體內恆定,持續自主神經與發炎活化會由保護性轉為促病性。 這種面向緊急生存的生理型態對急性存活有利,但長期維持為慢性基線時生物代價高。 長期皮質醇暴露可抑制淋巴球效能並提高感染脆弱性。
異恆定描述的是在挑戰下的動態調節過程。反覆活化且缺乏充分恢復會提高生理負擔,並促成長期功能失調。 當挑戰超出因應儲備時,異恆定負荷可轉為異恆定過載,提高由長期抵抗期進展至衰竭層級功能失調風險。 臨床上,體內恆定對應穩定基線狀態(生命徵象、檢驗型態與精神狀態穩定),而異恆定反映挑戰強度變化下持續生物變異。體溫調節的實例是高溫誘發出汗、低溫誘發發抖,使體溫回歸基線。
生理恆定由回饋迴路調節。低血壓時,壓力訊號可提高皮質醇與兒茶酚胺輸出以支持血管收縮與心輸出量,同時醛固酮介導鈉水滯留以恢復循環容量。高血壓時,代償性血管擴張與腎臟排泄路徑有助血壓回到基線。
恆定也有心理向度。無論壓力起於身體威脅或心理威脅,下游神經內分泌級聯相似;因此困擾可先呈現情緒症狀、先呈現身體症狀,或兩者並存。 心理生理視角有助理解,因身心壓力反應可形成自我強化循環,而非彼此孤立事件。
分類
- 壓力型態:良性壓力(正向適應挑戰)與有害壓力(負向負荷)。
- 暴露時長型態:快速緩解急性壓力與持續生理活化慢性壓力。
- 壓力源來源型態:生理、心理社會與混合壓力負擔。
- 反應角色型態:壓力作為刺激(觸發)與壓力作為反應(生理/行為表現)。
- 壓力源規模型態:重大生命變化、災難事件、頻繁煩擾與無所不在刺激。
- 交易性決定因子型態:影響評估與因應的個人、社會、環境、靈性、文化、教育與情緒智力修飾因子。
- 生存反應型態:戰、逃、僵住、討好。
- 平衡狀態:體內恆定(穩定基線)與異恆定(主動調節)。
- 異恆定負擔狀態:異恆定負荷(累積壓力)與異恆定過載(需求超出因應能力)。
- 恆定領域:生理恆定與心理恆定,且身心雙向影響。
- 回饋控制型態:可恢復或放大目標生理過程的負回饋與正回饋機制。
- 反應品質:可恢復有效適應與持續性負荷無效適應。
- 臨床表現:自主神經過度喚醒、內分泌負擔與行為/因應改變。
- 自我調節向度:生理調節、情緒自我調節與行為自我調節。
護理評估
NCLEX 重點
需同時評估生理徵象與因應品質,以區分短期適應與有害持續活化。
- 評估壓力源類型、持續時間與感知可控性。
- 評估壓力源來源(生理或心理社會)與規模(重大事件或反覆日常負擔)。
- 評估交易性修飾因子(個人/社會/環境/靈性/文化情境、教育程度與情緒調節能力)對反應強度之影響。
- 評估身心交叉徵象,包含心理壓力以身體症狀呈現(例如胸部或腸胃不適)與生理壓力以焦慮或困擾呈現。
- 評估自主神經與內分泌相關線索(心搏過速、呼吸急促、高血壓、瞳孔放大、盜汗、睡眠中斷、過度喚醒症狀)。
- 評估長期交感過驅後果(便秘、慢性高血糖、持續疲倦與感染易感)。
- 當自主神經活化程度不成比例時,評估擬交感促成因子(例如大量咖啡因、古柯鹼或有指徵腎上腺素能藥物)。
- 評估目前壓力反應是恢復導向或促病導向(持續發炎/自主神經負荷且未回歸基線)。
- 評估恢復指標,包含壓力事件後返回基線能力。
- 評估因應方式及其隨時間是適應性或不適應性。
護理介入
- 使用目標化症狀穩定化以降低即時生理風險。
- 使介入與壓力源來源匹配:處理生理病因以恢復平衡,並將心理社會病因與因應/支持介入配對。
- 依交易性情境客製介入,使計畫與病人社會支持、文化/靈性架構及健康識能一致。
- 必要時採整合式身心介入,結合行為/認知壓力管理與具指徵生理治療。
- 在急性壓力反應中啟動快速自主神經下調技巧,如節律性橫膈膜呼吸。
- 教導簡短冥想/平靜呼吸練習,作為透過自主神經調節降低心率與血壓的實用方式。
- 指導符合病人情境的個別化壓力管理與因應做法。
- 支持恢復行為(睡眠、水分補充、活動節律與社會支持使用)。
- 教導情緒與行為自我調節框架:感受可以被承認,行動仍可與價值一致。
- 再評估趨勢軌跡,確認功能回歸恆定。
持續活化風險
未解決壓力活化可進展為慢性疾病型態與心理社會功能下降。
藥理學
藥物可治療壓力相關症狀群,但藥理支持應搭配降低壓力源與因應介入,以避免反覆生理活化。
臨床判斷應用
臨床情境
一名病人回報數月工作與照顧壓力,伴失眠、心悸與血壓升高。
- 辨識線索:長期壓力暴露、自主神經症狀與恢復不良。
- 分析線索:型態提示異恆定負荷,而非短暫適應性壓力。
- 優先假設:預防進展為慢性心代謝與精神健康影響。
- 提出方案:結合症狀照護、因應計畫重設與支持啟動。
- 採取行動:實施監測、衛教與轉介路徑。
- 評估結果:睡眠改善、生理活化下降與日常功能提升。
相關概念
- general-adaptation-syndrome-and-stress-phase-nursing-interpretation - 階段式壓力進展模型。
- chronic-stress-allostatic-load-and-system-breakdown - 未解決壓力的長期生理後果。
- stress-crisis-staging-and-type-specific-nursing-response - 升級辨識與介入時機。
- stress-and-anxiety - 症狀重疊與心理社會管理。
- healthy-people-2030-health-equity-and-social-determinants - 復原的生活型態調整框架。
自我檢核
- 臨床解讀中,體內恆定與異恆定有何差異?
- 哪些發現提示壓力反應已由適應轉向不適應?
- 為何除壓力源強度外,還必須評估恢復能力?