強迫症及相關障礙
關鍵重點
- OCD 以侵入性強迫意念與強迫行為為特徵,這些行為可暫時降低焦慮,但會強化長期循環。
- OCD 症狀通常耗時(常 >1 小時/日),並損害工作、學業或人際關係。
- 終生精神科共病常見;兒童以焦慮共病較突出,成人則以憂鬱共病較突出。
- 相關障礙包含身體臆形障礙、囤積障礙、拔毛障礙與皮膚摳抓障礙。
- 暴露與反應預防(ERP)是 OCD 的主要循證治療。
- 當治療初期無法耐受直接暴露時,可使用想像暴露建立習慣化,並為更廣泛 ERP 做準備。
- 習慣逆轉訓練(HRT)可作為身體聚焦重複行為與部分習慣樣強迫模式的有效輔助。
- 護理照護重點為症狀追蹤、因應支持、用藥監測與去污名化。
病理生理
OCD 相關障礙涉及威脅/顯著性處理失調、強迫性習慣循環與焦慮強化。神經生物學因子(含血清素路徑參與)、創傷/壓力負荷與後天習得行為,共同促成慢性化。影像研究指出,許多 OCD 個案在額葉皮質與皮質下型態上存在差異,但確切的症狀致因路徑仍在研究中。
儀式行為後的短暫緩解會強化重複與功能受損。
分類
- OCD 核心循環:強迫意念 → 焦慮/痛苦 → 強迫行為 → 暫時緩解 → 復發。
- 常見強迫意念主題:污染恐懼、禁忌/不被允許的想法、攻擊自己或他人的傷害想法,以及對對稱/秩序的過度執著。
- 常見強迫行為型態:過度清潔/洗手、僵化排序/擺放、重複檢查與計數儀式。
- 病識感說明符:部分個案可辨識強迫信念屬過度(良好病識感),另一些則病識感差或呈妄想式確信。
- 臨床嚴重度線索:時間負荷常超過 1 小時/日、行為難以控制,且儀式行為僅能緩解痛苦而非帶來快感。
- 抽動相關說明符脈絡:部分 OCD 個案同時出現動作或發聲抽動症狀。
- 風險因子領域:家族史(尤其是一等親早發 OCD)、神經生物學迴路差異與兒童期不良經驗。
- 兒科感染後型態:部分兒童在鏈球菌感染後出現 OCD 症狀突然起病/惡化(PANDAS 脈絡),之後逐漸改善。
- 相關障礙:身體臆形、囤積、拔毛與皮膚摳抓表現。
- BDD 特徵:持續專注於自認外貌缺陷,伴隨重複檢查/掩飾/尋求保證及高羞恥-退縮負荷。
- 囤積特徵:無論物品價值為何皆持續難以丟棄、過度取得型態,以及危及安全/功能的雜物堆積。
- BFRB 特徵:拔毛與皮膚摳抓常在行為前出現緊張/衝動,行為後短暫緩解,隨後出現痛苦與可見組織損傷。
- 治療分層:ERP/CBT 一線,輔助藥物,以及部分進階介入。
- 行為輔助分層:高痛苦恐懼內容可採想像暴露;重複習慣樣行為可使用 HRT 輔助。
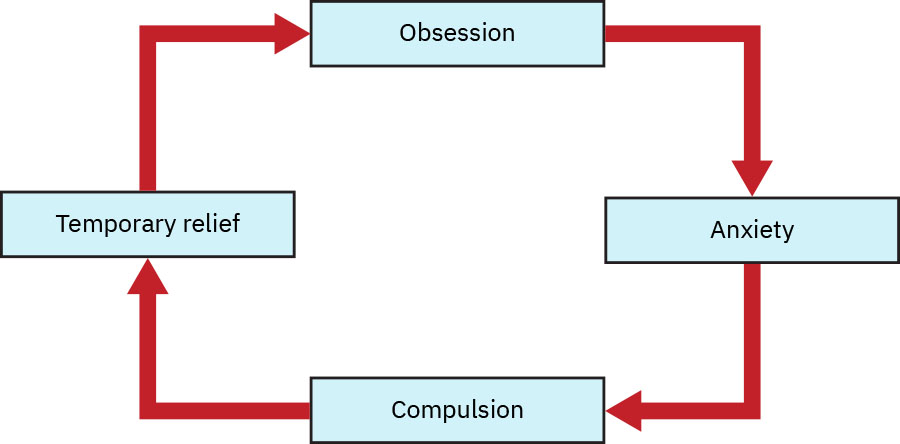 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
護理評估
NCLEX 重點
評估需聚焦儀式行為耗時與其造成功能受損,而非僅確認症狀是否存在。
- 評估強迫意念主題、強迫行為類型與每日時間負荷。
- 評估觸發型態、逃避行為與痛苦嚴重度。
- 評估身體聚焦重複行為中的皮膚/毛髮/身體損傷風險。
- 評估污染或檢查類強迫行為是否導致直接傷害(如皮膚炎/皮膚破損、反覆延遲出門,或安全相關功能失調)。
- 在 BDD 型態中,評估照鏡/掩飾/尋求保證所耗時間,並評估與外貌執著相關的社會或職業退縮。
- 在囤積型態中,評估即時居家安全危害(跌倒/火災/呼吸風險)、ADL 阻礙與家庭/照顧者負荷。
- 囤積嚴重度趨勢評估時,在可行條件下搭配完整臨床評估使用結構化工具(如 SI-R、HRS、CIR、HEAL)。
- 評估共病憂鬱、焦慮與自殺風險。
- 評估年齡型態共病脈絡(兒童常合併焦慮障礙;成人常合併憂鬱障礙)。
- 評估 ERP 準備度與家庭/支持者參與。
- 評估儀式行為帶來的是快感或僅暫時緩解焦慮;在 OCD 中,強迫行為通常是緩解痛苦而非產生快感。
- 在兒童/青少年中,評估較不明顯儀式(如眨眼/呼吸儀式)、災難化家庭傷害恐懼、場域特異症狀差異與隱匿症狀。
- 在兒童中,懷疑強迫型態時應評估病識感限制,並蒐集家長/教師旁證觀察。
- 評估創傷史(含 ACEs),因兒童期創傷與強迫症狀負荷相關。
- 對近期鏈球菌感染後出現 OCD 症狀突然起病的兒童,升級安排可能感染後神經精神型態的醫療評估。
護理介入
- 支持 ERP 原則並強化反應預防依從性。
- 治療起始階段若現實暴露過度壓倒,可先採想像暴露,耐受提升後再轉向更廣泛 ERP 目標。
- 教導痛苦耐受與焦慮調節策略。
- 提供無評斷教育,說明障礙機制與復元軌跡。
- 針對 BDD 重點照護,使用 治療性溝通,在肯認痛苦同時不強化扭曲外貌信念。
- 監測 OCD 目標方案的用藥效果與副作用。
- 協調多專業支持,以改善居家安全與功能恢復。
- 在囤積照護中,以協作且不羞辱方式協調家庭納入規劃、清理支持與環境風險降低。
- 教育個案:OCD 治療反應可能較慢;SSRI 效益可能需 8-12 週,且有時需在處方者監督下提高治療劑量。
- SSRI 反應不足時,支持安全協調增效方案(如加用抗精神病藥,或在有適應症時採用 TMS 等進階介入)。
- 強化物質風險諮詢,因部分個案會嘗試以酒精或藥物鈍化強迫性痛苦。
- 強化壓力管理與作息穩定習慣(規律睡眠、規律運動、均衡營養、可靠支持者參與)。
- 對習慣樣強迫與 BFRBs,支持 HRT 要素:覺察訓練、競爭反應練習、社會強化、動機增強與跨場域泛化。
儀式遷就陷阱
工作人員/家屬對強迫行為的遷就可降低短期衝突,但會惡化長期障礙嚴重度。
藥理學
SSRIs 是 OCD 相關症狀常見一線藥物;所需劑量常高於重度憂鬱方案,臨床效益可能需約 8 至 12 週。Clomipramine 可在 SSRI 反應不足或耐受不佳時作為非一線選項。短期 benzodiazepine 可考慮用於急性焦慮負荷,但無法治療 OCD 核心循環,且需防範依賴風險。若 SSRI 反應不足,部分個案可能受益於抗精神病藥增效,包含合併抽動共病者。
對治療抗拒的成人 OCD,重複經顱磁刺激(rTMS)可作為輔助選項。護理教育應說明:治療通常為門診、無需麻醉,可能出現短暫頭痛/頭暈/下顎或臉部刺麻感,且有罕見癲癇風險。腦深部刺激與伽瑪刀手術因侵入性與風險特性,僅保留給重度難治病例,非一線照護。
臨床判斷應用
臨床情境
一名個案每天花數小時清洗,避免碰觸家中物品,並出現皮膚破損,同時表示「我知道這不理性,但我停不下來」。
- 辨識線索:典型強迫意念-強迫行為循環,伴隨身體傷害與功能喪失。
- 分析線索:具備病識感,但焦慮強化維持了強迫行為。
- 優先假設:優先事項為安全加上 ERP 導向介入。
- 提出方案:建立分級暴露計畫、反應預防支持與皮膚照護管理。
- 採取行動:執行協調式治療/用藥計畫並每日監測。
- 評估結果:追蹤儀式時長、痛苦耐受與功能復元。