耳部评估、听力测试与常见异常
关键要点
- 耳部评估包括症状访谈、结构视触诊、耳镜发现及聚焦听力测试。
- Weber 与 Rinne 音叉试验有助于区分传导性与感音神经性听力损失模式。
- 重度疼痛、乳突压痛、突发听力下降、伴神经体征的眩晕或创伤发现需紧急升级。
- 功能性解读需将外耳、中耳与内耳发现与听力及平衡症状共同关联。
病理生理
听觉与平衡依赖外耳、中耳、内耳一体化功能。机械传导缺陷导致传导性听损;耳蜗、前庭或神经损伤导致感音神经缺陷。
由于前庭与听觉系统相互关联,耳部病变可表现为听力变化、耳鸣、平衡失调或跌倒。 外耳(耳廓与外耳道)负责收集与导向声音;中耳(鼓膜、听小骨、咽鼓管)负责传递与放大振动并平衡压力;内耳(耳蜗与前庭装置)将机械信号转化为听觉与平衡的神经输入。
儿科耳部解剖会改变风险分布:儿童咽鼓管更短且更趋水平,可能降低引流效率并增加中耳炎风险。
分类
- 评估领域:外耳/耳道发现、鼓膜线索、听力模式与平衡症状。
- 解剖-功能领域:外耳收音、中耳放大/压力平衡、内耳听觉-前庭转换。
- 听损模式分类:传导性、感音神经性或混合性听力损害。
- 传导性听损示例:耵聍栓塞、鼓膜穿孔及其他外耳/中耳阻塞模式。
- 感音神经性听损示例:内耳/耳蜗损伤、第八脑神经病变、年龄相关老年性聋及耳毒性药物暴露。
- 年龄相关模式:老年性聋(多为渐进、双侧,在噪声背景下言语识别最明显)。
- 异常分组:炎症/感染性、阻塞性、先天/结构性与创伤相关疾病。
- 外耳结构异常示例:小耳症、大耳症、Stahl 耳形态变异、先天耳赘/耳前瘘与创伤性“菜花耳”畸形。
- 鼓膜异常示例:穿孔、鼓膜硬化/瘢痕、回缩、鼓膜炎与急/慢性中耳炎相关改变。
- 内耳异常示例:梅尼埃样“发作性眩晕 + 波动性听力/耳鸣/耳闷”、迷路炎与创伤相关耳蜗-前庭损伤。
护理评估
NCLEX 重点
在常规慢性发现前,优先突发听力变化、前庭不稳与感染扩散线索。
- 评估耳痛、分泌物、听力变化、耳鸣、眩晕及既往创伤/涉水暴露。
- 获取聚焦病史:起病/进展、感染/分泌物史、既往操作、耳毒性/其他药物暴露,以及对沟通/工作/安全的功能影响。
- 评估可逆因素(如耵聍栓塞)与长期噪声暴露史。
- 评估个人耳部护理习惯(如棉签或异物插入)是否造成耳道创伤或阻塞。
- 评估“社交退缩”或“微笑点头但回答不一致”模式,提示可能为未报告听力困难而非单纯认知下降。
- 视诊并触诊耳廓、耳道入口与乳突区,评估压痛、水肿与红斑。
- 对外耳道感染疑虑,评估耳道红肿、碎屑、瘙痒及“向上向外牵拉耳廓时疼痛加重”;结合外耳道炎线索筛查高风险患者恶性进展风险。
- 评估耵聍栓塞或异物,作为耳痛、听力下降与鼓膜观察不全的可逆阻塞原因。
- 用耳镜评估耳道皮肤/阻塞与鼓膜颜色、位置、完整性及标志;记录膨隆、回缩、穿孔或积液。
- 将鼓膜发现与压力/感染病史关联(如反复中耳炎、上呼吸道感染后耳痛/易激惹或置管史)。
- 儿科急性耳痛中评估“鼓膜膨隆发红”,并在初始镇痛干预后复评疼痛反应。
- 在有指征时,使用结构化听力检查,包括音叉比较试验。
- 对话筛查中,若患者持续读唇、费力听、频繁要求重复或说话音量异常大,应怀疑听力受损。
- 耳语筛查中,逐耳单独测试并对侧遮蔽;检查者站在患者后方约一臂距离以减少读唇偏差。
- 使用低音量“字母-数字”混合序列(如 4-K-2);首次答错时用不同序列复测。
- 将每耳 6 项耳语中至少正确复述 3 项作为床旁实用通过阈值。
- 明确解读音叉结果:Weber 偏向可提示不对称;Rinne 阳性(气导 > 骨导)提示正常/感音神经模式;Rinne 阴性(骨导 ≥ 气导)支持该耳传导性听损。
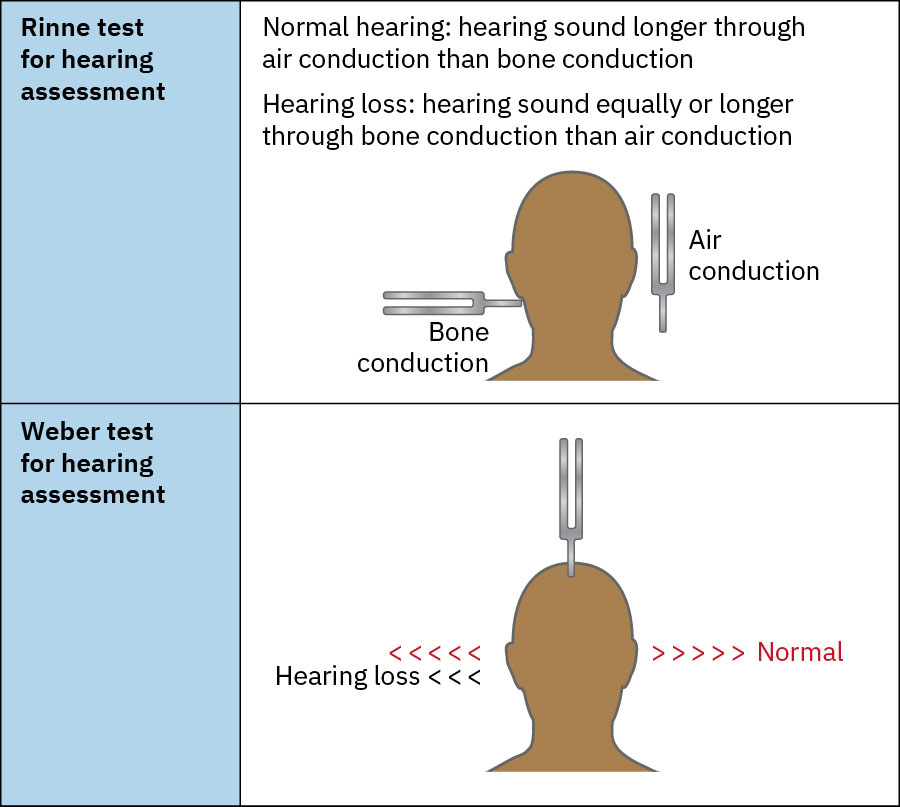 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.3.
- 采用年龄适配耳镜技术(体位/配合策略与窥器大小),降低婴幼儿不适并提升检查质量。
- 对低龄儿童,通过向下向后牵拉耳廓拉直耳道;对年长儿童向上向后牵拉以优化鼓膜可视化。
- 通过步态/姿势观察与 Romberg 比较(睁眼后闭眼)评估平衡,并防护跌倒风险。
- 若 Romberg 仅在闭眼后恶化,考虑本体感觉/前庭功能障碍;两种条件均不稳提示更广泛平衡受损。
- 筛查耳鸣与眩晕模式细节(起病、诱因、恶心/呕吐、功能影响),并与听力变化关联。
- 对“发作性眩晕 + 波动性听力、耳鸣、耳闷”模式,升级内耳疾病评估。
- 对体位性“天旋地转”眩晕表现,评估良性阵发性位置性眩晕(BPPV)模式及相关跌倒风险影响。
- 当耳/前庭主诉并存时,纳入面神经(CN VII)不对称筛查。
- 记录听力模式变化及相关安全影响(沟通中断、跌倒、定向障碍)。
护理干预
- 对红旗征象(突发单侧听损、重度眩晕、乳突痛或创伤相关缺损)立即升级。
- 当听力或平衡受损时实施沟通适配与跌倒预防。
- 对持续职业/娱乐噪声暴露强化听力防护行为。
- 教授安全耳部护理行为(除非明确指示,避免向耳道内插入物体)。
- 对已治疗疾病强化安全耳护实践与用药依从。
- 对外耳道炎治疗计划,强化正确滴耳技术、疼痛趋势复评及发热或疗效不佳时的紧急返诊指征。
- 适应证下支持耵聍管理路径(软化滴剂、冲洗或手工清除),并在清除后复评听力与鼓膜发现。
- 对 BPPV 模式发现,支持转介受训临床人员进行耳石复位,并在症状稳定前强化安全防护。
- 对床旁听力筛查失败(如不能复述耳语词)升级至听力学转诊与随访规划。
- 通过重复查体、设备核查、患者确认与第二临床人员复核验证不确定发现。
- 一致记录耳镜细节(耳道发现、耵聍/分泌物、鼓膜标志、膨隆/回缩/穿孔、平衡发现与听力测试结果)。
快速恶化风险
漏诊突发听力或前庭变化会延误治疗并增加跌倒与损伤风险。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [ototoxic-medications] | 部分[loop-diuretics]等 | 监测新发听力下降/耳鸣/眩晕趋势并尽早升级。 |
| 耳用抗生素 | 局部抗生素滴耳液 | 确保给药技术正确,并复评症状进展。 |
临床判断应用
临床情景
一名患者新发耳痛并诉听力闷塞与头晕;乳突触诊压痛。
- 识别线索:听力与平衡变化合并耳后压痛。
- 分析线索:该模式提示并非单纯短暂性阻塞。
- 确定优先假设:当前优先是防止进展并降低不稳导致的损伤风险。
- 生成解决方案:启动升级路径并落实安全防护。
- 采取行动:通知医生、记录客观发现并支持安全活动/沟通。
- 评估结局:早期干预降低并发症与跌倒风险。
相关概念
- 感觉缺损照护协助 - 听力支持策略可减少沟通与安全失效。
- 药物对感觉感知与安全的影响 - 解释药物相关听觉与前庭变化。
- 跌倒预防 - 前庭症状会直接增加跌倒风险。
- 外耳道炎 - 外耳道感染管理与恶性风险升级情境。
- 中耳炎 - 中耳感染与积液鉴别及听力-语言风险管理。
- 记录与报告数据 - 结构化报告可提升连续性与升级质量。
自我检查
- Weber 与 Rinne 发现如何支持听损模式鉴别?
- 哪些耳部发现应触发紧急而非常规随访?
- 为什么存在前庭症状时活动防护至关重要?