颅内高压与颅内压增高
要点
- 成人颅内压常见约 7-15 mm Hg,更广泛重症参考常引述约 1-20 mm Hg;持续高于约 20-25 mm Hg 通常触发治疗升级。
- 颅骨是固定容积腔室;脑组织、血液、CSF 或新增病理占位增加均可升高颅内压。
- 颅内高压可进展为伴神经恶化的症状性 ICP 增高。
- 高风险进展包括脑水肿、癫痫发作与脑疝。
- Cushing 三联征(脉压增宽、心动过缓、呼吸不规则)是晚期高危恶化线索。
- 优先床旁措施包括快速识别、抬高床头(约 30 度)、颈部中立对线与紧急升级处理。
病理生理
颅内压动力学遵循 Monro-Kellie 学说(固定容积原则):成人颅腔主要由脑组织构成,血液与脑脊液(CSF)占较小比例。机体可通过 CSF 与血容量转移进行代偿,但当储备耗尽后,压力会快速上升。
颅内高压指颅腔内压力升高;颅内压增高描述与临床恶化风险相关的压力升高。常见驱动因素包括创伤、出血、肿瘤或占位病变、感染及水肿。
分类
- 颅内高压:颅内压升高,早期可症状有限。
- 颅内压增高(ICP):伴临床表现的压力升高,如头痛、恶心/呕吐、视力改变、精神状态改变与生命体征变化。
护理评估
NCLEX 重点
持续追踪神经状态与恶化线索;升级处理延迟会增加脑疝风险。
- 评估头痛、恶心/呕吐、视物模糊、头晕、耳鸣、意识混乱与意识水平下降。
- 将细微基线至趋势的 LOC 变化(例如新发嗜睡或轻度意识混乱)视为早期高优先线索。
- 评估重度进展线索:癫痫发作、视乳头水肿、心动过缓伴高血压模式、瞳孔变化、呼吸模式改变与昏迷进展。
- 将突发喷射性呕吐模式(即使无先行恶心)纳入潜在 ICP 恶化发现。
- 将病理性姿势(去皮质、去大脑或弛缓)评估为高风险神经恶化体征。
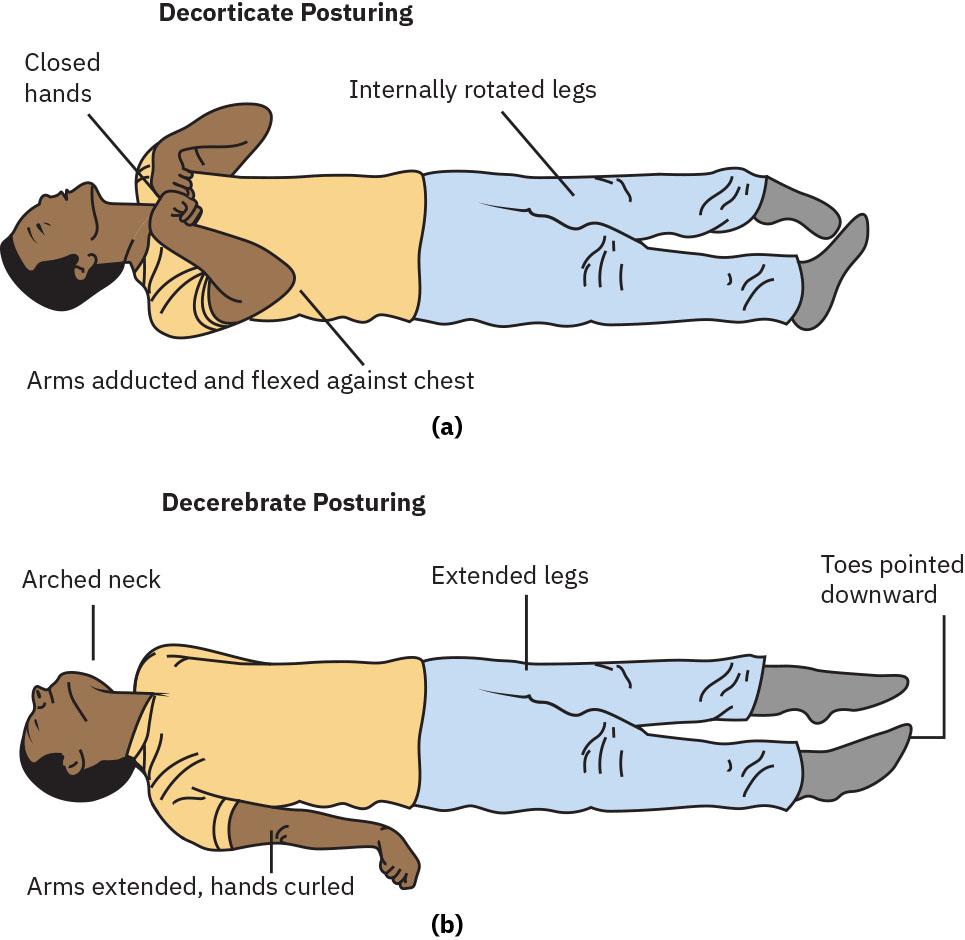 Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
- 评估疑似脑疝线索(例如单侧/双侧瞳孔散大与意识丧失)并紧急升级处理。
- 以 Glasgow Coma Scale 趋势作为严重度指标;低于 8 分提示高风险恶化,需重症监测/升级。
- 复核病因背景:创伤、出血、感染、肿瘤/占位或其他神经损伤驱动因素。
- 使用诊断确认严重度与病因:计算机断层扫描(CT)/磁共振成像(MRI)、聚焦神经评估及有指征时直接 ICP 监测。
- 在有医嘱时纳入目标化血管与 CSF 诊断(例如脑血管造影与 CSF 分析)以明确病因。
- 在重症路径中识别“直接颅内压导管测量”为金标准诊断与监测方法。
- 区分 ICP 监测装置角色:脑室内导管可直接测压并引流 CSF,而脑实质监测器提供组织压力趋势数据。
- 在有医嘱时纳入经颅多普勒与眼科视神经评估,支持非侵入性趋势解读。
护理干预
- 对神经查体恶化、癫痫活动、视乳头水肿线索或疑似脑疝尽早升级处理。
- 按医嘱将床头抬高约 30 度(或指定角度),并保持颈部中立对线,以支持静脉回流与 ICP 控制。
- 按医嘱通过肠道方案与气道支持策略减少诱发 Valsalva 的因素(例如用力、剧烈咳嗽或屏气下压)。
- 实施发热预防与治疗措施,因为高热可加重 ICP 负担。
- 采用药物与非药物疼痛控制,因为疼痛与应激可升高 ICP。
- 在有医嘱时支持氧合与呼吸机管理调整,以维持脑氧供并减少继发 ICP 恶化。
- 追踪 MAP 与脑灌注目标;许多 ICU 路径将 MAP 维持在约 70-90 mm Hg,以支持足够脑灌注压。
- 在高风险恶化状态中支持气道/氧合与连续神经复评。
- 给予医嘱 ICP 靶向治疗,并通过序贯神经检查、生命体征、液体平衡与实验室趋势监测反应。
- 在有医嘱时支持有创 ICP 路径(例如脑室造口联合脑室外引流进行压力监测与 CSF 引流)。
- 在中重度恶化路径中实施癫痫预防措施,因为 ICP 恶化可诱发发作活动。
- 在减压手术恢复路径中强化术后颅骨切除保护措施(例如活动时按医嘱佩戴头盔)。
- 监测治疗并发症,如电解质紊乱、代谢性酸中毒、脱水、肾损伤或肺水肿。
脑疝风险
ICP 进行性升高可迅速导致不可逆脑损伤、呼吸衰竭 和死亡。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 碳酸酐酶抑制剂 | Acetazolamide | 降低 CSF 生成并可降低 ICP;监测钠/钾与酸碱状态;在显著肝病和严重电解质失衡中避免使用。 |
| 高渗治疗 | Mannitol、高渗盐水 | 通过将水分从脑组织拉出以降低水肿和 ICP;监测血清渗透压、尿量、肾功能及容量负荷过高或肺水肿线索。避免快速输注,以免加重体液转移和反跳性脑水肿。 |
| 辅助性神经稳定方案 | 巴比妥类/镇静药/抗惊厥药路径 | 在部分重症病例中使用;持续监测呼吸状态、血流动力学与神经反应。 |
临床判断应用
临床情景
一名急性神经损伤住院者出现头痛加重、新发意识混乱、心动过缓与双侧瞳孔不等大。
- 识别线索:伴 ICP 受损模式的快速神经恶化。
- 分析线索:高度提示 ICP 增高并可能即将发生脑疝。
- 确定优先假设:通过立即 ICP 靶向稳定来预防不可逆脑损伤。
- 提出解决方案:抬高床头、保持颈部中立、启动紧急升级并准备医嘱高渗治疗。
- 采取行动:实施快速神经监测流程并按流程/医嘱给药。
- 评估结局:神经状态与生命体征趋于稳定,恶化线索减少。
相关概念
- 脑膜炎:优先照护与颅内压风险 - 与 ICP 升级重叠的感染性神经路径。
- 创伤性脑损伤 - 创伤相关继发肿胀与压力恶化。
- 卒中 - 出血性或大面积缺血性损伤可诱发 ICP 升高。
- 利尿剂 - 在部分 ICP 管理计划中使用渗透性与 CAI 路径。
- 神经系统诊断检查与护理考量 - ICP 监测与影像安全流程。
- 抗惊厥药 - 高风险颅内急症中的发作控制支持。
- 颅内低压与颅内压降低 - 需要相反体位策略的低压颅内状态。
自我检查
- 哪些床旁发现提示从颅内高压进展到危及生命的 ICP 增高?
- 为什么抬高床头与颈部中立位是早期 ICP 支持的标准干预?
- 在甘露醇或乙酰唑胺治疗中,哪些监测数据最优先?