压伤分期与风险评估
关键点
- 压伤是由压力、摩擦和剪切力导致的缺血性组织损伤。
- 在潮湿暴露、活动受限、认知下降以及营养或水合不良时风险升高。
- Braden 量表可标准化风险分层;分值越低表示损伤风险越高。
- 准确分期(I-IV、深部组织、不可分期)可指导干预紧急程度和监测强度。
- 持续重度压迫可在较短时间内造成临床相关组织损伤,有时约 1 小时内即可发生。
- 压伤被视为可预防安全事件,因此早期预防和精确分期记录至关重要。
- 重症照护人群压伤负担高,报道重症监护病房(ICU)住院队列中发生率常约 8%-23%。
- 智能床支持表面(例如压力再分布和微气候控制)可降低持续组织负荷和潮湿相关破损风险。
病理生理
当持续外力将软组织压迫于外部表面和骨突之间时,血液和淋巴流减少,进而发生压伤。缺血可导致炎症、水肿、坏死和可能的溃疡形成。
压伤常发生于骶部、足跟、坐骨和尾骨等骨突压力最高部位。
摩擦和剪切力会通过损伤浅表皮肤和更深层血管结构而加重损伤。常见剪切机制是患者在床上向下滑动,皮肤固定于床单而深层组织随骨骼移动,导致毛细血管床被牵拉和撕裂。剪切力还可使血管弯曲或闭塞至形成局部血栓并损害组织循环。
当前分期术语使用“压力性损伤(pressure injury)”而非“压力性溃疡(pressure ulcer)”,因为在可见开放性溃疡出现前即可存在组织损伤。
分类
- I 期:皮肤完整,长期受压区域出现局灶性不可压退红斑。
- II 期:部分厚度皮肤缺损,真皮暴露;可为浅表开放伤口或完整/破裂水疱模式,创床为可存活红/粉色湿润组织,不可见腐肉/焦痂或更深组织结构。
- II 期排除规则:不得将 II 期用于标注潮湿相关皮肤损伤模式(例如失禁相关皮炎(IAD)/间擦性皮炎(ITD)/医疗黏胶相关皮肤损伤(MARSI))或外伤性皮肤损伤(例如皮肤撕裂、烧伤、擦伤)。
- III 期:全层组织缺损,可见脂肪组织;不可见软骨、肌腱、韧带、肌肉或骨。
- IV 期:全层缺损伴广泛组织破坏,可见或可触及筋膜、肌腱、韧带、肌肉、软骨或骨;可伴腐肉/焦痂及潜行/窦道,感染和骨髓炎风险最高。
- 不可分期:全层缺损且真实深度被腐肉或焦痂遮蔽;经适当清创后可显现为 III/IV 期。
- 深部组织压力性损伤:由强烈/持续压力与剪切导致的持续不可压退深红/栗红/紫色变色(皮肤完整或不完整)或血疱;疼痛/温度变化可先于可见变色出现。
- 黏膜压力性损伤:发生于黏膜的器械相关损伤;因黏膜解剖不同于皮肤分期假设,此类损伤不分期。
- 医疗器械相关压力性损伤(MDRPI):形态通常符合器械接触印迹,应使用标准系统分期。
- 分期修饰因素:较深损伤可见潜行和窦道;上皮卷边(epibole)可阻碍闭合;腐肉/焦痂负担可遮蔽真实深度。
- Kennedy 终末期溃疡模式:临终前快速进展的骶部终末期压力性损伤,常呈梨形/蝶形/马蹄形,不规则边界,颜色可由深红/黄/黑/紫进展。
护理评估
NCLEX 重点
先识别风险并确保分期准确,再按发现匹配预防或升级强度。
- 评估潮湿暴露、活动能力、感觉知觉、营养、认知和摩擦/剪切力。
- 评估促发因素,如无力、卒中相关感觉缺失、频繁失禁及摄入减少,这些都会加速压伤风险。
- 在重症监护病房(ICU)路径中,将液体过负荷性水肿和营养不良纳入额外高风险组织破损因素。
- 筛查时纳入高风险促发因素:高龄、卫生不良、骨折/失动创伤、糖尿病、免疫抑制、糖皮质激素暴露、器官功能障碍、既往压伤史、发热、极端体重、终末期疾病/临终轨迹及微血管功能障碍。
- 识别手术室和重症照护人群的风险升高,在这些场景中血流动力学不稳定、血管活性药治疗和多种医疗器械会增加压力与灌注负担。
- 在入院及计划复评时点使用压伤分期与风险评估。
- 清晰记录入院时已存在皮肤损伤和基线分期发现,以区分既有损伤与院内获得性进展。
- 评估骨突区域压退反应及持续不可压退变化。
- 分期不确定时,先记录客观创面特征并升级确认分期,而非赋予推测性分期。
- 区分预期短暂充血与持续损伤线索;在长时间受压后(例如 ≥2 小时),翻身后约 60-90 分钟仍不缓解的温热/发红应触发升级。
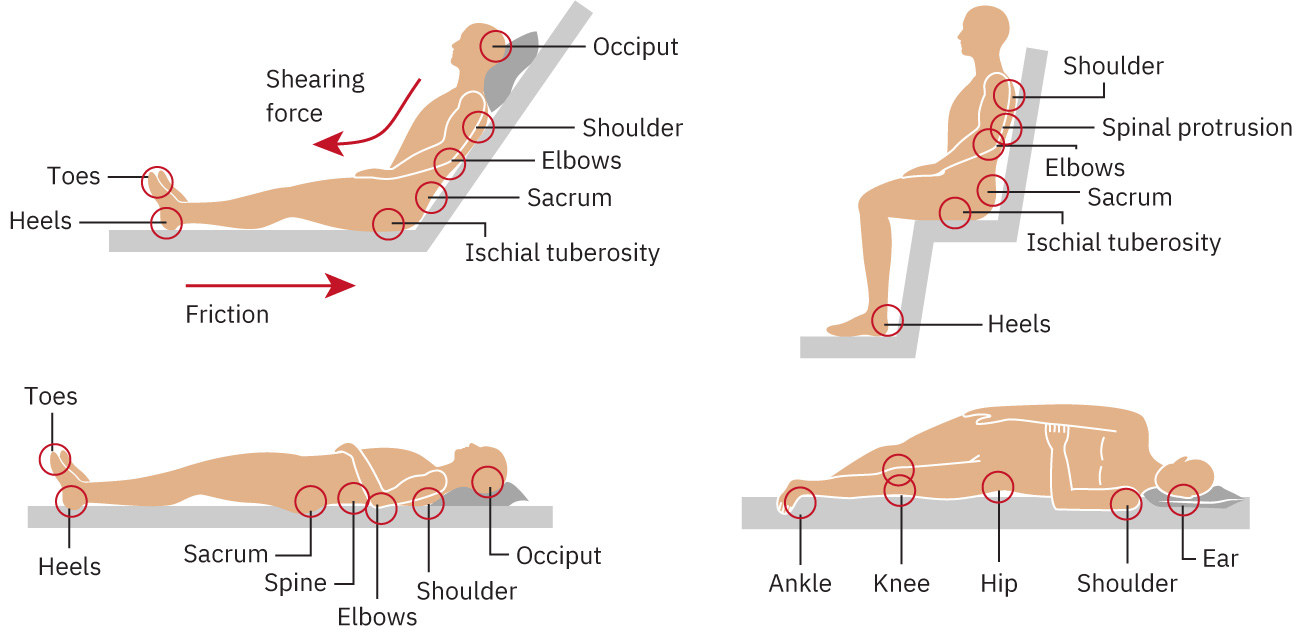 Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
- 在深色皮肤中,增加基于线索的 I 期风险筛查:
- 与邻近皮肤相比的疼痛或压痛
- 硬度或柔软度变化
- 局部温度变化
- 相对周围组织的颜色变化
- 在 II 期损伤中,评估浅表开放性真皮缺损,或完整/破裂水疱模式,并可伴疼痛、肿胀或变色。
- 在 III/IV 期损伤中,评估脓性引流、坏死、发热/感染线索、潜行和窦道。
- 评估腐肉/焦痂特征,因为在去除失活组织前深度可能被遮蔽。
- 在疑似深部组织损伤中,监测深度快速演变,同时识别部分区域可能无组织缺损而自行恢复。
- 若无压力/剪切证据,不应将创伤性、神经病理性、皮肤科或血管性病变重标为深部组织压力性损伤。
- 当怀疑延迟伤口愈合风险时,纳入营养指标(例如白蛋白低)。
- 当出现分期进展或愈合延迟时,评估营养/灌注障碍,如低蛋白血症、负氮平衡、脱水、水肿和维生素 C 缺乏。
- 趋势化追踪分期、创床特征和周围组织变化以识别进展。
护理干预
- 根据 Braden 风险等级实施个体化预防组合措施。
- 规律翻身、减压受压点,并在转移过程中减少摩擦/剪切力。
- 对失动患者实施计划性翻身(常见至少每 2 小时)并复评耐受性/皮肤反应。
- 若重症患者血流动力学不稳定无法耐受完整翻身,应及时升级并按方案采用替代减压/保护策略。
- 使用移位单辅助翻身(常需双人协助)以减少剪切和摩擦。
- 在临床可行时将床头抬高保持在约 30 度或以下,以降低骶部剪切力。
- 保持床单清洁、干燥、无褶皱,以减少摩擦和潮湿相关损伤。
- 保持皮肤清洁干燥;对失禁相关潮湿使用屏障保护。
- 在有医嘱/政策支持时,对部分高风险受压区域使用预防性敷料。
- 在失禁或分泌物暴露后及时清洁,并使用吸收垫/屏障产品以限制浸渍和表皮擦烂风险。
- 使用在体重下可维持形态的减压装置(例如泡沫楔、凝胶界面、减压靴),避免环形/甜甜圈坐垫以防加重组织周围静脉淤血。
- 使用可用智能床表面功能(例如压力再分布模式和微气候控制)补充翻身/减压计划。
- 对分期进展、不稳定组织发现或感染体征及时升级处理。
- 当腐肉/焦痂阻碍准确分期或愈合进展时,协调清创路径;按医嘱在护理执业范围内执行化学/机械方法。
- 对缺血肢体足跟干燥、附着牢固的焦痂,除非医师指示,避免常规去除,因为其可能具有生物学保护作用。
- 将稳定焦痂视为附着、干燥、完整且无波动感或红斑的组织,密切监测而非常规软化/去除。
- 疑似 IV 期骨受累时,升级至紧急评估和抗菌管理规划。
- 将院内获得性或恶化中的压伤视为可预防安全事件,按机构政策立即复盘并完成质量上报闭环。
分期安全问题
分期不准确会延误治疗;漏做预防可进展为严重、可报告的不良伤害事件。
药理学
| 药物类别 | 示例 | 关键护理考虑 |
|---|---|---|
| [topical-skin-protectants] | 屏障霜 | 降低潮湿相关皮肤破损风险。 |
| [analgesics] | 对乙酰氨基酚、阿片类 | 提高翻身和伤口护理的耐受性。 |
临床判断应用
临床情景
一名卧床且有尿失禁的患者出现新发骶部不可压退红斑,Braden 评分为 14。
- 识别线索:潮湿负担、活动受限和低风险分数。
- 分析线索:该模式符合高风险并提示早期压伤形成。
- 优先假设:当前优先是防止早期组织损伤进展。
- 提出方案:强化减压、湿度控制和复评频率。
- 采取行动:启动针对性预防组合措施并记录分期特异性发现。
- 评估结果:皮肤变化稳定,未进展至更深分期。
相关概念
- Braden 量表风险维度与评分导向干预 - 基于维度的风险评分与预防强度映射。
- 皮肤系统 - 基线屏障脆弱性与皮肤护理重点。
- 移动与体位摆放患者 - 体位技术直接影响压力和剪切负荷。
- 失动并发症 - 失动会放大压伤风险及后果。
- 伤口分类框架 - 压伤是具有分期要求的独立伤口类别。
- 延迟伤口愈合因素与并发症 - 分期进展会增加延迟愈合风险。
自我检查
- 为什么较低 Braden 评分会改变预防强度?
- 不可压退红斑与短暂性压力充血有何不同?
- 哪些风险因素应触发更高频率皮肤复评?