Sistema Reproductor
Puntos clave
- La función reproductiva está regulada por hormonas e involucra sistemas de órganos masculinos y femeninos.
- La pubertad, el ciclo menstrual y la menopausia reflejan transiciones reproductivas femeninas principales.
- El flujo menstrual comúnmente dura alrededor de 3 a 5 días, y la menopausia suele ocurrir entre finales de los 40 e inicios de los 50 con síntomas vasomotores y del estado de ánimo.
- El agrandamiento prostático en hombres mayores puede deteriorar la micción y aumentar el riesgo de infección.
- El seguimiento del ciclo menstrual se cuenta desde el primer día de sangrado hasta el primer día del siguiente ciclo, y el sangrado intermenstrual es anormal.
- La activación puberal temprana refleja aumento de señalización GnRH-LH/FSH, a menudo iniciando con elevación nocturna de LH antes de cambios sexuales secundarios visibles.
- La vulva protege la abertura uretral y el introito vaginal, y el clítoris incluye estructuras eréctiles externas e internas.
- En la progresión puberal típica de personas AFAB, la telarquia suele aparecer primero (alrededor de los 9 a 10 años), seguida de pubarquia y luego menarquia.
- En hombres en envejecimiento, la producción de testosterona puede disminuir (patrón de andropausia/hipogonadismo de inicio tardío), con posibles síntomas de menor libido, cambio del estado de ánimo y redistribución de grasa.
Fisiopatología
El sistema reproductor sostiene producción de gametos, potencial de fecundación y cambios corporales influidos por hormonas sexuales. La señalización endocrina regula desarrollo, función sexual y ritmo reproductivo a lo largo de la vida, y también influye en apetito, estado de ánimo, regulación de temperatura y respuesta al estrés.
En mujeres, los cambios cíclicos de hormonas ováricas impulsan ovulación y menstruación hasta la menopausia. En hombres, la testosterona sostiene rasgos sexuales secundarios y producción de espermatozoides, mientras el agrandamiento prostático relacionado con la edad puede obstruir el flujo urinario.
La regulación endocrina masculina sigue el eje hipotálamo-hipófisis-gónadas: la GnRH hipotalámica estimula la liberación hipofisaria de LH/FSH, la LH apoya producción testicular de testosterona, y la testosterona ejerce retroalimentación negativa sobre la señalización hipotálamo-hipofisaria. La testosterona contribuye a características sexuales secundarias como distribución de vello corporal, voz más grave, estructura ósea más pesada, tendencia a mayor hematocrito y distribución de grasa típica masculina.
El ciclo menstrual típicamente incluye ovulación aproximadamente mensual y menstruación cuando no ocurre fecundación. La menopausia sigue al descenso de estrógeno y puede presentarse con periodos irregulares, bochornos, sudoración nocturna, cambios del estado de ánimo y cambio metabólico. La fisiología del ciclo integra fases folicular/lútea ováricas con fases proliferativa/secretora uterinas; el sangrado menstrual comúnmente dura alrededor de 3 a 7 días con pérdida sanguínea promedio de alrededor de 30 a 40 mL. En un patrón típico de 28 días, la actividad folicular domina la primera mitad del ciclo, la ovulación comúnmente ocurre alrededor de la mitad del ciclo, y la fase lútea dura alrededor de 14 días con engrosamiento endometrial sostenido por progesterona.
La coordinación del ciclo ovárico incluye crecimiento folicular bajo FSH, aumento de estrógeno desde el folículo dominante y un pico de LH que desencadena ovulación. Los cilios tubarios y las contracciones musculares luego apoyan transporte del ovocito o embrión temprano hacia la cavidad uterina.
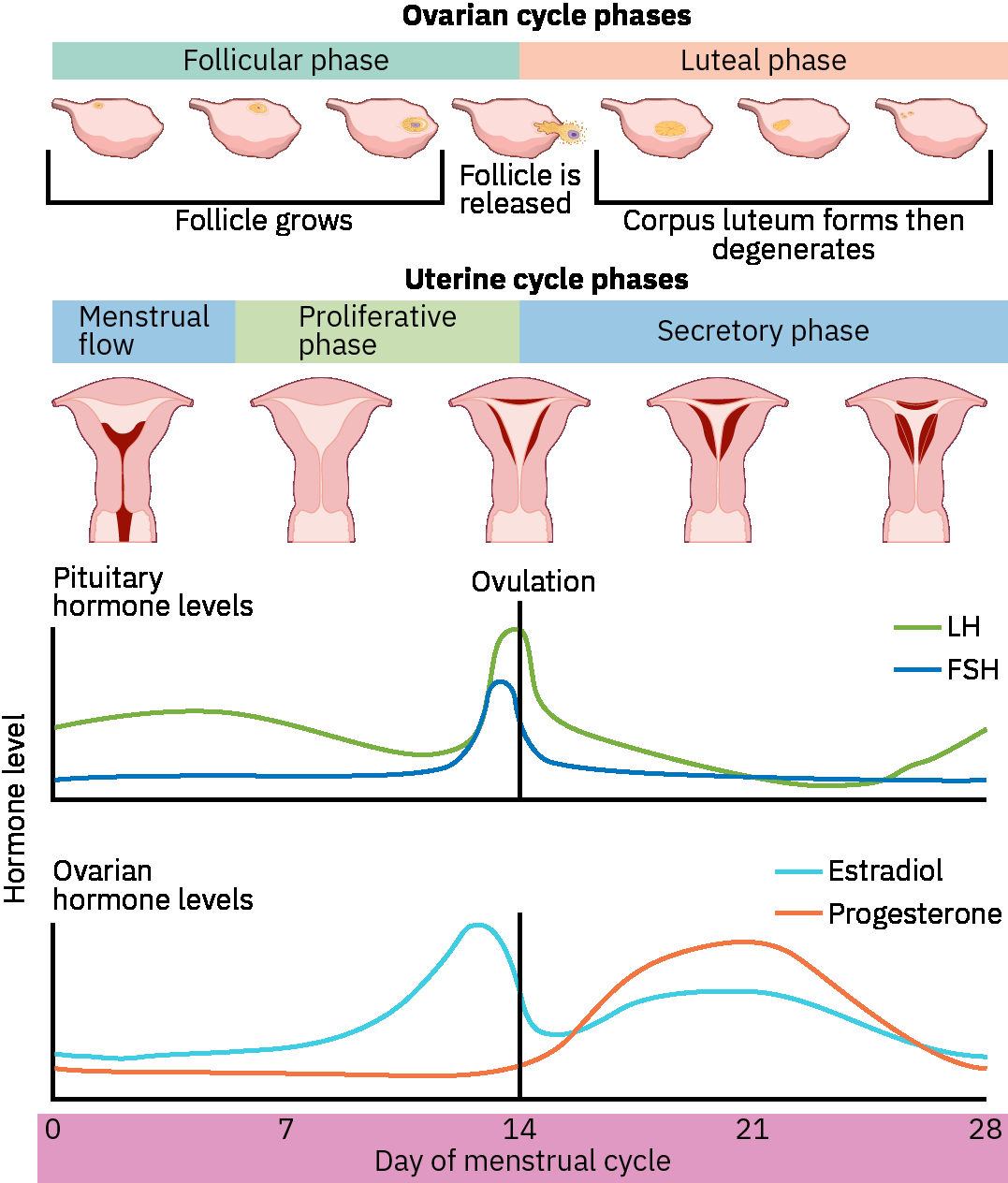 Referencia de ilustración: OpenStax Pharmacology Ch.36.1.
Referencia de ilustración: OpenStax Pharmacology Ch.36.1.
Con el envejecimiento, la respuesta sexual masculina puede volverse más lenta y menos intensa, pero la fertilidad puede persistir en la adultez mayor. En el envejecimiento femenino, cambios hipoestrogénicos pueden causar sequedad vaginal, dispareunia, urgencia/frecuencia urinaria, riesgo de ITU recurrente, menor tono del piso pélvico y riesgo de prolapso.
La función reproductiva masculina depende de actividad endocrina y ductal coordinada: los testículos producen espermatozoides y testosterona, el epidídimo apoya maduración y almacenamiento de espermatozoides, y las glándulas accesorias (vesículas seminales, próstata y glándulas bulbouretrales) añaden componentes líquidos que apoyan transporte espermático y eyaculación. La fructosa de vesículas seminales apoya necesidades energéticas espermáticas, y el líquido alcalino prostático ayuda a coagulación inicial del semen seguida de licuefacción para apoyar movimiento espermático hacia adelante. Las estructuras del cordón espermático conectan testículos con estructuras abdominales a través del conducto inguinal y son clínicamente relevantes en presentaciones de torsión, hernia y varicocele.
La uretra peneana proporciona un conducto compartido para orina y semen. Durante fases de excitación sexual y eyaculación, el flujo urinario a través de esta vía se inhibe de forma funcional, por lo que orina y semen no se expulsan simultáneamente.
Los testículos permanecen en el escroto, donde la temperatura suele ser menor que la temperatura corporal central, apoyando espermatogénesis eficiente. Los espermatozoides maduran en el epidídimo, luego viajan por el conducto deferente hacia secreciones de vesículas seminales y próstata antes de la eyaculación por la vía uretral. Las glándulas bulbouretrales proporcionan lubricación preeyaculatoria que apoya tránsito uretral.
La anatomía interna femenina incluye vagina muscular, útero/cérvix, ovarios y trompas de Falopio con fimbrias. La flora vaginal normal (especialmente lactobacillus) ayuda a mantener pH ácido (alrededor de 3.8 a 4.5) y protección contra infección; las duchas vaginales alteran este entorno protector. Las capas uterinas incluyen perimetrio, miometrio y endometrio, con el endometrio como sitio de implantación o de descamación durante la menstruación.
La anatomía genital externa incluye monte de Venus, labios mayores, labios menores y clítoris. El clítoris tiene porciones externas e internas, y las estructuras vulvares protegen la abertura uretral y el introito vaginal mientras apoyan función sexual y confort.
La uretra femenina es más corta que la uretra masculina (a menudo alrededor de 3 a 4 cm) y tiene una abertura externa separada del introito vaginal, por lo que la salida urinaria y reproductiva ocurre por aberturas diferentes.
Clasificación
- Componentes reproductivos femeninos: Vulva (monte de Venus, labios mayores/menores, clítoris, vestíbulo, glándulas de Bartholin y periné), aberturas vaginal y uretral, vagina, útero/cérvix, trompas de Falopio y ovarios.
- Orientación de referencias externas: La abertura uretral está debajo del capuchón del clítoris y por encima del introito vaginal, apoyando valoración precisa y cuidado perineal con enfoque de trauma.
- Referencias estructurales-funcionales femeninas: Cérvix como puerta de salida/entrada uterina, fondo uterino como referencia de crecimiento del embarazo y ampolla tubaria como sitio común de fecundación.
- Segmentos de trompa de Falopio: Infundíbulo y fimbrias capturan el ovocito, la ampolla apoya ubicación típica de fecundación y el istmo conecta hacia la cavidad uterina.
- Componentes reproductivos masculinos: Pene, escroto, testículos, túbulos seminíferos, epidídimo, cordón espermático, conducto deferente y glándulas accesorias (vesículas seminales, próstata, glándulas bulbouretrales).
- Condiciones de riesgo reproductivo masculino: Criptorquidia, torsión testicular, extensión al escroto de hernia inguinal y efecto del varicocele en fertilidad.
- Transiciones del ciclo de vida: Inicio de pubertad, menstruación/ovulación cíclica y menopausia.
- Seguimiento de desarrollo puberal: Las características sexuales secundarias progresan por etapas de Tanner desde patrones prepuberales hasta maduros.
- Referencias de secuencia puberal (AFAB): La telarquia suele iniciar alrededor de los 9 a 10 años, la pubarquia comúnmente sigue dentro de alrededor de 6 meses, la menarquia a menudo ocurre alrededor de 1 a 3 años después de telarquia (promedio alrededor de 12.8), y la primera ovulación puede seguir dentro de alrededor de 6 a 9 meses.
- Referencias de regulación del ciclo: Las fases con predominio de estrógeno ablandan el cérvix y aumentan moco claro/elástico, mientras las fases con predominio de progesterona apoyan integridad cervical y menor paso de espermatozoides.
- Cambios relacionados con envejecimiento: Agrandamiento prostático con impacto en flujo urinario en hombres mayores.
- Transición hormonal del envejecimiento masculino: Algunas personas presentan descenso de testosterona con patrón de andropausia con efectos variables en estado de ánimo, libido y composición corporal.
- Criterios de transición menopáusica: La menopausia clínica se define por 12 meses sin menstruación (a menudo con FSH elevada); el sangrado posmenopáusico es anormal y requiere evaluación.
Valoración de enfermería
Enfoque NCLEX
Las preguntas prioritarias enfatizan identificar cambios reproductivos relacionados con la edad que aumentan riesgo urinario o de infección.
- Observar vacilación urinaria, chorro débil, retención y cambios de frecuencia en pacientes masculinos mayores.
- Valorar posibles patrones de síntomas hipogonadales de inicio tardío en hombres en envejecimiento (disminución de libido, estado de ánimo deprimido y redistribución de grasa) y escalar para evaluación médica cuando disminuya la función.
- Valorar cambio de patrón urinario relacionado con cáncer (frecuencia, urgencia, escaso volumen) y carga de dolor en pacientes masculinos con enfermedad prostática sospechada o conocida.
- Reportar de inmediato signos de infección urinaria cuando se sospeche retención o vaciamiento incompleto.
- Valorar confort, necesidades de higiene y preferencias de privacidad en todas las interacciones de cuidado personal.
- Usar lenguaje respetuoso y preservar dignidad durante cuidados relacionados con el sistema reproductor.
- Confirmar identidad afirmada y preferencias de comunicación mientras se recopila contexto clínicamente relevante de sexo asignado al nacer cuando sea necesario para vías de valoración segura.
- Escalar de inmediato dolor escrotal súbito severo o edema porque el flujo sanguíneo testicular interrumpido puede comprometer rápidamente la viabilidad tisular.
- Tratar erección persistente de 4 horas o más como señal de emergencia que requiere escalamiento inmediato.
- Reconocer variación anatómica normal en apariencia genital externa y evitar patologizar diferencias esperadas en tamaño, forma o pigmentación.
- Escalar patrones menstruales anormales como sangrado prolongado más allá de la duración esperada, volumen muy abundante o sangrado entre ciclos.
- Escalar cualquier sangrado vaginal que ocurra más de 12 meses después del último periodo menstrual.
Intervenciones de enfermería
- Apoyar hábitos de higiene perineal e hidratación que reduzcan riesgo de infección.
- Reforzar evitación de duchas vaginales y otras prácticas que alteren la flora vaginal protectora.
- Fomentar reporte oportuno de cambios urinarios en pacientes con síntomas prostáticos conocidos.
- Reforzar educación de expectativas de tratamiento para radioterapia prostática, incluida fatiga, irritación local de piel y posible exacerbación de síntomas urinarios.
- Mantener privacidad centrada en la persona y comunicación informada en trauma durante la atención.
- Usar comunicación inclusiva y sin juicios en todos los encuentros de salud reproductiva y evitar suposiciones sobre identidad o anatomía.
- Reforzar seguimiento rutinario de salud y educación preventiva según se indique.
- Tratar sospecha de torsión testicular como emergencia sensible al tiempo y priorizar notificación inmediata al proveedor.
- Escalar urgentemente sospecha de priapismo para reducir riesgo de disfunción eréctil permanente.
- Enseñar automanejo de síntomas de menopausia (vestimenta por capas, higiene del sueño, humectantes/lubricantes vaginales) y cuándo buscar evaluación médica.
Riesgo de infección relacionado con retención
La retención urinaria persistente puede aumentar rápidamente el riesgo de ITU y requiere notificación de enfermería oportuna.
Farmacología
| Clase de fármaco | Ejemplos | Consideraciones clave de enfermería |
|---|---|---|
| alpha-blockers(bloqueadores alfa) | Contexto de manejo de HBP | Monitorizar tendencias de síntomas y reportar dificultad miccional persistente. |
| [antibiotics] | Contexto de tratamiento de ITU | Escalar empeoramiento de síntomas urinarios o signos sistémicos a pesar del tratamiento. |
Aplicación del juicio clínico
Escenario clínico
Un residente masculino mayor reporta urgencia frecuente, chorro urinario débil y nuevo malestar suprapúbico.
- Reconocer pistas: Patrón miccional obstructivo con posibles complicaciones de retención.
- Analizar pistas: El agrandamiento prostático puede estar reduciendo el vaciamiento vesical y aumentando el riesgo de infección.
- Priorizar hipótesis: La prioridad inmediata es escalamiento temprano antes de que la retención empeore.
- Generar soluciones: Reportar hallazgos, monitorizar patrón de eliminación y apoyar hidratación/asistencia para ir al baño.
- Actuar: Implementar apoyos de confort/seguridad mientras enfermería evalúa.
- Evaluar resultados: Se abordan los síntomas y se previenen complicaciones por infección/retención.
Conceptos relacionados
- sistema urinario - La superposición con función urinaria es central en cambios relacionados con próstata.
- infecciones del tracto urinario - El vaciamiento incompleto eleva riesgo de infección.
- sistema endocrino - La regulación hormonal impulsa maduración y transición reproductiva.
- hemorragia posparto - La recuperación del sistema reproductor es un foco posparto importante.
- comunicación terapéutica - La comunicación respetuosa preserva dignidad en contextos de cuidado sensible.
Autoevaluación
- ¿Qué hallazgos urinarios sugieren obstrucción relacionada con próstata en personas mayores?
- ¿Cómo modela la señalización endocrina los cambios reproductivos a lo largo de la vida?
- ¿Qué conductas del personal cuidador protegen mejor la dignidad durante cuidados relacionados con reproducción?