Fertilidad y Concepción
Puntos Clave
- La fertilidad requiere gametos viables, sincronización precisa y endometrio hormonalmente receptivo.
- La concepción depende de ovulación coordinada, fecundación en la trompa de Falopio e implantación exitosa en el útero.
- La viabilidad del óvulo es breve (alrededor de 12 a 24 horas), mientras el espermatozoide puede sobrevivir hasta 5 días en el tracto femenino.
- La ventana fértil inicia hasta alrededor de 1 semana antes de la ovulación y se extiende hasta el día posterior a la ovulación.
- La disminución de fecundidad relacionada con la edad y los estresores psicosociales pueden reducir la probabilidad de concepción e influir en necesidades asistenciales.
Fisiopatología
La fertilidad es la capacidad de concebir, mientras la infertilidad comúnmente se refiere a ausencia de concepción después de 12 meses de relaciones regulares sin protección o después de 6 meses cuando la pareja femenina tiene más de 35 años. Las definiciones también pueden incluir incapacidad para llevar el embarazo a nacimiento vivo. La carga global es alta, con alrededor de una de cada seis personas en edad reproductiva afectada durante su vida. En concepción natural, el éxito por ciclo es limitado incluso en parejas sanas, a menudo estimado en alrededor de 20 a 37 percent por ciclo. Esta sección enfatiza tres condiciones requeridas para la concepción: liberación de un óvulo, presencia de espermatozoides viables y útero/endometrio preparado para implantación. Exposiciones ambientales, infecciones, genética y uso de sustancias pueden alterar cualquiera de estos requisitos.
Las exposiciones conductuales afectan fertilidad en ambas parejas: el tabaco puede reducir producción hormonal y deteriorar calidad de ADN espermático, y el uso continuo de alcohol o drogas puede reducir la confiabilidad de ovulación y de función espermática.
La ovulación inicia con desarrollo folicular impulsado por hormona foliculoestimulante (FSH) y aumento de estradiol, seguido por un pico de hormona luteinizante (LH) que libera el óvulo maduro. El óvulo es captado por las fimbrias y desplazado por la trompa de Falopio mediante cilios y peristalsis. La fecundación ocurre típicamente en la ampolla; después de que un espermatozoide penetra, la zona pelúcida se vuelve resistente a espermatozoides adicionales. Un cigoto normalmente formado contiene cuarenta y seis cromosomas, con veintitrés aportados por cada gameto.
La fisiología del ciclo sigue patrones hormonales por fases: folicular (proliferación endometrial y selección del folículo dominante), ovulatoria (pico de LH con liberación de óvulo, a menudo alrededor de mitad del ciclo), y lútea (secreción de progesterona por cuerpo lúteo que apoya preparación para implantación). El aumento de progesterona en fase lútea también contribuye a elevación de temperatura corporal basal usada en seguimiento de fertilidad.
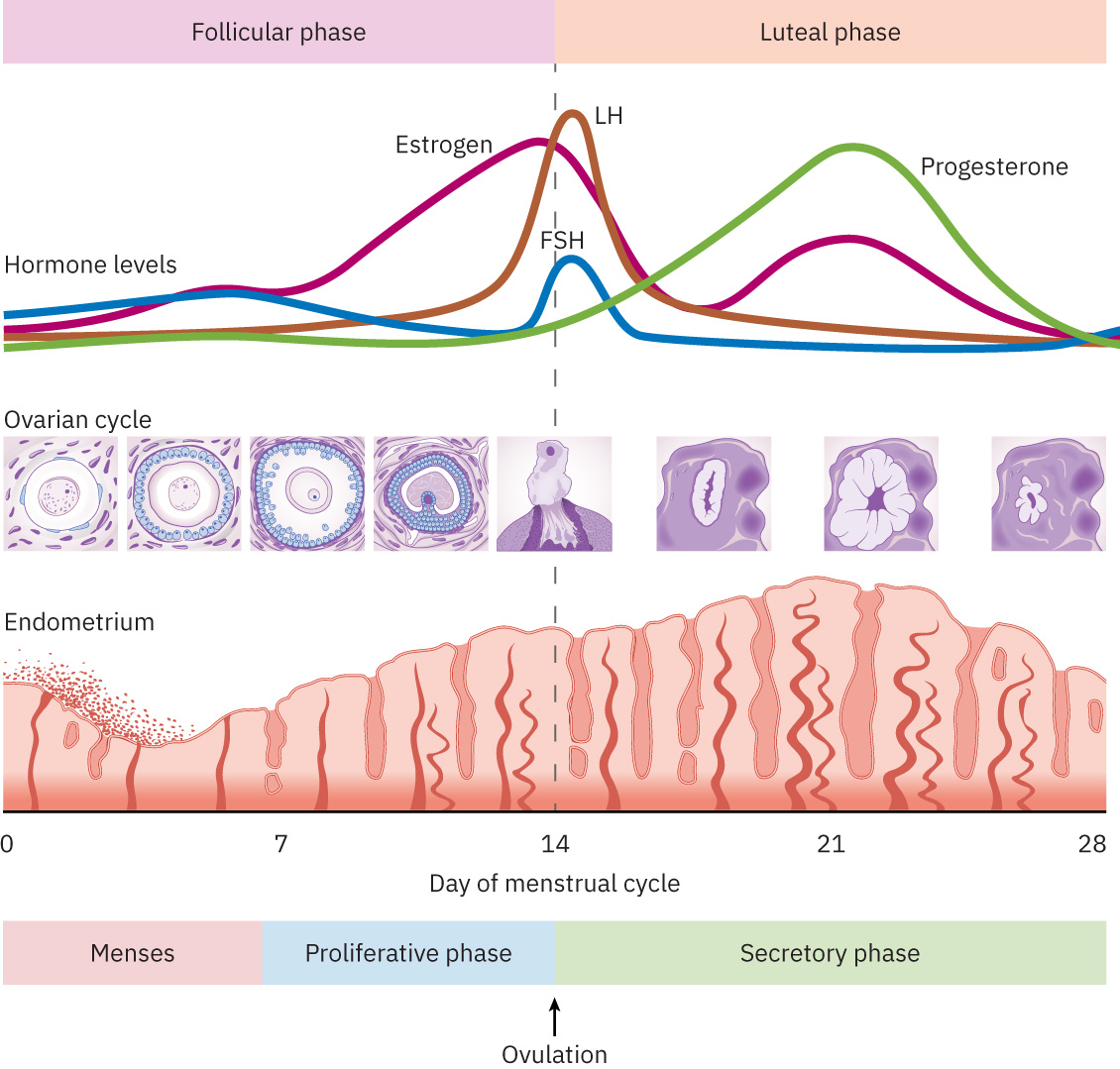 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.3.3.
En el lado masculino de la fisiología de concepción, los espermatozoides se desarrollan en túbulos seminíferos y luego maduran en el epidídimo (alrededor de 12 días en promedio) antes de la eyaculación. Cada eyaculación puede liberar hasta alrededor de 200 millones de espermatozoides, pero los espermatozoides son solo una fracción pequeña del volumen del eyaculado; la mayor parte del volumen del semen proviene de secreciones de glándulas accesorias, que apoyan transporte y viabilidad. Después del depósito vaginal, el movimiento espermático depende de propulsión flagelar más contracciones del tracto reproductivo que ayudan al transporte por cérvix hacia tracto superior.
La espermatogénesis requiere una temperatura alrededor de 2 a 3 C por debajo de la temperatura corporal central, ocurre de forma continua tras la pubertad y tarda aproximadamente 64 días por ciclo de producción. La producción diaria es alta, pero los recuentos espermáticos tienden a disminuir gradualmente con la edad después de mediados de los 30.
Después de la fecundación, el cigoto pasa por divisiones mitóticas (etapas de 2, 4, 8 y 16 células) para formar una mórula en alrededor de 4 días, luego se vuelve blastocisto alrededor del día 5. Durante este intervalo continúa su transporte tubárico hacia el útero; la implantación suele iniciar alrededor de 5 a 6 días después de la fecundación, con mayor frecuencia en el endometrio fúndico, y la invasión del trofoblasto inicia el desarrollo placentario temprano.
La probabilidad de concepción a nivel poblacional disminuye con la edad femenina. Tasas aproximadas de concepción a 1 año son alrededor de 85% por debajo de 30 años, 75% a los 30, 66% a los 35 y 44% a los 40.
Clasificación
- Factores de gametos: Calidad de maduración/ovulación de ovocitos y producción, maduración, motilidad y viabilidad espermática.
- Factores de transporte/sincronización: Momento coordinado de ovulación, migración espermática y transporte tubárico.
- Factores de fase de ciclo: Desarrollo folicular, pico ovulatorio de LH, soporte lúteo de progesterona y señales predecibles de ventana fértil (por ejemplo moco cervical tipo clara de huevo antes de ovulación).
- Factores uterinos: Proliferación endometrial/transformación secretora y receptividad de implantación.
- Factores psicosociales y poblacionales: Estrés, presión social, postergación de maternidad/paternidad y brechas de conocimiento sobre fertilidad (incluyendo sobreestimación del éxito de reproducción asistida en edad avanzada).
Valoración de Enfermería
Enfoque NCLEX
Los puntos prioritarios suelen evaluar si las barreras de concepción son principalmente ovulatorias, relacionadas con espermatozoides, con la sincronización, con útero/implantación o psicosociales.
- Valorar historia menstrual y ovulatoria, incluyendo regularidad del ciclo y signos de ovulación.
- Revisar factores potenciales que alteran fertilidad: uso de sustancias, exposiciones ambientales, condiciones crónicas y riesgo de infección.
- Obtener historia de sincronización (relaciones en relación con ovulación) y duración previa de intentos de concepción.
- Tamizar carga psicosocial (estrés, estigma, tensión de pareja, barreras financieras) y brechas de alfabetización en fertilidad.
- Valorar creencias que impulsan postergación de maternidad/paternidad (por ejemplo momento de pareja, demandas de trabajo/educación o supuestos sobre opciones futuras de reproducción asistida).
- Identificar situación de riesgo por edad y comprensión de descenso de fecundidad con el tiempo.
Intervenciones de Enfermería
- Brindar educación clara sobre ventanas de tiempo de concepción, incluyendo viabilidad corta del óvulo y supervivencia más prolongada del espermatozoide.
- Aconsejar a parejas tener relaciones al menos cada día alterno durante la ventana fértil (hasta alrededor de 1 semana antes de ovulación hasta el día posterior a la ovulación).
- Enseñar secuencia fisiológica de concepción (ovulación → fecundación → implantación) para apoyar planificación informada.
- Reforzar reducción de riesgo preconcepcional (cese de sustancias, seguridad ambiental y optimización de salud).
- Aconsejar a ambas parejas sobre cese de tabaquismo y reducción de alcohol/drogas antes de intentos de concepción para mejorar resultados de calidad ovulatoria y espermática.
- Ofrecer recursos de manejo de estrés como grupos de mindfulness o referencia a terapia cognitivo-conductual cuando el estrés por infertilidad es alto.
- Enseñar seguridad de lubricantes cuando se intenta concebir: evitar saliva, aceite de oliva/coco y lubricantes no diseñados para fertilidad que puedan alterar función espermática.
- Aclarar que la posición coital no tiene efecto basado en evidencia sobre probabilidad de concepción.
- Ofrecer consejería de apoyo y normalizar respuestas emocionales ante concepción tardía o preocupación por infertilidad.
- Brindar educación explícita sobre fertilidad relacionada con edad a ambas parejas y corregir ideas erróneas de que las tecnologías de reproducción asistida pueden compensar por completo la postergación de maternidad/paternidad.
- Coordinar referencia oportuna a especialistas en reproducción cuando se cumplan criterios de infertilidad o se conozcan factores de riesgo.
Suposición de Solo Sincronización
Asumir que la concepción tardía es solo un problema de sincronización puede retrasar evaluación de contribuyentes endocrinos, espermáticos, tubáricos, uterinos o psicosociales.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| treating-infertility(tratamiento de la infertilidad) (gonadotropins) | Agentes de inducción ovulatoria con FSH y relacionados | Usados en rutas de tratamiento de fertilidad; requieren monitorización del ciclo y educación de la paciente sobre sincronización. |
| treating-infertility(tratamiento de la infertilidad) (progesterone-therapy) | Esquemas de soporte lúteo | Apoyan receptividad endometrial en planes terapéuticos seleccionados y en escenarios de embarazo temprano. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente de 36 años reporta 12 meses de intentos de concebir sin éxito, signos de ciclos irregulares y alto estrés relacionado con expectativas laborales y familiares.
- Reconocer indicios: Están presentes riesgo de descenso por edad, posible irregularidad ovulatoria y tensión psicosocial.
- Analizar indicios: Las barreras de concepción pueden ser multifactoriales y no un problema único de sincronización.
- Priorizar hipótesis: La hipótesis prioritaria es desafío combinado ovulatorio/de sincronización con carga psicosocial que afecta planificación de fertilidad.
- Generar soluciones: Brindar educación de sincronización de ciclo, apoyo psicosocial, revisión de factores de riesgo y planificación de referencia.
- Tomar acción: Iniciar educación, documentar criterios de duración de infertilidad y coordinar seguimiento con especialista.
- Evaluar resultados: La paciente demuestra comprensión de fisiología de concepción y se integra a un plan de cuidado basado en evidencia.
Conceptos Relacionados
- preconceptual-care(atención preconcepcional) - La optimización de riesgo preconcepcional mejora condiciones de fertilidad antes de intentar concepción.
- health-promotion-across-the-reproductive-lifespan(promoción de la salud a lo largo de la vida reproductiva) - La planificación de fertilidad es un dominio central de promoción de salud reproductiva.
- reproductive-system(sistema reproductor) - Las funciones hormonales y anatómicas reproductivas sustentan la fisiología de concepción.
- family-health-and-cultural-factors(salud familiar y factores culturales) - La situación familiar y cultural modela decisiones de fertilidad y experiencias de estrés.
- culturally-competent-care(atención culturalmente competente) - La consejería de fertilidad es más efectiva cuando la comunicación responde a la cultura.
Autoevaluación
- ¿Por qué puede fallar la concepción incluso cuando las relaciones parecen bien sincronizadas?
- ¿Qué datos de sincronización sobre viabilidad de óvulo y espermatozoide son más relevantes clínicamente para consejería de fertilidad?
- ¿Cuándo debe escalar el cuidado de enfermería de educación a rutas formales de referencia por infertilidad?