Términos Básicos de Frecuencia Cardíaca Fetal y Patrones de Contracción
Fisiopatología
Los patrones de FHR reflejan oxigenación fetal, balance autonómico y respuesta a la actividad uterina. Los patrones de contracción influyen en la perfusión uteroplacentaria y, por lo tanto, en el estado fetal. El tono simpático tiende a elevar la FHR, el tono parasimpático la disminuye, y la activación de quimiorreceptores asociada a hipoxia/hipercapnia puede modificar el comportamiento de los patrones.
Clasificación
- Línea basal: Lo normal es 110 a 160 bpm promediados en 10 minutos, reportados en incrementos de 5 bpm y calculados excluyendo cambios periódicos y variabilidad marcada. La taquicardia es más de 160 bpm por 10 minutos; la bradicardia es menos de 110 bpm por 10 minutos.
- Variabilidad: Mínima (5 bpm o menos), moderada (6 a 25 bpm), marcada (más de 25 bpm) o ausente; la variabilidad refleja integridad autonómica del SNC y adaptación ácido-base. La variabilidad mínima puede aparecer con preocupación por acidemia, pero no es un diagnóstico aislado de compromiso fetal.
- Aceleraciones: Ascensos abruptos (inicio a pico en menos de 30 segundos) de al menos 15 bpm sobre la línea basal por al menos 15 segundos y menos de 2 minutos a las 32 semanas o más; antes de 32 semanas, se espera 10 bpm por 10 segundos. Las aceleraciones son generalmente tranquilizadoras.
- Desaceleraciones: Tempranas (patrón gradual en espejo con contracciones, comúnmente respuesta vagal por compresión cefálica y usualmente benigna), tardías (inicio con la contracción y recuperación después de que termina la contracción, con nadir después del pico de la contracción), variables (descensos abruptos, comúnmente al menos 15 bpm por debajo de línea basal por al menos 15 segundos, por lo general relacionadas con compresión de cordón y no necesariamente ligadas a contracciones), prolongadas (descenso aislado de al menos 15 bpm que dura de 2 a 10 minutos).
- Actividad uterina: El patrón adecuado suele ser 5 o menos contracciones en 10 minutos, con muchas contracciones de alrededor de 45 a 60 segundos (a veces hasta alrededor de 90 segundos cerca del segundo periodo); la taquisistolia es más de 5 en 10 minutos durante al menos dos intervalos consecutivos o carga de contracción prolongada alrededor de 2 minutos o más.
- Términos de contracción: Frecuencia es el tiempo de inicio a inicio, duración es segundos de inicio a fin e intensidad es fuerza de la contracción.
- Orientación de escala de tira: Las líneas verticales más oscuras suelen indicar 1 minuto y las líneas claras intervalos de 10 segundos; la escala horizontal de FHR suele usar pasos de 10 bpm y la escala de presión uterina comúnmente usa pasos de 5 a 10 mm Hg.
- Sistema de categorías: Categoría I tranquilizadora, Categoría II indeterminada, Categoría III anormal y de alto riesgo; la terminología de tres niveles de NICHD favorece interpretación y comunicación más consistentes en el equipo. La Categoría I comúnmente muestra variabilidad moderada sin patrón preocupante de desaceleraciones y puede incluir aceleraciones. La Categoría II suele incluir hallazgos intermedios como variabilidad mínima que justifican reevaluación continua.
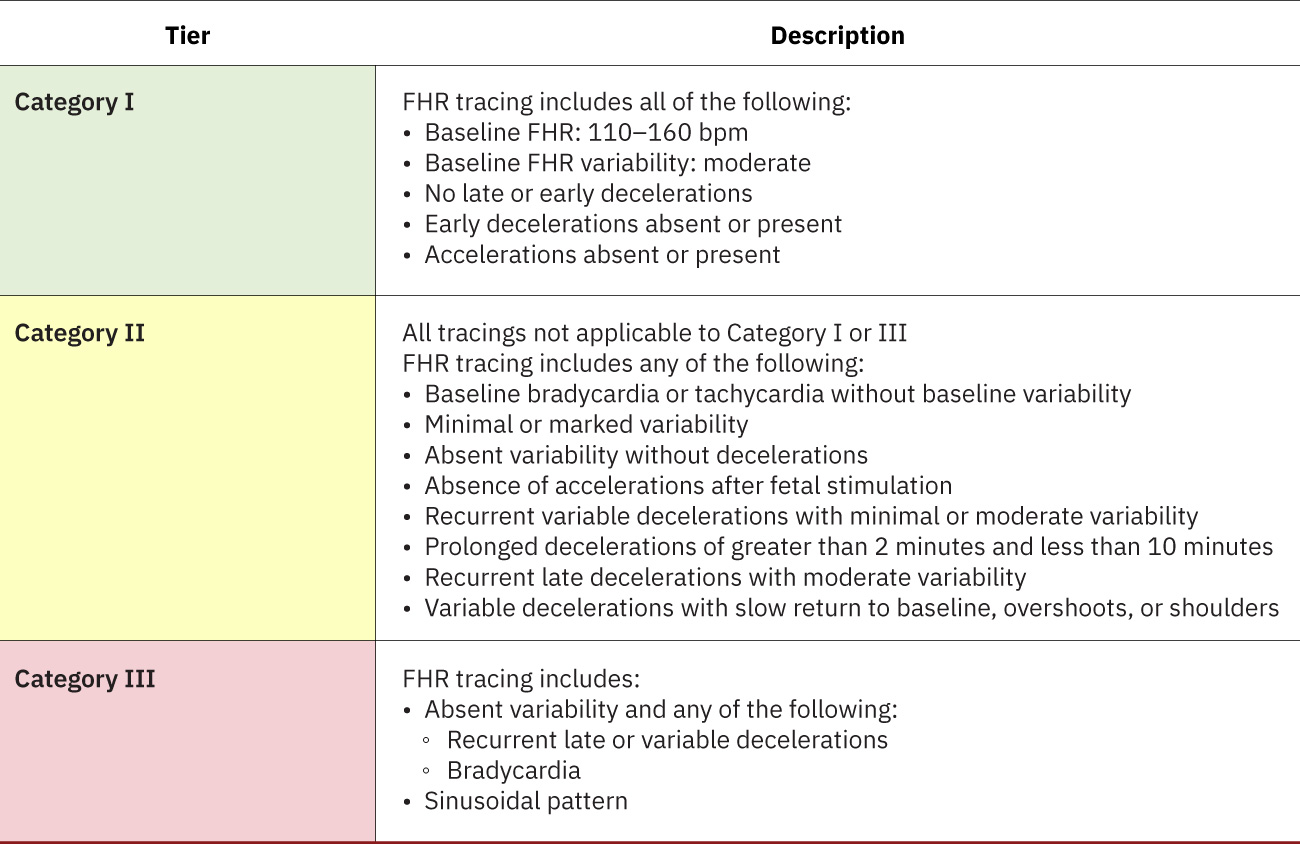 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Patrón sinusoidal: Onda regular suave (alrededor de 3 a 5 ciclos por minuto) con ausencia de variabilidad verdadera, a menudo asociada con compromiso fetal severo (por ejemplo escenarios de anemia/pérdida sanguínea).
Situaciones de riesgo comunes para frecuencia basal:
- Contribuyentes de taquicardia (maternos): Fiebre/infección, ansiedad, deshidratación, exposición a nicotina, estado hipertiroideo y medicamentos seleccionados (por ejemplo escenarios con atropine o terbutaline).
- Contribuyentes de taquicardia (fetales): Hipoxia/compromiso, infección, anemia, prematuridad o arritmia.
- Contribuyentes de bradicardia (maternos): Hipotensión, efectos neuraxiales/de anestesia, hipoglucemia, hipotermia, medicamentos seleccionados (por ejemplo exposición a magnesium-sulfate(sulfato de magnesio) o beta-bloqueadores), emergencias obstétricas mayores (por ejemplo desprendimiento placentario o ruptura uterina), disfunción tiroidea o confusión del monitor con pulso materno.
- Contribuyentes de bradicardia (fetales): Escenario de compresión cefálica, bloqueo cardíaco congénito, hipoxia y compresión prolongada del cordón.
Valoración de Enfermería
- Identificar línea basal, variabilidad, aceleraciones y tipo de desaceleración.
- Aplicar umbrales de aceleración según edad gestacional (10x10 antes de 32 semanas; 15x15 en/después de 32 semanas) al juzgar tranquilización.
- Identificar morfología de trazo sinusoidal por separado de categorías de variabilidad porque señala compromiso de alto riesgo.
- Al determinar línea basal, confirmar la ventana completa de 10 minutos y evitar incluir aceleraciones/desaceleraciones o episodios de variabilidad marcada.
- Diferenciar patrones tranquilizadores versus preocupantes (taquicardia, bradicardia, desaceleraciones prolongadas/tardías/variables).
- Para desaceleraciones tardías, priorizar diferencial de insuficiencia uteroplacentaria (taquisistolia/efecto de oxitocina, hipotensión neuraxial, enfermedad hipertensiva, patología placentaria, escenarios materno-fetales de anemia).
- Para desaceleraciones prolongadas, valorar causas de alto riesgo (hiperactividad uterina, compresión de cordón, hipotensión, desprendimiento placentario, convulsión, nacimiento inminente) y reconocer que eventos más profundos/prolongados implican mayor riesgo de hipoxia.
- Para variabilidad mínima, revisar escenarios reversibles/no hipóxicos (por ejemplo ciclo de sueño fetal, efectos de medicamentos incluyendo exposición a magnesio y prematuridad) manteniendo reevaluación seriada.
- Tratar variabilidad ausente como alto riesgo hasta demostrar lo contrario; el deterioro de moderada a mínima a ausente requiere escalamiento rápido y notificación al profesional.
- Para variabilidad marcada (más de 25 bpm), reconocer que puede dificultar determinar la línea basal y evaluar de inmediato patrones de estrés asociados a hipoxia, especialmente durante segundo periodo de trabajo de parto.
- Interpretar taquicardia basal en panorama completo: la fiebre materna es un contribuyente reversible común, y la taquicardia aislada sin preocupación por desaceleraciones no prueba por sí sola distrés fetal.
- Distinguir bradicardia basal sostenida de episodios de desaceleración prolongada antes de concluir etiología y urgencia.
- Verificar fuente de frecuencia fetal versus materna siempre que se sospeche bradicardia para evitar retrasos de respuesta por identificación errónea de señal.
- Interpretar patrón uterino: frecuencia, duración, intensidad y tono de reposo.
- Identificar si el trazo es Categoría I, II o III como parte de interpretación estandarizada.
- Correlacionar cambios de patrón con condición materna y etapa del trabajo de parto.
Intervenciones de Enfermería
- Iniciar reevaluación y escalamiento rápidos, basados en patrón, ante cambios no tranquilizadores.
- Alinear urgencia de intervención con trayectoria de categoría: cuidado rutinario para Categoría I, vigilancia/reevaluación intensificadas para Categoría II y escalamiento inmediato para Categoría III.
- Para sospecha de bradicardia fetal, iniciar secuencia inmediata de primera línea: reposicionamiento materno, bolo de líquidos IV cuando esté indicado y notificación urgente al profesional con resumen de tendencia.
- Si la bradicardia se asocia con taquisistolia y se considera terbutaline según orden/política, valorar primero el pulso materno y no administrar cuando sea mayor de 120 bpm.
- Documentar interpretación estandarizada y plan de respuesta, incluyendo método de monitorización y categoría.
- Comunicar hallazgos con claridad al equipo y a la paciente/familia.
Conceptos Relacionados
- external-and-internal-fetal-monitoring(monitorización fetal externa e interna)
- intrauterine-resuscitation(reanimación intrauterina)
- stages-of-labor(etapas del trabajo de parto)