Hiperplasia Prostática Benigna
Puntos Clave
- La BPH es el trastorno prostático más común: afecta a >50% de hombres de 51-60 años y ~70% de hombres mayores de 60 años; agrandamiento prostático benigno relacionado con edad.
- Mecanismo: la próstata agrandada presiona la uretra → síntomas del tracto urinario inferior (LUTS): hesitación urinaria, chorro débil, frecuencia, nicturia, vaciamiento incompleto.
- Diagnósticos: puntaje de síntomas más PSA, DRE y estudios urológicos seleccionados (prueba de flujo urodinámico, cistouretrograma miccional, cistoscopia).
- Farmacoterapia: antagonistas adrenérgicos α₁ (tamsulosina, terazosina) relajan músculo liso → mejoran flujo; inhibidores de 5-α-reductasa (finasterida) reducen tamaño prostático.
- Quirúrgico: TURP (resección transuretral de próstata), la más común; la prioridad de enfermería postoperatoria es monitorizar irrigación vesical continua (CBI).
- Preocupación clave de enfermería: los bloqueadores α₁ causan hipotensión ortostática; educar al paciente a levantarse lentamente.
Fisiopatología
La glándula prostática se ubica directamente debajo de la vejiga urinaria y rodea la uretra proximal. Con el envejecimiento, la glándula presenta agrandamiento benigno (hiperplasia). A medida que la próstata crece, comprime la uretra, obstruyendo salida urinaria y causando:
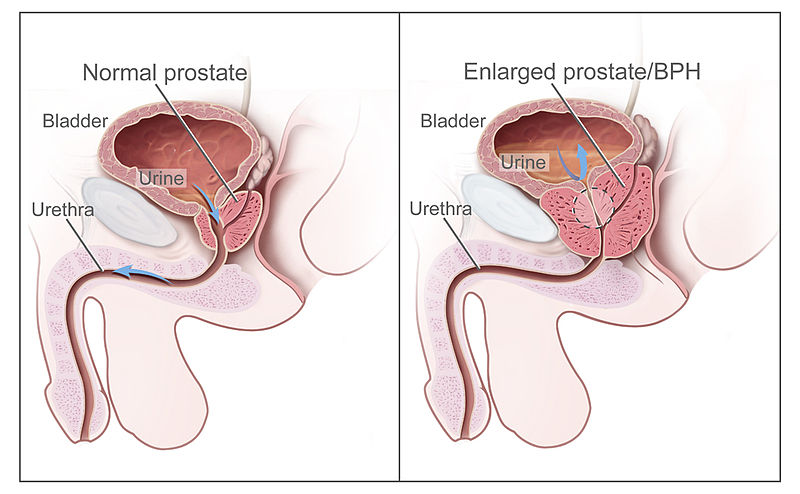 Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
- Vaciamiento vesical incompleto
- Sobredistensión vesical y disfunción del músculo detrusor
- Mayor riesgo de ITU, retención urinaria e hidronefrosis si no se trata
La BPH no es cancerosa; no aumenta riesgo de cáncer de próstata; sin embargo, BPH y cáncer de próstata pueden coexistir en el mismo paciente.
Manifestaciones Clínicas (LUTS)
| Síntoma | Descripción |
|---|---|
| Hesitación urinaria | Dificultad para iniciar el chorro urinario |
| Chorro débil o intermitente | Inicia y se detiene; goteo al final del chorro |
| Nicturia | Micción nocturna frecuente |
| Frecuencia urinaria | Aumento de micciones, a menudo en pequeñas cantidades |
| Vaciamiento incompleto | Sensación de orina residual después de orinar |
| Urgencia urinaria | Deseo súbito e intenso de orinar |
| ITU/cálculos renales recurrentes | Por estasis urinaria y retención |
| Hematuria | Signo tardío de prostate-cancer(cáncer de próstata) (no típico de BPH aislada) |
Valoración y Diagnósticos
- Examen rectal digital (DRE): el proveedor introduce dedo lubricado en recto para valorar tamaño y textura de próstata
- BPH: próstata lisa y agrandada de forma uniforme
- Cáncer de próstata: nódulo duro en próstata
- PSA (antígeno prostático específico): prueba de sangre; se eleva en BPH o cáncer de próstata; guía de tamizaje: prueba cada 2 años si PSA <2.5 ng/mL; anual si PSA >2.5 ng/mL
- International Prostate Symptom Score (I-PSS): cuestionario estandarizado para severidad de LUTS
- Urinalysis: tamiza ITU, hematuria, cálculos renales (complicaciones comunes de BPH)
- Medición de residual postmiccional (PVR): determina cantidad de orina remanente tras micción (>100 mL indica retención significativa)
- Prueba de flujo urodinámico: evalúa desempeño de almacenamiento/liberación de vejiga/esfínter/uretra, incluyendo patrones de contracción involuntaria
- Cistouretrograma miccional (VCUG): fluoroscopia con contraste durante llenado y micción para evaluar anatomía del tracto urinario y dirección del flujo urinario
- Cistoscopia: visualización urológica directa de obstrucción uretral/prostática
Tratamiento Farmacológico
| Clase de Fármaco | Ejemplos | Mecanismo | Efectos Adversos Clave |
|---|---|---|---|
| Antagonistas adrenérgicos α₁ | Tamsulosina, terazosina, doxazosina, alfuzosina | Relajan músculo liso en cuello vesical y próstata → mejora del flujo urinario | orthostatic-hypotension(hipotensión ortostática), mareo, cefalea, síncope |
| 5-alpha-reductase-inhibitors(inhibidores de 5-alfa-reductasa) | Finasterida, dutasterida | Bloquean conversión de testosterona a dihidrotestosterona (DHT) → reducen tamaño prostático en meses; respuesta máxima a menudo alrededor de 6 meses con descenso de PSA de alrededor de 50% | Disminución de libido, erectile-dysfunction(disfunción eréctil), menor volumen eyaculatorio, ginecomastia |
| Terapia combinada y adjunta | Finasterida + doxazosina, dutasterida + tamsulosina, bloqueador alfa + antimuscarínico | Mejora carga de síntomas/flujo en pacientes seleccionados; los antimuscarínicos pueden usarse para síntomas de vejiga hiperactiva | Monitorizar ortostatismo, carga anticolinérgica y riesgo de retención urinaria |
| Inhibidores PDE-5 | Tadalafil (Cialis) | Relajan músculo liso en tracto urinario; aprobado por FDA para síntomas de BPH | Rubor facial, cefalea, diarrea; contraindicado con nitratos |
Hipotensión Ortostática
Los bloqueadores alfa-1 (tamsulosina, terazosina) causan hipotensión ortostática, especialmente con la primera dosis. Educar al paciente a levantarse lentamente desde sentado/acostado; precauciones de caída en adultos mayores.
Intervenciones Quirúrgicas
| Procedimiento | Descripción | Cuidado Postoperatorio |
|---|---|---|
| TURP (más común) | Resección por uretra con resectoscopio; recorta tejido prostático; irrigación vesical continua (CBI) después | Monitorizar permeabilidad de CBI; color de orina (rosada sin coágulos = adecuado); cuidado de catéter |
| TUNA | Agujas de radiofrecuencia por uretra destruyen tejido prostático excesivo | Monitorizar diuresis |
| TUMT | Antena de microondas por uretra destruye tejido excesivo | — |
| PVP (fotovaporización GreenLight) | Energía láser vaporiza tejido prostático excesivo | Monitorizar flujo urinario postprocedimiento y señales de sangrado |
| Técnicas térmicas transuretrales adicionales | Ultrasonido focalizado de alta intensidad, electrovaporización transuretral, termoterapia inducida por agua | Se usan cuando la respuesta a medicación es limitada; monitorizar cambios de flujo/retención urinaria |
| Stent prostático | Stent tipo resorte ensancha segmento uretral estrechado | Opción para vías no quirúrgicas seleccionadas; monitorizar disconfort, obstrucción y signos de infección |
| TUIP / cirugía láser | Incisiones uretrales/cuello vesical o ablación tisular láser vía cistoscopio | Estrategia de salida de baja presión con vigilancia de riesgo de sangrado |
| UroLift | Implantes permanentes sostienen hacia atrás el tejido agrandado, menos invasivo | — |
| Prostatectomía simple | Retiro de tejido prostático excesivo por incisión abdominal/perineal; más invasivo | Estancia hospitalaria de 2-4 días |
Prioridades de Enfermería Post-TURP
- Irrigación vesical continua (CBI): catéter Foley de tres vías irriga vejiga para prevenir formación de coágulos y obstrucción
- Ajustar flujo de irrigación para mantener drenaje permeable
- Esperado: orina rosada con pocos o ningún coágulo = irrigación adecuada
- Orina rojo brillante o coágulos grandes → notificar al proveedor; posible sangrado arterial
- Calcular diuresis real restando volumen de irrigación instilado del drenaje total de salida
- Usar bolsa de drenaje grande para acomodar altos volúmenes de retorno de irrigación
- Cuidado de catéter: prevenir ITU asociada a catéter con técnica meticulosa
- Vigilancia de complicaciones: seguir espasmos vesicales dolorosos, retención por coágulos, hematuria intensa persistente, señales de DVT (dolor de pantorrilla/calor unilateral-edema), signos de infección y recuperación tardía de micción
- Apoyo psicosocial: los síntomas urinarios y sexuales son personales; la incontinencia o disfunción sexual postoperatoria puede ser temporal pero angustiante
Intervenciones de Enfermería
- Valorar patrón miccional y residual PVR
- Educar sobre timing de líquidos (especialmente antes de dormir), reducción de cafeína/alcohol y estrategias de reentrenamiento vesical incluyendo doble micción y trabajo de piso pélvico
- Para consejería nutricional, reforzar patrones de comida estilo mediterráneo (ingesta con predominio vegetal y sustitución de grasas más saludables) como complemento para reducir carga de LUTS.
- Horario de micción: orinar cada 2 horas para prevenir sobredistensión
- Revisar desencadenantes farmacológicos de empeoramiento de síntomas (por ejemplo descongestionantes, antihistamínicos, algunos antidepresivos y diuréticos) con ajuste guiado por prescriptor
- Educación farmacológica: bloqueadores alfa → levantarse lentamente; inhibidores de 5-alfa-reductasa → inicio tardío; reportar efectos adversos y síntomas urinarios persistentes
- Reforzar seguridad de manejo de tabletas para inhibidores de 5-alfa-reductasa: personas embarazadas o que puedan embarazarse deben evitar contacto con tabletas trituradas o rotas.
- Postprocedimiento: cuidado meticuloso de catéter, monitorización de CBI con conteo exacto de salida y escalamiento de carga de sangrado/coágulos o signos de infección
- Si no se logra mejoría del patrón urinario tras terapia, escalar para revisión del plan terapéutico y diagnósticos adicionales.
- Incluir seguimiento psicosocial y derivación a recursos de consejería cuando la carga de síntomas urinarios/sexuales esté afectando calidad de vida.
Conceptos Relacionados
- disfunción eréctil - Los inhibidores de 5-α-reductasa (finasterida) y bloqueadores alfa pueden causar o empeorar disfunción eréctil.
- sistema urinario - Anatomía prostática y relación con obstrucción de salida urinaria.
- bloqueadores alfa - Los antagonistas alfa-1 son farmacoterapia de primera línea para síntomas de BPH.
- medición de residual posmiccional y manejo de retención - La medición de PVR es esencial en BPH para cuantificar retención urinaria.
- enfermedad renal - La BPH severa no tratada puede causar hidronefrosis y progresar a CKD.
Autoevaluación
- Un paciente con tamsulosina recién prescrita para BPH llama para reportar mareo al ponerse de pie. ¿Cuál es la respuesta prioritaria de enfermería?
- Después de TURP, enfermería observa drenaje de irrigación vesical continua rojo oscuro con coágulos visibles. ¿Cuál es la acción prioritaria?
- ¿Por qué un paciente con BPH tendría mayor riesgo de infecciones del tracto urinario?