非藥物疼痛管理
重點
- 非藥物分娩疼痛策略可提升舒適度、因應能力與主觀控制感。
- 平靜環境、活動與支持性觸碰可降低分娩期間疼痛與焦慮。
- 技術選擇應依個別病人偏好、產程階段與文化脈絡進行個別化。
病理生理
分娩疼痛受子宮與骨盆組織壓力、胎兒下降動力學、自主神經活化,以及認知情緒處理影響。非藥物策略可透過調節壓力反應、提升內啡肽釋放、改善生物力學排列與強化因應專注,來減輕痛苦。
姿勢、水療、呼吸與按摩等介入也會影響產程力學與能量保存。若能主動提早使用,並隨產程強度變化調整,其效益最大。
焦慮驅動的交感神經活化(伴隨壓力荷爾蒙釋放的戰或逃反應)會放大疼痛感知並減慢產程進展,因此環境安全感與控制線索是疼痛管理核心。
分類
- 環境方法:燈光控制、降噪、音樂、注視焦點與引導式意象。
- 舒適觸碰方法:按摩、反壓、輕撫、冷敷與熱支持。
- 活動/姿勢方法:行走、蹲姿、搖擺、側臥、手膝姿與骨盆傾斜。
- 球類輔助方法:生產球與花生球姿勢,以擴大髖部並支持旋轉/下降。
- 呼吸/身心方法:控制呼吸、吟唱、催眠、生理回饋與穴位按壓情境。
- 輔助程序方法:在受訓情境下,對背部主導型分娩疼痛進行無菌水注射。
護理評估
NCLEX 焦點
優先評估常問哪一種非藥物方法最符合目前疼痛型態、因應狀態與產程階段。
- 評估疼痛特徵、因應型態與偏好感官環境。
- 搭配病人自述疼痛工具(例如 NRS 或口語描述量表)與行為線索,避免只靠外觀判讀。
- 在導入或變更舒適介入前,評估胎兒與子宮收縮狀態。
- 以疼痛回報、行為線索與宮縮間休息能力,重新評估介入成效。
- 篩檢禁忌症或個人界限(例如觸碰排斥或創傷史)。
- 評估病人是否希望持續非醫療分娩支持(例如 doula),並將該角色整合至護理照護。
- 在浸泡選項前篩檢水療禁忌症(例如發燒、陰道出血、早產狀態或感染風險)。
- 在浸泡照護期間,確認低風險適用性,並使監測間隔符合間歇聽診標準。
護理介入
- 優化病房環境以確保安全與平靜(調暗燈光、降低噪音、病人選擇的音樂/香氛)。
- 及早建立病人主導的房間計畫(燈光、聲音、氣味、注視焦點),並跨團隊溝通以維持連續性。
- 指導符合階段的活動與姿勢變換,以支持胎兒下降與舒適。
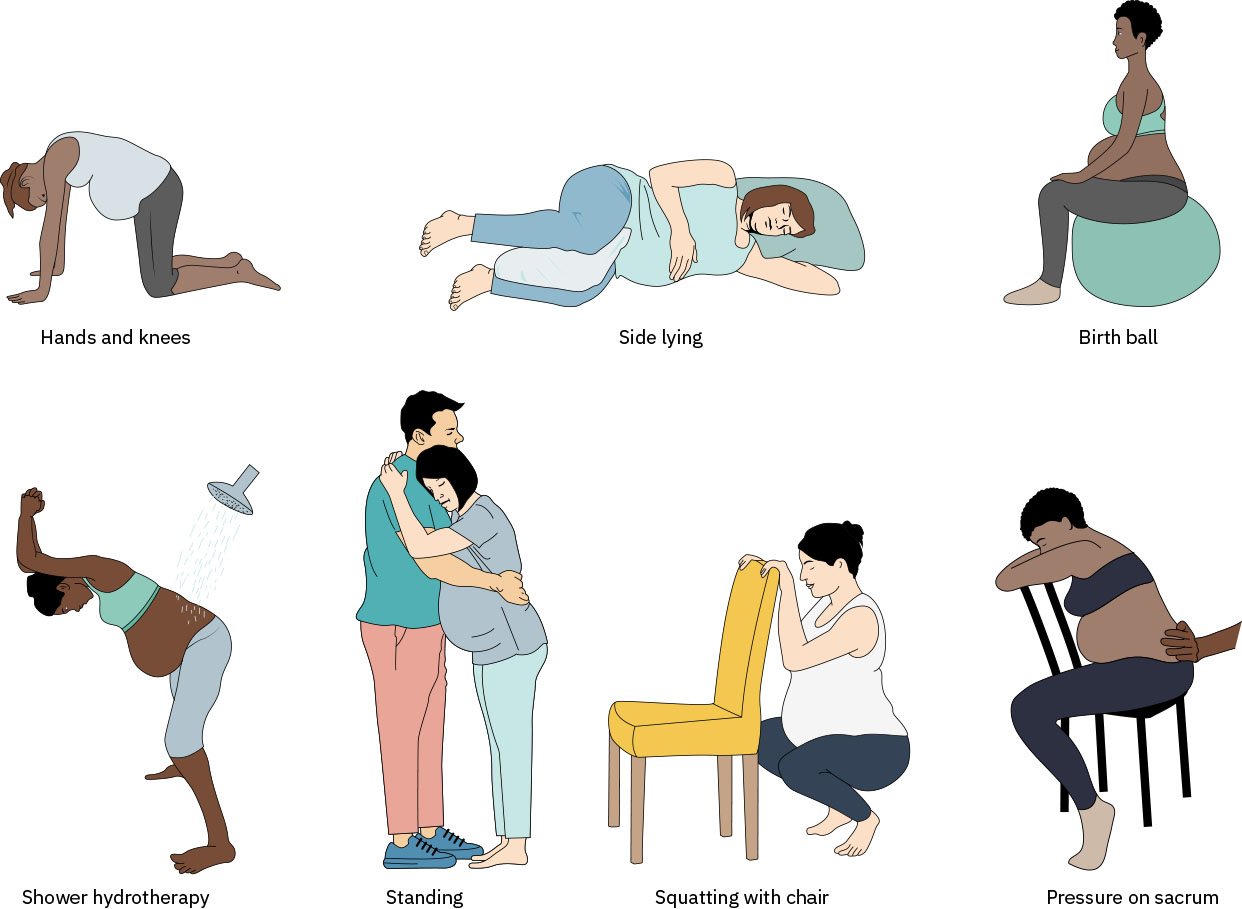 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.2.
- 在可耐受範圍內使用搖擺類選項(例如搖椅、生產球擺動、無禁忌時馬桶前傾或後向坐姿,或協助側臥髖部搖擺)。
- 執行或指導支持者技巧,如反壓、髖部擠壓與輕撫按摩。
- 對薦骨/背部主導疼痛,在可耐受下使用持續髖部擠壓反壓,以支持骨盆開展。
- 對背部主導型產痛,指導手膝姿配合骨盆傾斜(cat-cow pattern),以減少薦骨張力並支持枕後位向枕前位旋轉。
- 在手膝姿時段內,依偏好搭配背部按摩、反壓與熱敷或冷敷。
- 當背部壓力明顯或需要休息時,使用側臥姿勢,同時促進骨盆開展。
- 使用生產球與花生球姿勢支持髖部開展與產程進展;對未使用硬膜外止痛者,統合分析證據顯示生產球與第一產程不適較低及產程較短相關。
- 當已使用硬膜外止痛時,持續提供姿勢支持(包括花生球側臥配置),但需說明研究間結局改善一致性較低。
- 教導並強化可適應早期、活躍期與用力期的呼吸模式。
- 指導呼吸變化技巧(清潔呼吸、腹式呼吸、胸式呼吸、吟唱、喘息,以及開放或閉合聲門用力),並以較慢腹式或噘唇呼氣修正過度換氣。
- 宮縮期間,必要時與病人即時示範呼吸,並提示伴侶追蹤清潔呼吸的起迄標記。
- 對穴位按壓路徑,僅由受訓人員使用孕期安全穴位組;常見分娩目標包含手、足與耳部。
- 若有 doula 在場,支持其整合,因持續陪伴支持與較低介入率、較高母乳哺餵率與分娩滿意度相關。
- 支持可降低疼痛放大的實用舒適基本措施,包括補水、定時排尿與避免仰臥姿勢。
- 在允許時提供頻繁少量口服液體/冰塊;長時間禁食會惡化不適,且可能增加酮症/低鈉血症風險。
- 說明分娩期間胃腸蠕動減慢,並以小量攝取策略減少噁心/嘔吐負擔。
- 水療期間,依風險狀態使用間歇聽診或防水無線監測,維持母胎監測。
- 在生產池監測中,將防水都卜勒置於胎背,並在宮縮前、中、後評估 FHR;若無防水設備,應以最小干擾方式進行間歇檢查,而非完全離池。
- 對使用硬膜外止痛者,鼓勵至少每 20 至 30 分鐘更換姿勢,以支持旋轉、下降與舒適。
- 強化產前課程中的分娩演練技能,使病人與支持者在硬膜外止痛延遲、禁忌或拒絕時,可使用呼吸/放鬆與備援因應方法。
- 鼓勵符合病人理念與可近性的生產準備規劃(醫院、產房中心、社區、私人或線上形式),並納入混合技巧備援計畫。
- 對發熱、出汗與噁心提供冷敷布,並讓支持者參與重複應用。
技巧不匹配風險
強迫使用不想要的方法會增加痛苦並降低信任;舒適措施必須以病人主導。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [labor-analgesics] | Epidural, opioid, nitrous options | 非藥物方法在用藥前後仍是有價值的輔助策略。 |
| [antiemetics] | Nausea-management context | 在評估是否需升級藥物前,先支持口服補水與舒適照護。 |
臨床判斷應用
臨床情境
一位產婦在宮縮時主訴嚴重背痛,並希望避免過早升級藥物介入。
- 辨識線索:疼痛強度上升、背部主導不適,且仍有無藥物因應的動機。
- 分析線索:現行策略不足,適合採用活動與反壓的組合方式。
- 優先排序假設:立即優先是在維持母胎安全下,恢復有效因應。
- 提出解決方案:重新評估產程狀態,接著嘗試反壓、骨盆傾斜姿勢與冷熱交替。
- 採取行動:指導支持者,並在各次宮縮間循環應用介入。
- 評估結果:疼痛耐受提升、焦慮下降,且可持續參與產程。
相關概念
- 生產計畫 - 偏好規劃有助於在產程加劇前對齊舒適策略。
- 分娩期間的心理社會適應 - 情緒調節與支持會影響疼痛感知。
- 產程階段 - 策略成效會隨產程階段改變。
- 藥物性疼痛管理 - 整合非藥物與藥物選項。
- 影響分娩過程的因素 - 姿勢與心理狀態會直接影響疼痛與進展。
自我檢核
- 對背部主導型分娩疼痛,哪些非藥物方法最有幫助?
- 呼吸策略應如何從早期產程調整到用力期?
- 哪些徵象顯示舒適方法應修改或更換?