影響分娩與出生過程的因素
病理生理
產程進展由五個 Ps 的交互作用決定:power(子宮/用力動力)、passage(骨性與軟組織產道)、passenger(胎兒大小、胎向、胎勢、胎位)、position(母體活動/姿勢)與 psyche(恐懼、因應、支持)。任一領域的小變化都可能加速或阻礙分娩。 分娩啟動似乎是母體-胎兒-胎盤協調過程。常見被描述的參與因子包括子宮牽張、相對黃體素撤退與雌激素優勢、對 oxytocin 反應性、足月前後胎盤促腎上腺皮質激素釋放激素上升,以及胎兒皮質醇相關成熟訊號。對安全或危險的心理感知亦可進一步影響分娩生理。 在動力領域中,子宮肌層收縮與間歇回縮共同作用:收縮波增加向下壓力以促進消退/擴張/下降,而休息間歇中的肌纖維回縮可限制胎兒在宮縮間向後滑退。
- Power 包含宮縮品質與用力有效性;宮縮評估常追蹤持續時間、強度與頻率。 第二產程排出動力還會受用力協調、硬膜外相關用力衝動感改變、胎兒朝向與宮縮支持影響。
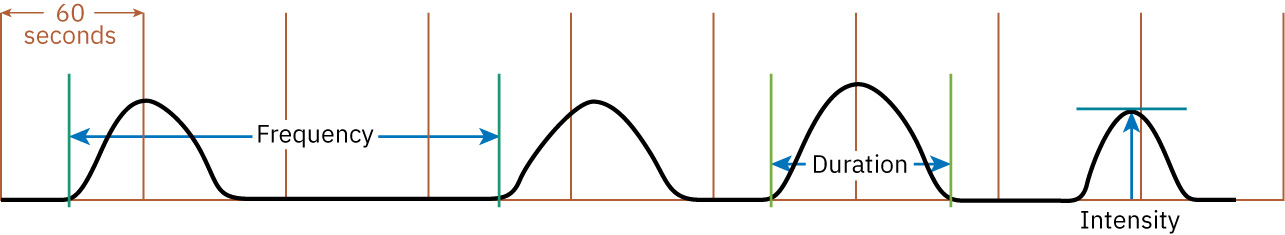 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
- Passageway 包含骨盆骨性結構與骨盆底軟組織行為,可支持或阻礙胎兒下降。 與 relaxin 相關的韌帶軟化與骨盆底狀態可在分娩中改變功能性產道動態。 骨盆底無力與過度阻力都可能促成胎位不正或功能異常產程模式。
- Passenger 包含胎頭塑形、胎向、先露、胎勢、胎方位與先露高低。 尚未融合的顱縫與囟門可讓胎頭塑形,協助通過骨盆入口、中骨盆與出口徑。 多數足月胎兒為縱向胎向;足月持續橫位通常不適合陰道生產,而斜位雖可於產程中轉變,但當子宮頸受壓無效時可延緩進展。
- Positioning 影響產程中的胎兒旋轉/下降與母胎灌流。
- Psyche 影響因應能力、兒茶酚胺負擔與有效參與分娩。 生產荷爾蒙通常在平靜、低刺激條件下運作最佳;恐懼、焦慮與威脅感可對抗生理性產程進展。 骨盆形狀標籤(例如 gynecoid/android/anthropoid/platypelloid)在臨床語言中仍可能出現,但其對生產結果的獨立預測價值有限,不應用於決定性諮詢。
臨產前兆線索領域
- 宮縮領域:由不規則前驅活動進展為更強且規律的宮縮。
- 子宮頸變化領域:臨產接近時的擴張、消退、軟化與前移。
- 下降領域:胎先露下降(lightening)伴隨骨盆壓迫感增加與膈肌呼吸較輕鬆感。
- 胎膜/分泌物領域:ROM 型態與黏液栓/白帶變化,需分流鑑別。
- 行為/能量領域:短暫精力增加(「築巢」)與持續過度活動(需心理健康篩檢)的區分。
護理評估
- 評估宮縮型態、子宮頸變化與胎兒下降趨勢。
- 系統化使用宮縮描述指標(持續時間、強度、頻率與間隔),並與子宮頸變化/下降相互對照。
- 疑似活躍產程時,將約每 2 至 3 分鐘一次、持續約 60 至 70 秒的強宮縮與子宮頸變化趨勢對照。
- 若產程狀態不明,於最終分流處置前,在觀察間隔(常約 1 至 4 小時)後再評估子宮頸變化。
- 評估胎向/先露/胎方位及其對姿勢介入反應。
- 追蹤消退(0% 至 100%)、擴張(0 至 10 cm)與先露高低(-5 至 +5;0 station 為銜接)。
- 產程緩慢或胎心率變化時,先再評估當前母體姿勢並辨識下一步姿勢策略,而非維持靜態姿勢。
- 篩檢母體疲倦、恐懼、疼痛因應與支持是否充足。
- 辨識需升級處置的警訊(出血、胎動改變、嚴重頭痛、疑似破水)。
- 區分臨產前驅線索(例如 lightening、子宮頸成熟、不規則 Braxton-Hicks 宮縮)與真正產程進展。
- 疑似破水時,評估並記錄液體時間、顏色、量與氣味,並對異常發現升級處理。
- 適應症下使用 ROM 流程要素:pooling 評估、pH/nitrazine 情境,以及依政策/訓練進行羊齒結晶顯微鏡或陰道鏡輔助確認。
- 使用商業化胎膜檢測時,依方法特異性能限制判讀(例如高敏感度但非完美特異度),並將結果與臨床發現整合。
- 檢視孕晚期分流緊急警訊,包括大量出血、胎動減少(例如 2 小時內少於 10 次)與子癲前症症狀群。
護理介入
- 促進活動與頻繁姿勢改變,以支持旋轉/下降。
- 在安全前提下優先直立與動態活動;長時間靜態姿勢可降低旋轉進展並惡化功能異常產程趨勢。
- 在客觀監測進展同時提供舒適支持與補水。
- 強化真正產程與前驅徵象的衛教。
- 對功能異常產程模式或安全疑慮即時升級處置。
- 教導疑似真正產程的返院/來電門檻(規律宮縮愈來愈密、愈來愈強,且休息或改變姿勢後不緩解)。
- 將支持性照護對齊當前主要限制因子(power、passageway、passenger、positioning 或 psyche),而非套用單一通用介入路徑。
- 對前驅不適,於安全前提下採取實務措施,如口服補水、排空膀胱、腸道支持習慣、休息、水療與熱/冰敷選項。
- 對骨盆壓迫與 lightening 不適,依個案耐受度指導支持性活動選項(例如四足跪姿、膝胸位、骨盆傾斜與輕度非對稱步態行走)。
- 若未達活躍產程分流標準,出院前提供明確臨產警示與追蹤時程。
- 對接近足月且持續非縱向胎向者,協調評估矯正選項(例如適當時 ECV),並平行規劃手術生產備援。
- 使用神經軸止痛時,保護個案與工作人員身體力學,並輪替支持性姿勢(左/右側臥、四足跪姿、深蹲變化、高 Fowler 搭配非對稱腿位/花生球支持,以及許可時的支撐直立姿勢)。
- 盡可能避免長時間高髖屈曲截石位,因長時間靜態使用與骨盆底及肌肉骨骼損傷風險相關。
- 可行時建立低刺激因應環境(昏暗/安靜空間、偏好聲音、舒適物品與選擇的支持者),以支持分娩生理並降低壓力負擔。
臨床判斷應用
臨床情境
一位足月個案回報 1 小時內每 5 分鐘一次疼痛性宮縮,但在重複評估間隔後子宮頸發現未變化。
- Recognize Cues: 有症狀宮縮但短時間內子宮頸進展有限。
- Analyze Cues: 目前發現較符合前驅或早期潛伏期型態,而非已建立的活躍產程。
- Prioritize Hypotheses: 優先為安全處置,提供清楚返院標準與持續母胎安撫。
- Generate Solutions: 再評估胎兒狀態、檢視 ROM 與警訊篩檢,並提供舒適支持與明確臨產警示教學。
- Take Action: 記錄發現、溝通計畫,且僅在確認穩定與理解後出院。
- Evaluate Outcomes: 個案能正確說明返院觸發條件,且若進展發生可及時回診。