待產與分娩麻醉
關鍵重點
- 硬膜外麻醉在待產中相當常見,且需要結構化的置入前、置入中與置入後護理監測。
- 脊髓麻醉與全身麻醉可提供快速手術麻醉,但兩者母嬰風險各異。
- 護理優先項目聚焦於血流動力學穩定、胎兒灌流、氣道與誤吸安全,以及完整知情教育。
病理生理
產科麻醉透過調整神經傳導以減輕疼痛,並促進陰道分娩或手術分娩。區域技術(硬膜外、脊髓麻醉、陰部神經阻斷、局部浸潤)作用於特定傳導路徑,而全身麻醉則誘導全身性失去意識。其生理挑戰在於提供足夠鎮痛或麻醉的同時,不損害母體循環、通氣、胎盤灌流與新生兒轉銜。
硬膜外相關交感神經阻斷可降低血管張力並誘發母體低血壓,進而降低子宮胎盤灌流,造成胎兒晚期減速或心搏過緩。較少見的硬膜外併發症包含母體心搏過緩、呼吸抑制、感染、感覺異常與罕見神經損傷。 全麻藥物可穿過胎盤並抑制新生兒呼吸,因此分娩時機與新生兒即時支持至關重要。 脊髓麻醉起效幾乎即刻,且可達完整感覺與運動阻斷;局部浸潤或陰部神經阻斷則提供聚焦會陰麻醉,意識保留且全身效應有限。
分類
- 硬膜外麻醉:於硬膜外腔持續區域輸注,待產常見覆蓋範圍為 T10 至 S5,且常具病人自控追加劑量功能。
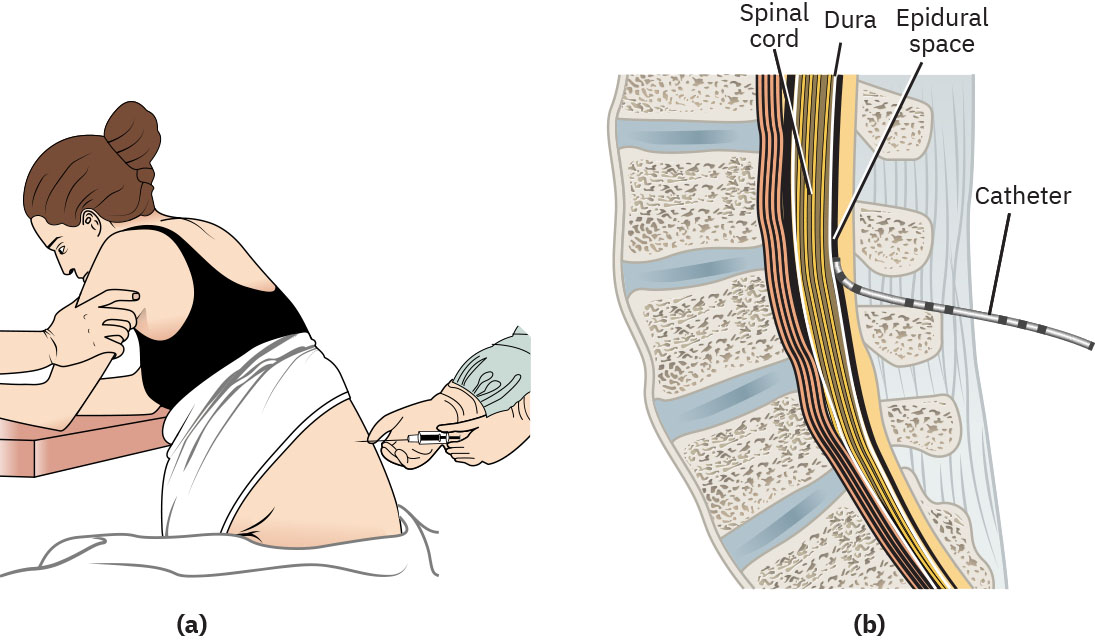 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.17.3.
- 陰部神經阻斷/局部浸潤:針對手術性陰道分娩或較深裂傷修補的會陰聚焦麻醉,母體鎮靜有限且運動功能保留。
- 脊髓麻醉:單次鞘內給藥、起效快速,常用於 剖腹產。
- 全身麻醉:用於需緊急處置或區域麻醉禁忌時的全身失去意識麻醉。
護理評估
NCLEX 重點
優先項目包含禁忌症篩檢、置放後低血壓辨識,以及母體血流動力學改變期間的胎兒反應監測。
- 於硬膜外置放前確認 知情同意、檢視適用條件,並回報關鍵實驗室數值(如血小板計數)。
- 辨識禁忌症,包含凝血異常、低血容量、血小板低下、感染、嚴重瓣膜性心臟病或嚴重左心室流出道阻塞。
- 將神經系統疾病與局麻藥過敏納入硬膜外禁忌篩檢。
- 區域麻醉前建立母胎基線狀態,含連續血壓、脈搏血氧與胎兒監測。
- 對肥胖病人預期硬膜外置放技術難度較高;麻醉提供者可能需較長穿刺針具。
- 對全麻候選者,篩檢誤吸與困難氣道風險,並預期妊娠相關氣道水腫/解剖變化帶來較高插管失敗風險。
- 置放後頻繁再評估低血壓、呼吸抑制、神經症狀、尿滯留與疼痛控制充分性。
- 隨產程進展持續再評估麻醉選擇是否仍符合當前待產階段/時機與病人偏好。
護理介入
- 進行硬膜外置放準備:IV 補液預負荷、體位支持、無菌區協助與連續監測。
- 協助置放時 C 位,觀察測試劑量反應,並記錄置放時間與立即不良反應。
- 測試劑量期間,監測並回報紅旗反應,如金屬味、新發說話困難、突發頭痛或頸痛。
- 置放中與置放後,記錄測試劑量反應,依規定間隔監測血壓(例如前 30 分鐘每 5 分鐘一次,之後依流程每 15 分鐘一次),並及時升級低血壓處置。
- 區域麻醉後執行跌倒預防與活動限制;依產程階段進行間歇或留置導尿,並於第二產程主動用力前移除留置導尿管。
- 置放後採側傾或楔墊支持姿勢,以降低主動脈腔靜脈受壓風險並維持灌流。
- 若硬膜外後低血壓對補液反應不佳或補液受限,預期依醫囑使用升壓藥支持(例如 ephedrine)。
- 若產中需改為剖腹產,於適當情況下預期以既有待產硬膜外加藥至更深手術麻醉層級。
- 對脊髓麻醉,預期單次鞘內給藥後出現完整運動/感覺喪失,並在阻斷消退前強化轉運與姿勢安全。
- 為局麻/陰部神經阻斷處置(會陰切開或裂傷修補)備妥無菌物品,並說明浸潤刺痛感及可能止痛不完全。
- 教導硬膜外、陰部神經阻斷、局麻、脊髓麻醉與全麻之優勢、限制與副作用,協助病人進行分期合宜決策。
- 對全麻病例,支持誤吸預防與氣道流程,並於分娩後優先快速評估母體與新生兒。
- 於緊急全麻時,支持快速分娩流程,依政策/訓練協助氣道安全步驟(含環狀軟骨壓迫角色),並準備新生兒呼吸支持與較低 Apgar 風險處置。
硬膜外後低血壓風險
持續低血壓可降低子宮胎盤灌流並惡化胎兒狀態;快速補液、通知提供者與依囑升壓藥支持具有時間關鍵性。
硬膜外鎮痛可能出現技術失敗(位置不佳、導管移位、阻斷不完整)。需維持備援止痛路徑,重新評估對稱性/覆蓋範圍,並在止痛不足時即時再升級至麻醉團隊。
藥理學
| 藥物類別 | 示例 | 重要護理注意事項 |
|---|---|---|
| 待產與分娩麻醉(局部麻醉藥) | Bupivacaine、lidocaine | 監測低血壓、神經/心臟毒性徵象與阻斷充分性。 |
| [opioids] (鴉片類止痛藥) | Fentanyl、intrathecal morphine | 評估呼吸狀態與鎮靜程度,並協調產後監測。 |
| [vasopressors] | Ephedrine 情境 | 用於顯著硬膜外後低血壓且補液反應不足時。 |
| [hypersensitivity-types-and-anaphylaxis-response] (止吐藥與抗組織胺藥) | 噁心/搔癢治療情境 | 支持神經軸麻醉後的舒適與安全。 |
臨床判斷應用
臨床情境
一名待產病人剛置放硬膜外後出現血壓下降,並出現胎兒晚期減速。
- 辨識線索:母體低血壓、近期硬膜外加藥與胎兒灌流敏感型監測改變。
- 分析線索:交感神經阻斷很可能正在降低子宮胎盤血流。
- 優先假設:若母體灌流無法恢復,立即風險為胎兒進行性受損。
- 產生方案:增加 IV 補液、優化姿勢、通知麻醉/產科團隊並準備依囑升壓藥治療。
- 採取行動:執行矯正措施並持續母胎再評估。
- 評估結果:母體血壓穩定、胎兒監測改善,得以安全持續待產。
相關概念
- 藥物性疼痛管理 - 以藥物為基礎的鎮痛常先於或補充麻醉決策。
- 非藥物疼痛管理 - 區域麻醉置放後,非藥物方式仍是有用輔助。
- 外部與內部胎兒監測 - 需可靠監測以偵測母體血流動力學變化對胎兒影響。
- 胎心率與宮縮介入框架 - 當監測異常出現時提供升級路徑。
- 子宮內復甦 - 若胎兒受損在母體穩定後仍持續,可能需要進一步介入。
自我檢核
- 哪些發現會使待產病人不適合硬膜外麻醉?
- 發生硬膜外後低血壓時,最高優先護理行動是什麼?
- 儘管起效快速,為何全麻在分娩中使用較少?