腎上腺疾病
重點整理
- 原發性腎上腺功能不全(Addison’s disease)會造成皮質醇與醛固酮不足,並帶來重大體液-電解質與灌流後果。
- Addisonian crisis 是常由生理壓力觸發的致命急症,需要快速血液動力學支持與荷爾蒙替代。
- 典型 Addison 電解質型態為低血鈉合併高血鉀,常伴低血壓與心律不整風險。
- Cushing’s disease/syndrome 代表腎上腺糖皮質素效應過高,常見高血壓、中心型體重增加、皮膚脆弱與易感染。
- 核心處置依功能失調方向而異:腎上腺功能不全需荷爾蒙替代;高皮質醇狀態需降低皮質醇或病因控制治療。
- Cushing syndrome 最常見病因為長期高劑量糖皮質素暴露;內生性腫瘤驅動的皮質醇過量也會發生。
- 腎上腺危象可迅速進展為休克,若未立即治療具有高度死亡風險。
- 已發表急性照護參考資料中,腎上腺危象死亡率仍高,顯示需立即升級處置。
- 營養諮詢需依疾病特異化:Addison 路徑中的鈉支持與 Cushing 路徑中的低精製碳水計畫可改善代謝穩定。
病理生理
腎上腺生理整合皮質與髓質分泌。皮質分泌糖皮質素(例如 cortisol)、礦物皮質素(例如 aldosterone)與雄性素;髓質分泌兒茶酚胺以介導急性戰或逃反應。在壓力適應中,早期警覺期以兒茶酚胺為主,而長期壓力負荷會驅動下視丘-腦下垂體-腎上腺訊號,並出現皮質醇介導的抵抗/耗竭效應。
Addison’s disease 屬腎上腺低功能,導致皮質醇與醛固酮分泌不足。報告病因包括自體免疫性腎上腺破壞、感染過程(包括 結核病、HIV、syphilis 與 histoplasmosis)、雙側腎上腺切除、遺傳性疾病、腎上腺外傷、轉移性惡性腫瘤、部分抑制皮質醇藥物(例如 ketoconazole、etomidate、phenytoin),以及長期高劑量糖皮質素暴露後突然停藥。
低醛固酮會降低鈉與水分滯留,並促進鉀離子滯留,導致低血容量、低血壓、低血鈉與高血鉀風險。低皮質醇亦會削弱壓力適應與代謝穩定性。
Cushing 型態代表腎上腺荷爾蒙過量。最常見的 Cushing syndrome 型態為外生性,來自長期高劑量糖皮質素或 corticosteroid 治療。內生性高皮質醇狀態亦可在腎上腺腫瘤或異位 ACTH 分泌腫瘤驅動下出現。過量糖皮質素與礦物皮質素效應會造成體液滯留、血壓升高、血糖失衡、皮膚與肌肉分解代謝,以及感染風險。 Cushing 生理亦包括糖質新生增加與胰島素阻抗負擔上升,且伴隨蛋白質合成受損與組織修復能力下降,進而惡化傷口癒合、骨骼完整性與免疫韌性。
分類
- Chronic adrenal insufficiency (Addison’s disease): 持續性腎上腺荷爾蒙缺乏,伴隨多系統表現。
- Acute adrenal crisis (Addisonian crisis): 在壓力情境(例如感染、手術或創傷)下,皮質醇/醛固酮需求超過可用供應時的急性失代償急症。
- Cushing’s disease: 與腎上腺腫瘤驅動高分泌相關的內生性腎上腺荷爾蒙過量。
- Pituitary-driven Cushing’s disease subtype: 主要報告中,多數內生性 Cushing 路徑由分泌 ACTH 的腦下垂體腺瘤驅動。
- Cushing’s syndrome: 因另一疾病治療所使用糖皮質素藥物暴露所致的高皮質醇狀態。
護理評估
NCLEX 重點
疑似腎上腺危象時,優先辨識血液動力學不穩定與危險電解質線索。
- 評估疲憊、虛弱、體重下降、嗜鹽、低血壓、頭暈與昏厥。
- 篩檢胃腸道表現,包括腹痛、噁心、嘔吐、腹瀉與厭食。
- 評估內分泌與生殖線索,如低血糖、閉經或月經稀少、性慾下降與毛髮變化。
- 評估進行性色素沉著,以及受影響女性病人腋毛或陰毛減少等慢性腎上腺功能不全線索。
- 評估皮膚與神經精神表現,包括色素沉著、易瘀青、情緒改變、嗜睡、易怒與注意力困難。
- 在腎上腺功能不全型態中,檢視常見色素沉著區(例如掌紋、嘴唇、指關節、後頸、乳暈與牙齦黏膜),並評估是否有白斑。
- 區分緩慢慢性進展與提示腎上腺危象的快速惡化。
- 懷疑危象時,優先關注低血壓、脫水、血鈉下降、血鉀上升與心律不整症狀。
- 懷疑危象時,也要優先關注低血糖進展與意識狀態改變負荷。
- 對 Cushing 型態,評估高血壓、中心型體重增加、後頸脂肪墊、圓臉、肌力低下/肌肉萎縮,以及皮膚變薄合併瘀青或 striae。
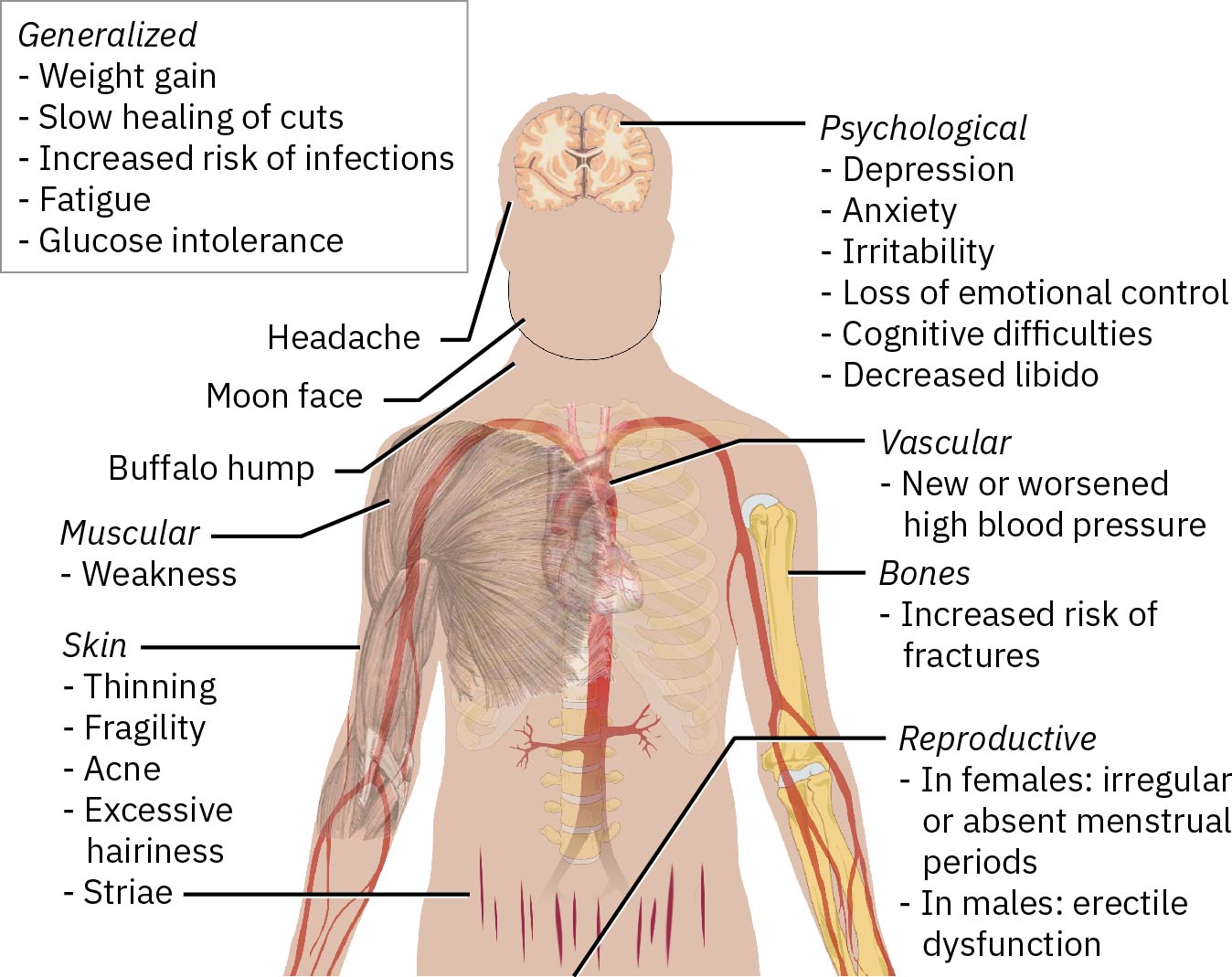 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
- 篩檢情緒或認知變化、感染易感性、傷口癒合延遲、水腫、消化性潰瘍症狀與生殖變化(月經不規則、多毛、性慾降低、陽痿)。
護理措施
- 懷疑 Addisonian crisis 時立即升級,並支援緊急照護流程。
- 支援快速給予 IV 等張生理食鹽水,以矯正低血容量並穩定血壓。
- 在危象路徑中,支援快速給予葡萄糖與 hydrocortisone,並持續再評估灌流與意識狀態。
- 依醫囑給予 corticosteroid 替代(例如 hydrocortisone)並監測反應。
- 血鉀升高時,支援緊急高血鉀處置與持續心臟監測。
- 密切追蹤血糖與電解質趨勢;若有心律不整或嚴重容量-電解質不穩定,考慮遙測監護。
- 強化用藥遵從與壓力加量衛教,涵蓋生病、受傷與其他高壓力時期。
- 衛教緊急識別標示(medical alert 手環或項鍊)使用方式與何時就醫。
- 於有醫囑時,教導高壓力疾病期間緊急 hydrocortisone 自我注射。
- 對 Cushing 狀態,支援病因控制治療規劃(有適應症時進行腫瘤導向手術或放射治療)。
- 在有醫囑時支援降低皮質醇或糖皮質素減量策略,並監測血壓與電解質反應。
- 在 Addison 路徑中,依醫囑強化足鈉飲食規劃與含鹽選項,以降低低血鈉風險。
- 強化鈉管理營養指導、體重管理衛教、活動規劃、感染預防習慣,以及對慢性體像與因應負荷的心理支持。
- 在 Cushing 路徑中,強化低精製碳水計畫(專科導向計畫常約 25-50 g/day),並避免高糖、高度加工與精製脂肪飲食型態。
- 在 Cushing 照護中,應主動執行壓力性損傷預防與跌倒預防,因虛弱、癒合不良與疲憊會提高安全風險。
- 在腎上腺功能不全路徑中,若食慾不佳,支援少量多餐與跨專業營養規劃。
- 當糖皮質素治療減量或停止時,監測是否轉為腎上腺危象;突然停藥可觸發嚴重失代償。
- 協調內分泌影像與荷爾蒙檢測流程之檢查前準備與追蹤,以定位皮質醇過量來源。
腎上腺危象
腎上腺功能不全中的低血鈉、高血鉀與低血壓可快速進展為危及生命的不穩定狀態,需立即升級處置。
實驗室與診斷檢查
- 在懷疑腎上腺功能不全時,趨勢追蹤血清 cortisol 與 aldosterone 作為核心荷爾蒙指標。
- 在疑似原發性腎上腺功能不全時,評估晨間 cortisol(例如低於約 3 mcg/dL)、ACTH 刺激反應與腎素活性趨勢。
- 趨勢監測 血清鈉 與 血清鉀,因低醛固酮與低血鈉及高血鉀相關。
- 將電解質異常與灌流狀態、節律發現及症狀進展相互對照。
- 在描述腎上腺功能不全嚴重度時,納入血糖與血鈣趨勢。
- 在脈絡下檢視 TSH 型態,因低皮質醇狀態可能出現次發性升高。
- 有適應症時,使用目標性影像與選擇性切片路徑評估感染、腎上腺腫塊、鈣化或惡性腫瘤。
- 在高皮質醇狀態中,監測與過量醛固酮效應相關之高血鈉與低血鉀型態。
- 在 Cushing 評估中,依醫囑納入 dexamethasone 抑制試驗與 24 小時尿液游離皮質醇評估。
- 在 Cushing 檢驗型態中,結合臨床發現檢視血糖升高與低鉀/低鈣趨勢。
- 在 Cushing 型態中,將皮質醇與 ACTH 趨勢整合,並檢視 MRI/CT 對腎上腺、腦下垂體或異位腫瘤來源的結果;腦下垂體驅動 Cushing disease 為主要內生性亞型。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| glucocorticoid replacement | hydrocortisone, prednisone, dexamethasone | 在腎上腺功能不全中替代不足的皮質醇;疾病/壓力期可能需要加量。 |
| mineralocorticoid replacement | fludrocortisone | 當醛固酮不足時,支援鈉水分平衡與鉀離子調節。 |
| cortisol-suppression therapy | aminoglutethimide, ketoconazole, mifepristone | 用於高皮質醇狀態;以症狀、血糖、血壓與檢驗趨勢監測反應。 |
| mineralocorticoid antagonism | spironolactone | 在醛固酮過量表現中,支援血壓與電解質控制。 |
| rate/pressure control | beta-blockers | 依醫囑作為高功能表現中的心搏過速或高血壓輔助控制。 |
| hyperkalemia-directed therapy | protocol-based potassium-lowering medications | Addisonian crisis 中若血鉀升高增加心律不整風險時使用。 |
| adjunct complication control | potassium supplements, diuretics, antihypertensives, bisphosphonates | 於部分 Cushing 路徑中用於管理電解質、容量-壓力與骨流失併發症。 |
臨床判斷應用
臨床情境
一名已知 Addison’s disease 的病人在急性感染期間出現嘔吐、虛弱、低血壓與頭暈加重。
- 辨識線索: 感染誘發因子加上腎上腺功能不全病史與灌流下降。
- 分析線索: 高度懷疑 Addisonian crisis,且可能合併鈉鉀失衡。
- 優先假設: 立即風險為電解質位移導致的血液動力學崩潰與心律不整。
- 提出解決方案: 緊急升級、IV 生理食鹽水支持、corticosteroid 替代與心電-電解質監測。
- 採取行動: 執行緊急流程並再評估血壓、症狀與檢驗趨勢。
- 評估結果: 灌流改善,電解質異常朝較安全區間恢復。
相關概念
- 內分泌系統 - 腎上腺皮質與髓質生理脈絡。
- 皮質類固醇 - 糖皮質素治療與腎上腺軸抑制考量。
- 血清鈉 - 醛固酮缺乏時低血鈉趨勢判讀。
- 血清鉀 - 高血鉀風險與心律不整監測。
- 鉀平衡失調 - 危象照護期間使用的高血鉀管理路徑。
- 甲狀腺藥物 - 甲狀腺荷爾蒙替代前需先篩檢腎上腺功能不全,避免誘發危象。
自我檢核
- 為什麼 Addison’s disease 的醛固酮缺乏會同時造成低血鈉與高血鉀?
- 哪些評估線索應立即觸發對 Addisonian crisis 的懷疑?
- 為何在腎上腺功能不全急性疾病期要強調壓力劑量糖皮質素?