血管通路裝置選擇與中心導管安全
重點整理
- 裝置選擇應符合治療時間長度、溶液特性、靜脈條件與病人狀態。
- PIVC 適用短期治療;中線與中心通路可支援較長期或高風險治療。
- CVC 類型(PICC、隧道式、非隧道式、植入式 port)有不同適應症與風險輪廓。
- 置管規劃應納入病人特異的靜脈保留考量(例如末期腎病),以及各部位預期併發症風險。
- 中心導管感染預防與位置確認流程,是降低嚴重傷害的關鍵。
病理生理
血管通路會把外來裝置引入血流路徑。機械性創傷、化學性刺激與微生物入侵,可能造成局部與全身性併發症。當裝置類型與治療強度或療程長度不匹配時,風險會增加。
中心通路可提升刺激性藥物、高滲透壓溶液(包括高張液與全靜脈營養),以及長期治療的輸注安全性;但若未遵循置入與維護標準,則會增加血流感染與血栓風險。
分類
- Peripheral IV catheter (PIVC): 適用於許多液體與藥物的短期周邊靜脈通路;常見為單腔,長度通常約 3/4 至 1 in。
- Midline catheter: 較長的周邊選項(數日至數週,常見 14 天或更久),通常以超音波導引置入(常見 16-18 gauge),導管尖端位於上臂接近腋部層級血管;不屬於中心導管。
- Central venous catheter (CVC): 用於高風險輸注液、血液動力學監測與長期治療的中心通路。
- Common CVC forms: PICC、tunneled catheter、nontunneled catheter 與 implanted port。
- Tunneled CVC profile: 具外露段與皮下隧道加 cuff(例如 Hickman/Permacath),常用於數月至數年的長期治療,如化療、長期抗生素或血液透析。
- Nontunneled CVC profile: 用於緊急復甦/給藥或急需 CVP 監測的快速暫時性中心通路;因無隧道路徑與 cuff,感染/脫管風險較高。
- Implanted port profile: 完全位於皮下的通路儲槽(通常在需要時以 Huber/noncoring 針穿刺),適合間歇性長期治療,如化療、長期抗生素、頻繁抽血或放射治療;未穿刺時可降低外部感染暴露,但可能有穿刺不適與局部疤痕。
- Common lumen role pattern for multilumen CVCs: 多腔 CVC 中,近端或中段腔常用於藥物/輸液與腸外營養;較大遠端腔常依政策優先用於輸血、抽血與 CVP 監測。
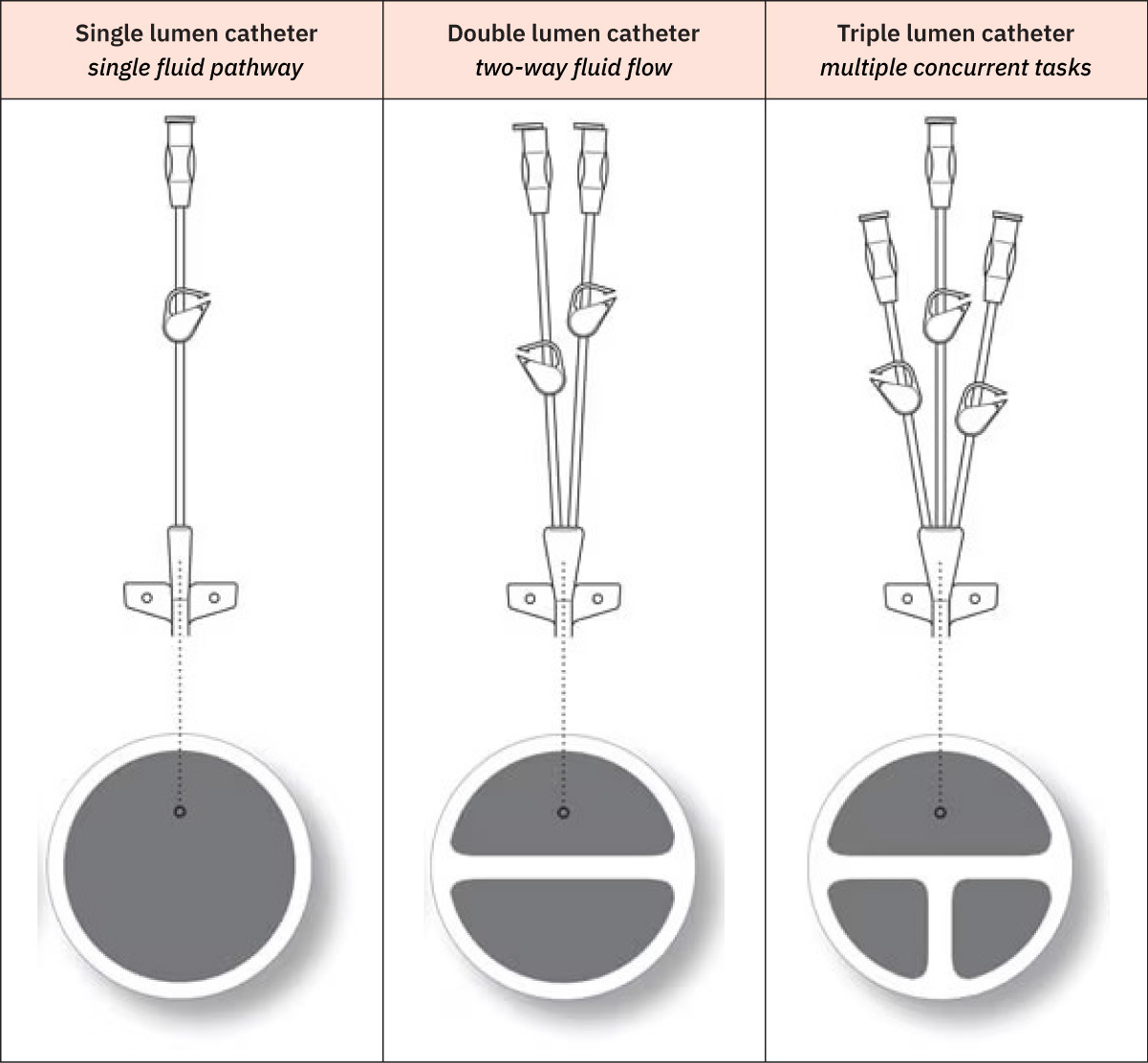 Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
護理評估
NCLEX 重點
優先把治療需求對應到最安全且可行的通路,接著持續監測導管完整性與感染線索。
- 檢視治療計畫:預期療程、輸注速率、刺激性風險、滲透壓與多腔需求。
- 評估靜脈品質、既往通路史、對活動度影響與肢體限制。
- 針對中線規劃,確認預定輸注液適合周邊深部輸注(例如依政策避免 TPN 與其他高組織損傷風險溶液)。
- 置入前先辨識肢體限制(例如 limb-alert 狀態、乳房切除/保留術側、AV 瘻管、淋巴水腫、DVT、骨折或重大攣縮/疤痕)。
- 評估靜脈保留優先需求(例如末期腎病透析瘻管規劃),此情況下 PICC 可能較不適當。
- 確認置入部位適切性與必要時導管位置確認(例如置入時透視,或未用透視時術後胸部 X 光)。
- 急性照護中至少每班再評估一次(並依病況/政策增加頻率):置入點與鄰近頸/胸/肢體皮膚、敷料完整性、導管功能,以及浸潤、靜脈炎、血栓或感染早期徵象。
- 對隧道式導管,納入隧道區域疼痛、腫脹、滲液與紅斑檢查。
- 對隧道式外露導管,強化沐浴時保持置管處乾燥,並評估出口與隧道相關區域固定完整性。
- 將導管外露長度與基準值做趨勢比較,並每班監測 PICC 側上臂圍;於肘窩上方約 10 cm 測量,若增加約 3 cm 可提示水腫與可能 DVT。
- 確認所有輸注液/藥物均有標示,並核對 Luer-lock 連接仍牢固,以降低污染、滲漏與空氣進入風險。
護理措施
- 當治療特徵超出周邊通路安全界限時,由 PIV 升級為中線或中心通路。
- 當 IV 治療時程延長至約 6 天以上時,重新評估通路策略,考量中期或長期裝置。
- 對需要快速周邊輸注者,在臨床適當時,優先評估上臂較大靜脈(cephalic、basilic、brachial)而非手部小靜脈。
- 周邊與中心裝置在可行時使用超音波導引置入,以提升首次成功率並降低併發症。
- 確保中心導管置入由具適當資格人員執行;非置入護理師負責無菌準備與操作協助。
- 依裝置/政策採用工程化固定(縫合或無縫固定)以降低脫管、血管損傷與治療延遲。
- 採用無菌置入/維護流程與標準化導管接口消毒。
- 執行導管特異的沖管、更換輸液管路與更換敷料流程。
- 對疑似 CLABSI、導管相關血栓或外滲,應立即通報並介入處置。
- 辨識中心導管置入/維護特有風險,包括氣胸、意外拔管伴出血風險與空氣栓塞。
- 減少不必要的 CVAD 開啟/操作次數,以降低污染機會。
- 依政策以強力摩擦法消毒無針接頭/連接器(通常至少 15 秒,最長約 60 秒;包含頂部與側面),或使用核准抗菌保護帽。
- 疑似導管阻塞時,評估回血與輸注阻力;切勿在阻力下強行沖管,應先檢查扭折並嘗試姿勢調整(抬手臂、咳嗽/深呼吸、改變姿勢)後再升級處置。
- 為降低導管破裂風險,沖管時使用 10-mL 注射器,避免銳器靠近管路;若發現破裂,等待修補/更換期間,於置入點附近以無菌紗布夾閉。
- 依政策於確認尖端位置後、輸注前後與抽血前後沖管;多腔裝置抽血後可考慮沖洗所有腔道以降低血液逆流。
- 對未使用導管,依政策執行維護性沖/封管時程(未使用 CVAD 常約每 7 天一次;植入式 port 常約每 4 週維護,部分政策為 4 至 6 週區間)。
- 採脈衝式沖管與符合腔道體積的沖管量(常約腔道體積 2 倍),沖管前先嘗試回抽確認通暢。
- 依接頭類型執行夾管順序(negative vs positive vs neutral needleless connectors),以降低逆流風險。
- IVAD 穿刺時,以 chlorhexidine 消毒皮膚並待乾,使用 noncoring 針;CT 顯影前需確認 port 是否可高壓注射,若狀態不明,應視為不可高壓注射。
- IVAD 穿刺前,確認尖端位置文件、核對消毒劑/麻醉劑/溶液過敏史、評估覆蓋皮膚與裝置旋轉情況,並選擇可支援處方治療的最小 noncoring 針規格與長度。
- 對持續啟用中的植入式 port,依政策/製造商建議執行沖管與換針頻率(例如有指徵時至少每日沖管,且約每 7 天重新穿刺/更換針具)。
- 以無菌操作區技術於穿刺前先預充延長管/連接器,將 noncoring 針垂直穿刺隔膜至定位,確認回血與低阻力沖管後固定,並維持置管處可視。
- 追蹤並記錄導管外露長度以偵測脫出/移位;不可將外移導管再推回體內;若完全脫出,覆蓋傷口、直接加壓,並啟動快速反應支援。
- 維持接頭封閉與夾管到位以預防空氣栓塞;若懷疑發生,應阻止空氣持續進入、呼叫快速反應、給予高流量氧氣,並依政策採左側頭低位。
- 若懷疑位置錯誤或置管相關氣胸,立即停止輸注並升級安排影像/醫療提供者介入。
- PICC 特異性保護:避免在 PICC 側肢體進行靜脈穿刺/周邊置管/血壓測量,保持敷料乾燥,並避免過緊彈性覆蓋以降低血栓/靜脈炎風險。
- PICC 照護中,強化沐浴時「保持乾燥」注意事項,並依政策於使用前後與維護時沖管以維持通暢。
- 隧道式 CVC 照護時,依政策於使用前後及維護時沖管,且在多腔情境確認各腔道使用分工計畫。
- 對居家/門診病人與照顧者提供部位評估衛教(檢查頻率、警示徵象、何時通知醫療提供者)。
- 每日再評估 CVAD 是否仍有必要,若無適應症應升級進行移除。
- 對緊急置入之非隧道式 CVC,當有穩定替代通路可用時,應預期早期轉換/移除規劃(依政策/指引常約 48 小時內)。
- 在持續輸注治療期間,追蹤心肺狀態、出入量、每日體重與相關檢驗值,以早期偵測併發症。
- 帶著 IVAD/CVAD 出院前,確認病人/照顧者裝置管理準備度,並視需要協調居家照護追蹤與物資(敷料、沖管液與管路)。
- 對 IVAD 穿刺事件,記錄針規/長度、穿刺次數、沖管類型/劑量、通暢與回血結果、耐受性、衛教內容及任何非預期結果/介入。
裝置與治療不匹配風險
對刺激性藥物或長期高風險輸注使用不適當通路,會增加組織損傷與感染風險。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [vesicants] | Vancomycin, dopamine, phenytoin | 有適應症時優先選擇較大或中心通路;密切監測組織損傷線索。 |
| [antibiotics] | Broad-spectrum IV agents | 長療程治療可能需耐久通路,並嚴格執行導管感染預防。 |
臨床判斷應用
臨床情境
一位靜脈脆弱的病人需要兩週 IV 抗生素與間歇性刺激性藥物治療。
- 辨識線索: 計畫為長期治療且周邊通路反覆失敗。
- 分析線索: 持續嘗試 PIV 會增加創傷並造成治療中斷。
- 優先假設: 需要升級裝置以降低併發症並維持治療可靠性。
- 提出解決方案: 依藥物特性與療程,協作評估中線或中心通路。
- 採取行動: 落實導管照護組合措施並監測早期併發症。
- 評估結果: 輸注可穩定進行,且通路相關事件減少。
相關概念
- 周邊靜脈通路 - 初始周邊通路原則與部位選擇。
- 靜脈置入與移除 - 實務置入/移除流程與安全檢核。
- 周邊靜脈治療併發症 - 局部/全身併發症線索與升級處置。
- 導管相關血流感染 - 血流感染預防與應對優先事項。
- 浸潤與外滲 - 組織損傷辨識與立即介入路徑。
自我檢核
- 哪些因素應觸發由周邊通路升級為中心通路?
- 為什麼中線不適用於某些高風險輸注液?
- 哪些每日檢查最能有效降低中心導管併發症風險?