强迫及相关障碍
关键点
- OCD 以侵入性强迫观念和强迫行为为特征,这些行为可暂时减轻焦虑,但会强化长期循环。
- OCD 症状通常耗时(常 >1 小时/天),并损害工作、学习或人际关系。
- 终生精神科共病常见;儿童中焦虑共病更突出,成人中抑郁共病更突出。
- 相关障碍包括躯体变形障碍、囤积障碍、拔毛障碍和皮肤搔抓障碍。
- 暴露与反应预防(ERP)是 OCD 的主要循证治疗。
- 当直接暴露在初期难以耐受时,可使用想象暴露来建立习惯化并为更广泛 ERP 做准备。
- 习惯逆转训练(HRT)可作为躯体聚焦重复行为及部分习惯样强迫模式的有效辅助。
- 护理照护重点是症状追踪、应对支持、用药监测和去污名化。
病理生理
OCD 相关障碍涉及威胁/显著性加工失调、强迫性习惯循环和焦虑强化。神经生物学因素(包括 5-羟色胺通路参与)、创伤/应激负荷和习得行为共同促成慢性化。影像研究显示,许多 OCD 个案存在额叶皮层和皮层下模式差异,但确切“症状-致因”路径仍在研究中。
仪式行为后的短暂缓解会强化重复与功能受损。
分类
- OCD 核心循环:强迫观念引发焦虑/痛苦,继而出现强迫行为,短暂缓解后再次复发。
- 常见强迫观念主题:污染恐惧、禁忌/不被允许的想法、攻击自己或他人的伤害想法,以及对对称/秩序的过度关注。
- 常见强迫行为模式:过度清洁/洗手、僵化排序/摆放、重复检查和计数仪式。
- 洞察力说明符:部分个案能识别强迫性信念是过度的(良好洞察),另一些则洞察差或具妄想式确信。
- 临床严重度线索:时间负担常超过 1 小时/天,行为难以控制,且仪式行为仅缓解痛苦而不产生快感。
- 抽动相关说明符语境:部分 OCD 个案同时出现运动或发声抽动症状。
- 风险因素领域:家族史(尤其一级亲属早发 OCD)、神经生物学环路差异和童年不良经历。
- 儿科感染后模式:部分儿童在链球菌感染后出现 OCD 症状突然起病/加重(PANDAS 语境),随后逐渐改善。
- 相关障碍:躯体变形、囤积、拔毛和皮肤搔抓表现。
- BDD 特征:持续关注自认为外貌缺陷,并伴重复检查/掩饰/寻求保证及高羞耻-退缩负担。
- 囤积特征:无论物品价值如何均持续难以丢弃、过度获取模式,以及影响安全/功能的杂物堆积。
- BFRB 特征:拔毛与皮肤搔抓常在行为前出现紧张/冲动,行为后短暂缓解,随后出现痛苦及可见组织损伤。
- 治疗分层:ERP/CBT 一线,辅助药物,以及部分高级干预。
- 行为辅助分层:高痛苦恐惧内容采用想象暴露;重复习惯样行为采用 HRT 辅助。
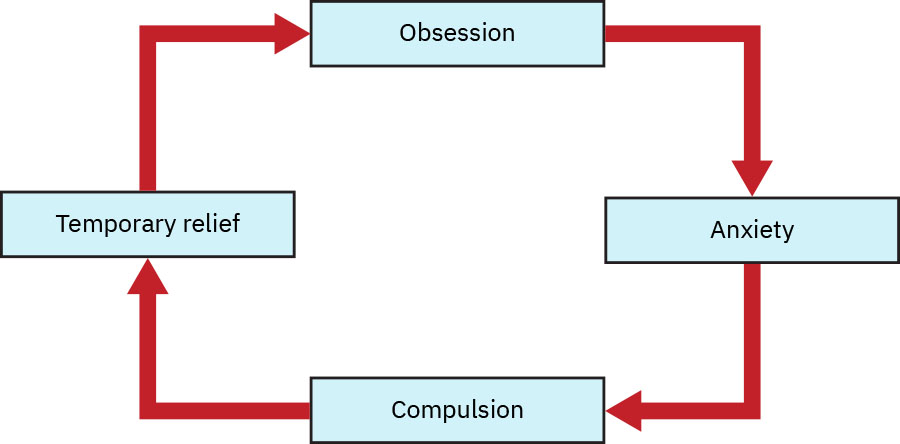 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.17.3.
护理评估
NCLEX 重点
评估应关注仪式行为耗时及其导致的功能受损,而不仅是症状是否存在。
- 评估强迫观念主题、强迫行为类型和每日时间负担。
- 评估触发模式、回避行为和痛苦严重度。
- 评估躯体聚焦重复行为中的皮肤/毛发/躯体损伤风险。
- 评估污染或检查类强迫行为是否造成直接伤害(如皮炎/皮肤破损、反复晚出门或与安全相关的功能紊乱)。
- 在 BDD 模式中,评估照镜/掩饰/寻求保证所耗时间,并评估与外貌过度关注相关的社会或职业退缩。
- 在囤积模式中,评估即时居家安全隐患(跌倒/火灾/呼吸风险)、ADL 阻碍及家庭/照护者负担。
- 对囤积严重度趋势,在可用时结合完整临床评估使用结构化工具(如 SI-R、HRS、CIR 和 HEAL)。
- 评估共病抑郁、焦虑和自杀风险。
- 评估年龄模式共病语境(儿童常与焦虑障碍共病;成人常与抑郁障碍共病)。
- 评估对 ERP 的准备度及家庭/支持者参与。
- 评估仪式行为是否带来快感还是仅暂时缓解焦虑;在 OCD 中,强迫行为通常是缓解痛苦而非获得快感。
- 在儿童/青少年中,评估不易察觉的仪式(如眨眼/呼吸仪式)、灾难化家庭伤害恐惧、场景特异症状差异以及隐匿症状。
- 在儿童中,当怀疑强迫模式时,评估洞察限制并收集家长/教师旁证观察。
- 评估创伤史(包括 ACEs),因为童年创伤与强迫症状负担相关。
- 对近期链球菌感染后 OCD 症状突然起病的儿童,升级进行可能感染后神经精神模式的医学评估。
护理干预
- 支持 ERP 原则并强化反应预防依从性。
- 当治疗起始阶段现实暴露过于压倒时,使用想象暴露,并在耐受提升后过渡到更广泛 ERP 目标。
- 教授痛苦耐受和焦虑调节策略。
- 提供非评判性教育,说明障碍机制与康复轨迹。
- 对 BDD 重点照护,使用治疗性沟通,在确认痛苦的同时不强化扭曲外貌信念。
- 监测针对 OCD 方案的用药效果与不良反应。
- 协调多学科支持以改善居家安全和功能恢复。
- 在囤积照护中,以协作且不羞辱的方式协调家庭纳入计划、清理支持和环境风险降低。
- 教育个案:OCD 治疗反应可能较慢;SSRI 获益可能需 8-12 周,且有时需在处方者监督下提高治疗剂量。
- 当 SSRI 反应不足时,支持安全协调增效方案(如加用抗精神病药,或在有指征时采用 TMS 等高级干预)。
- 强化物质风险咨询,因为部分个案会尝试用酒精或药物钝化强迫性痛苦。
- 强化应激管理与作息稳定习惯(规律睡眠、规律运动、均衡营养和可靠支持者参与)。
- 对习惯样强迫和 BFRBs,支持 HRT 要素:觉察训练、竞争反应练习、社会强化、动机增强和跨场景泛化。
仪式迁就陷阱
工作人员/家属对强迫行为的迁就可减少短期冲突,但会加重长期障碍严重度。
药理学
SSRIs 是 OCD 相关症状常见一线药物;所需剂量常高于重度抑郁方案,临床获益可能需约 8 至 12 周。氯米帕明在 SSRI 反应不足或耐受差时可作为非一线选项。短期苯二氮卓类可用于急性焦虑负担,但不能治疗 OCD 核心循环,且需防范依赖风险。若 SSRI 反应不足,部分个案可从抗精神病药增效中获益,包括伴抽动共病者。
对难治性成人 OCD,重复经颅磁刺激(rTMS)可作为辅助选项。护理教育应说明:治疗通常为门诊、无需麻醉,可能出现短暂头痛/头晕/下颌面部刺痛,且有罕见癫痫风险。脑深部刺激和伽马刀手术因侵入性/风险特征仅用于重度难治病例,不属一线照护。
临床判断应用
临床情景
一名个案每天花数小时洗涤、回避接触家中物品,并出现皮肤破损,同时表示“我知道这不理性,但我停不下来”。
- 识别线索:典型强迫观念-强迫行为循环,伴身体伤害和功能丧失。
- 分析线索:具备洞察,但焦虑强化维持了强迫行为。
- 优先假设:优先事项是安全与 ERP 导向干预。
- 提出方案:建立分级暴露计划、反应预防支持和皮肤照护管理。
- 采取行动:实施协调的治疗/用药计划并进行每日监测。
- 评估结果:追踪仪式时长、痛苦耐受和功能恢复。