肠易激综合征
关键要点
- IBS 是慢性功能性胃肠道(GI)疾病:存在症状,但无可解释症状的结构性胃肠道(GI)疾病。
- IBS 影响美国约 10% 至 15% 人群,是常见门诊胃肠道(GI)诊断。
- 核心表现为反复腹部不适/疼痛伴排便模式改变(便秘、腹泻或混合模式)。
- Rome IV 临床标准用于诊断;无单一确证性诊断检测。
- 管理需个体化,结合生活方式诱因控制、减压及基于症状模式的药物治疗。
病理生理学
IBS 被认为与肠道动力和肠脑信号调节失衡有关。肠收缩增加可驱动腹泻主导症状,而收缩减弱或低效可驱动便秘主导症状。
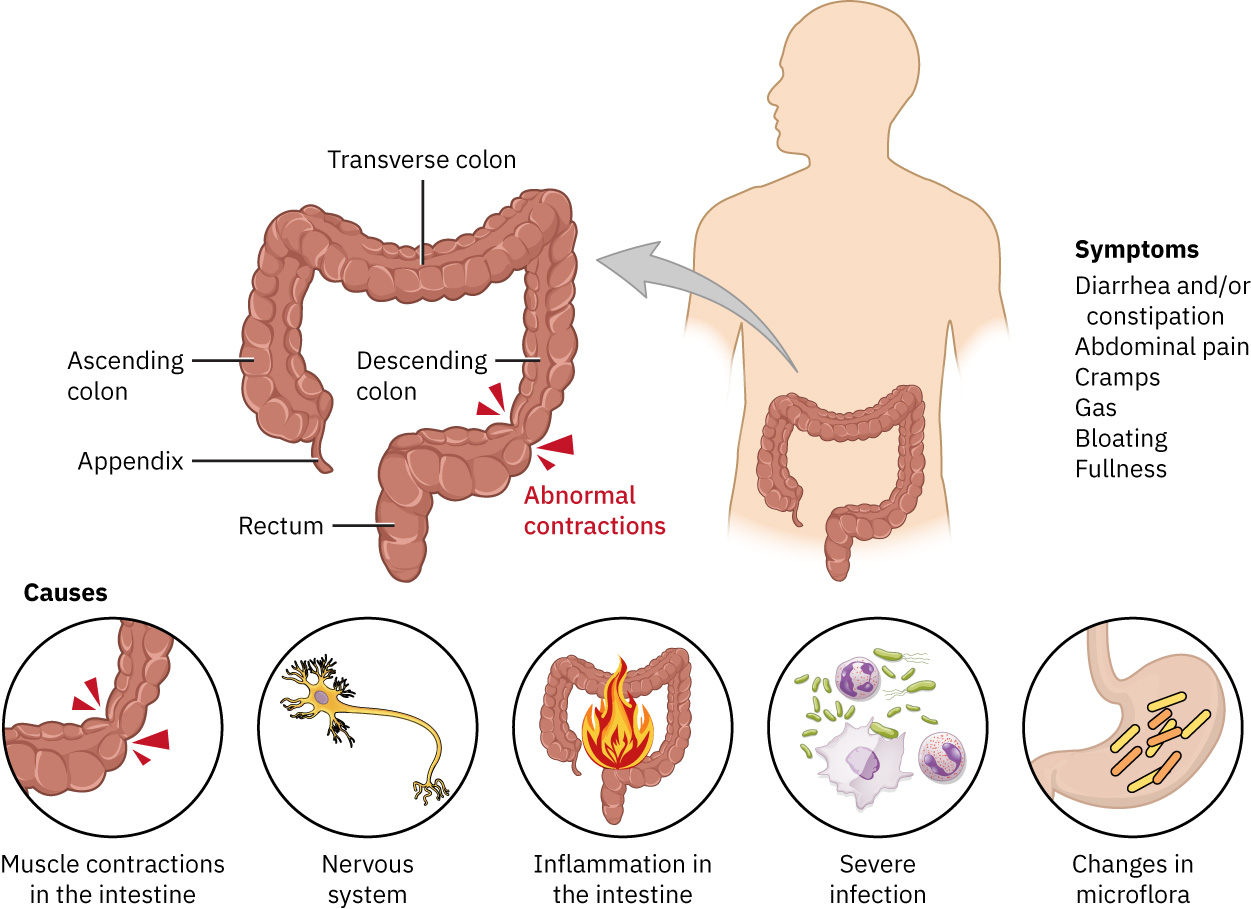 Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.5.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.19.5.
拟议贡献机制包括肠道菌群改变、免疫反应变化,以及早期生活应激、既往抗生素暴露、胃肠炎后变化和食物不耐受模式等环境应激因素。
分类
- 便秘型肠易激综合征(IBS-C):便秘主导型排便模式。
- 腹泻型肠易激综合征(IBS-D):腹泻主导型排便模式。
- 混合型肠易激综合征(IBS-M):便秘与腹泻混合/交替模式。
护理评估
NCLEX 重点
需区分功能性 IBS 模式与需评估其他胃肠道(GI)疾病的红旗发现。
- 评估腹痛模式、排便频率/性状、腹胀及与诱发食物的关联。
- 明确疼痛是否在排便习惯变化时加重并在排便后改善,这支持 IBS 症状模式。
- 应用临床症状标准(Rome IV):在 3 个月内至少每周 1 天反复腹痛,且与排便后改善、排便频率改变和/或粪便形态改变相关。
- 筛查心理社会贡献因素,如压力、焦虑和抑郁负担。
- 当存在腹泻或摄入不足时,监测水化与营养状态。
- 询问便中黏液史及排便量/频次趋势,以细化亚型模式和诱因复核。
- 对警示特征(如缺铁模式、便血、非意愿体重下降或强烈癌症/IBD 家族史)升级处理并开展进一步评估。
诊断:
- 无单一检测可确诊 IBS。
- 无警示发现时通常尽量减少检测;当存在可疑线索时可选择性使用 CBC/CMP 和粪便检测以排除其他病因。
- 在部分患者中可考虑结肠镜(如病史或风险谱提示可疑)。
- 当症状非典型或持续时,可用血清学检查排除感染或其他疾病。
护理干预
- 指导个体化生活方式调整:增加活动并减少诱发食物。
- 使用饮食和症状日记识别个体不耐受模式及粪便趋势。
- 强化减压策略(如呼吸训练和冥想)以降低发作强度。
- 协调消化专科与营养科转介,制定个体化长期方案。
- 在亚型特异照护中追踪粪便模式及治疗反应(IBS-C、IBS-D 与 IBS-M)。
- 对腹泻主导发作,按指征以口服或静脉补液预防脱水。
- 监测升级线索(如发热、嗜睡、心动过速或症状进展伴焦虑加重),并协调及时医师复评。
- 通过患者报告症状负担、液体平衡稳定性及症状改善后止痛药依赖下降来评估结局。
功能性诊断,真实症状
IBS 属功能性而非结构性疾病,但症状负担可显著且慢性。避免淡化症状;在筛查红旗线索的同时聚焦症状缓解和生活质量结局。
药理学
| 症状模式 | 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|---|
| IBS-C | [laxatives]与纤维支持 | 车前子、渗透性/刺激性泻药(按医嘱) | 根据排便反应调整;监测腹胀和痉挛。 |
| IBS-D | [antidiarrheals] +/- 益生菌 | 洛哌丁胺;选择性益生菌策略 | 常规止泻用药前先确认不存在感染性红旗。 |
| 重度全局症状 | [antidepressants] | 低剂量 TCA 或 SSRI | 可降低疼痛和肠道症状负担;监测不良反应和情绪状态。 |
| 部分 IBS-D 病例 | 5-羟色胺调节和肠道定向药物 | 阿洛司琼(IBS-D 女性)、利福昔明 | 仅限特定适应证;密切监测反应和不良反应。 |
临床判断应用
临床情景
一名 34 岁患者数月来反复痉挛性腹痛并交替出现便秘/腹泻,在高压力时期加重,无出血或体重下降。
- 识别线索(Recognize Cues):慢性反复疼痛、混合排便模式、与压力相关、无出血/体重下降警示。
- 分析线索(Analyze Cues):该模式更符合可能的 IBS-M,而非急性感染或明显炎症性疾病。
- 优先假设(Prioritize Hypotheses):优先通过识别诱因并保护水化/营养实现症状控制。
- 制定方案(Generate Solutions):启动饮食/排便日记,教授减压工具,并匹配亚型特异症状用药方案。
- 采取行动(Take Action):实施教育,监测排便/疼痛趋势,并协调胃肠道(GI)/营养师随访。
- 评估结局(Evaluate Outcomes):疼痛评分降低、排便规律改善、限制活动的发作减少。
相关概念
- 便秘 - 便秘主导症状的评估与分阶排便方案干预。
- 腹泻评估与管理 - 腹泻主导时的水化、感染和皮肤保护优先项。
- 止泻药 - 腹泻发作中的药物安全与禁忌谱。
- 泻药 - 便秘主导症状的药物支持选项。
- 炎症性肠病 - 出现警示特征时的重要炎症性鉴别诊断。
- 压力与焦虑 - 压力负荷评估与非药物应对策略。
自我检查
- 哪些症状特征支持 Rome IV 标准下 IBS 诊断?
- 哪些警示发现应促使开展 IBS 以外诊断的评估?
- IBS-C 与 IBS-D 模式的治疗有何不同?