贝尔麻痹
要点
- 贝尔麻痹是突发的周围性面神经(CN VII)功能障碍,可导致单侧面部无力或瘫痪。
- 起病通常较快,常在约 48 至 72 小时内进展。
- 多数病例为自限性,可在数周至数月内明显恢复,但可能遗留残余无力。
- 优先照护包括早期识别症状、排除结构性/血管性拟似病因与眼部保护措施。
- 早期激素治疗(约 72 小时内)、支持性照护与康复训练可提升恢复潜力。
病理生理
贝尔麻痹被认为与面神经炎症和水肿有关,常与单纯疱疹等病毒触发相关。神经水肿会损害面肌运动信号,也可影响味觉、泪液分泌与声音敏感性。
由于单侧面部无力可拟似中枢神经急症,诊断评估必须先排除卒中或脑肿瘤等替代病因。
分类
- 典型单侧贝尔麻痹:单侧面部无力/瘫痪,呈周围性 CN VII 模式。
- 双侧受累(罕见):双侧面部无力表现,需进行更广泛鉴别诊断。
- 恢复轨迹领域:自限性接近完全恢复与持续残余无力。
护理评估
NCLEX 重点
优先进行快速面神经评估、眼部保护风险评估与急症拟似病因排除。
- 评估面部无力起病时间与进展速度,包括口角/眼睑下垂及流涎。
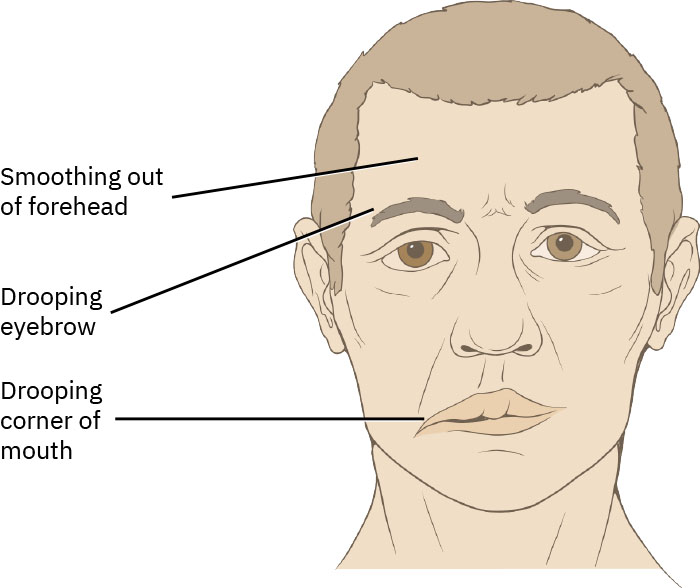 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
- 评估眼睑闭合能力及因眼干或流泪过多导致角膜暴露的风险。
- 筛查相关症状:味觉改变(舌前部)、听觉过敏、面部/下颌/耳后疼痛及言语构音改变。
- 评估风险背景,包括妊娠/子痫前期、肥胖、高血压、糖尿病、压力、睡眠不足、自身免疫模式及近期病毒感染。
- 在卒中鉴别筛查中,检查中枢危险信号(上肢漂移、瞳孔不对称、意识改变、更广泛局灶缺损);孤立周围性面部发现并伴耳痛/无法闭眼更支持贝尔麻痹模式。
- 支持用于判定严重度并排除替代病因的诊断流程(例如肌电图(EMG)、磁共振成像(MRI)/计算机断层扫描(CT)、目标化血液检查)。
护理干预
- 若发现不符合孤立周围性面神经麻痹,或存在中枢神经缺损,应立即升级处理。
- 在症状起病窗口内按医嘱支持尽早启动激素治疗。
- 实施角膜保护方案:人工泪液、眼罩遮盖及必要时夜间闭眼保护。
- 支持疼痛与舒适管理、面肌训练指导及康复转介。
- 强化预期恢复时间线、预警信号与对延迟或不完全恢复的随访依从。
眼损伤风险
受累眼无法闭合会增加角膜损伤风险,需立即实施保护干预。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 糖皮质激素 | 按流程处方 | 在症状出现后尽早启动获益最大,可减轻神经炎症。 |
| 抗病毒治疗 | 按流程处方 | 在部分病例中可根据疑似病毒触发和严重度背景加用。 |
| 非阿片类镇痛药 | 阿司匹林(aspirin)、对乙酰氨基酚(acetaminophen)、布洛芬(ibuprofen) | 在监测禁忌证和每日总剂量的同时支持疼痛控制与舒适。 |
临床判断应用
临床情景
一名患者在 24 小时内出现突发右侧面瘫,伴右眼无法闭合与味觉改变,但无肢体无力或失语。
- 识别线索:快速出现的单侧周围性面瘫模式,伴眼暴露风险。
- 分析线索:贝尔麻痹可能性高,但仍需排除中枢病因。
- 确定优先假设:即刻优先项为神经安全筛查与角膜保护。
- 提出解决方案:协调排除卒中/肿瘤的诊断流程并启动支持性治疗路径。
- 采取行动:实施眼部保护计划、支持用药医嘱并提供恢复教育。
- 评估结局:随访期间面部功能改善,且无眼部并发症。
相关概念
- 头颈评估与常见异常 - 面部对称与脑神经筛查框架。
- 卒中 - 突发面部不对称的关键鉴别诊断。
- 神经系统体格评估与危险信号筛查 - 结构化神经分诊与升级线索。
- 甲状腺疾病 - 可与疲劳及面部症状诉求并存的内分泌共病背景。
自我检查
- 哪些床旁发现支持周围性面神经麻痹而非广泛神经功能下降?
- 为什么眼部保护是贝尔麻痹中的即刻护理优先项?
- 哪些患者因素与症状模式应促使紧急扩展鉴别诊断?