肾上腺疾病
关键要点
- 原发性肾上腺功能不全(Addison 病)会导致皮质醇和醛固酮不足,并产生显著体液-电解质与灌注后果。
- Addison 危象是常由生理应激触发的致命急症,需快速进行血流动力学支持与激素替代。
- Addison 典型电解质模式为低钠并高钾,常伴低血压和心律失常风险。
- Cushing 病/综合征反映肾上腺糖皮质激素效应过高,常见表现为高血压、中心性体重增加、皮肤脆弱和易感染。
- 核心管理按功能失调方向而异:肾上腺功能不全需激素替代;高皮质醇状态需降皮质醇或病因控制治疗。
- Cushing 综合征最常见病因为长期大剂量糖皮质激素暴露;内源性肿瘤驱动的皮质醇过量也可发生。
- 肾上腺危象可迅速进展为休克,若不立即治疗死亡风险显著。
- 已发表急性照护资料显示,肾上腺危象死亡率仍高,进一步强调即时升级的必要性。
- 营养咨询需按疾病特异化:Addison 路径中的钠支持与 Cushing 路径中的低精制碳水计划可改善代谢稳定性。
病理生理学
肾上腺生理整合皮质与髓质输出。皮质分泌糖皮质激素(如皮质醇)、盐皮质激素(如醛固酮)和雄激素;髓质分泌介导急性“战或逃”反应的儿茶酚胺。在应激适应中,早期警觉期以儿茶酚胺为主,长期应激负担则驱动下丘脑-垂体-肾上腺轴信号及皮质醇介导的抵抗/衰竭效应。
Addison 病是肾上腺低功能,皮质醇和醛固酮生成不足。报道病因包括自身免疫性肾上腺破坏、感染过程(包括结核病、HIV、梅毒和组织胞浆菌病)、双侧肾上腺切除、遗传性疾病、肾上腺外伤、转移性恶性肿瘤、部分抑制皮质醇药物(如 ketoconazole、etomidate、phenytoin),以及长期大剂量糖皮质激素后突然停药。
醛固酮降低会减少钠和水潴留并促使钾潴留,导致低血容量、低血压、低钠血症和高钾血症风险。低皮质醇也会削弱应激适应和代谢稳定性。
Cushing 模式代表肾上腺激素过量。最常见 Cushing 综合征模式是外源性,即长期大剂量糖皮质激素或皮质类固醇治疗所致。内源性高皮质醇状态也可在肾上腺肿瘤或异位 ACTH 分泌肿瘤驱动下发生。过量糖皮质激素与盐皮质激素效应会导致体液潴留、血压升高、血糖失调、皮肤与肌肉分解代谢及感染风险。 Cushing 生理还包括糖异生增加和胰岛素抵抗负担增加,并伴蛋白合成受损及组织修复能力下降,从而恶化伤口愈合、骨完整性和免疫韧性。
分类
- 慢性肾上腺功能不全(Addison 病):持续肾上腺激素缺乏并伴多系统表现。
- 急性肾上腺危象(Addison 危象):应激时(如感染、手术、创伤)皮质醇/醛固酮需求超过可用供给所致的急性失代偿。
- 库欣病(Cushing 病):与肾上腺肿瘤驱动高分泌相关的内源性肾上腺激素过量。
- 垂体驱动库欣病亚型:在主要报告中,多数内源性 Cushing 路径由分泌 ACTH 的垂体腺瘤驱动。
- 库欣综合征(Cushing 综合征):由其他疾病治疗所用糖皮质激素药物暴露引起的高皮质醇状态。
护理评估
NCLEX 重点
对疑似肾上腺危象,优先识别血流动力学不稳定和电解质危险线索。
- 评估疲劳、无力、体重下降、嗜盐、低血压、眩晕和晕厥。
- 筛查胃肠道表现,包括腹痛、恶心、呕吐、腹泻和厌食。
- 评估内分泌与生殖线索,如低血糖、闭经或月经稀发、性欲下降和毛发变化。
- 评估进行性皮肤色素沉着,以及受影响女性患者腋毛或阴毛减少等慢性肾上腺功能不全线索。
- 评估皮肤与神经精神表现,包括色素沉着、易瘀青、情绪变化、嗜睡、易激惹和注意力困难。
- 在肾上腺功能不全模式中,检查常见色素沉着区域(如掌纹、唇部、指关节、后颈、乳晕和牙龈黏膜)并评估白癜风。
- 区分缓慢慢性进展与提示肾上腺危象的快速恶化。
- 疑似危象时,优先关注低血压、脱水、钠下降、钾升高和心律失常症状。
- 疑似危象时,也应优先关注低血糖进展和意识状态改变负担。
- 对 Cushing 模式,评估高血压、中心性体重增加、颈后脂肪垫、圆脸、肌无力/肌肉消耗,以及皮肤变薄伴瘀斑或纹裂。
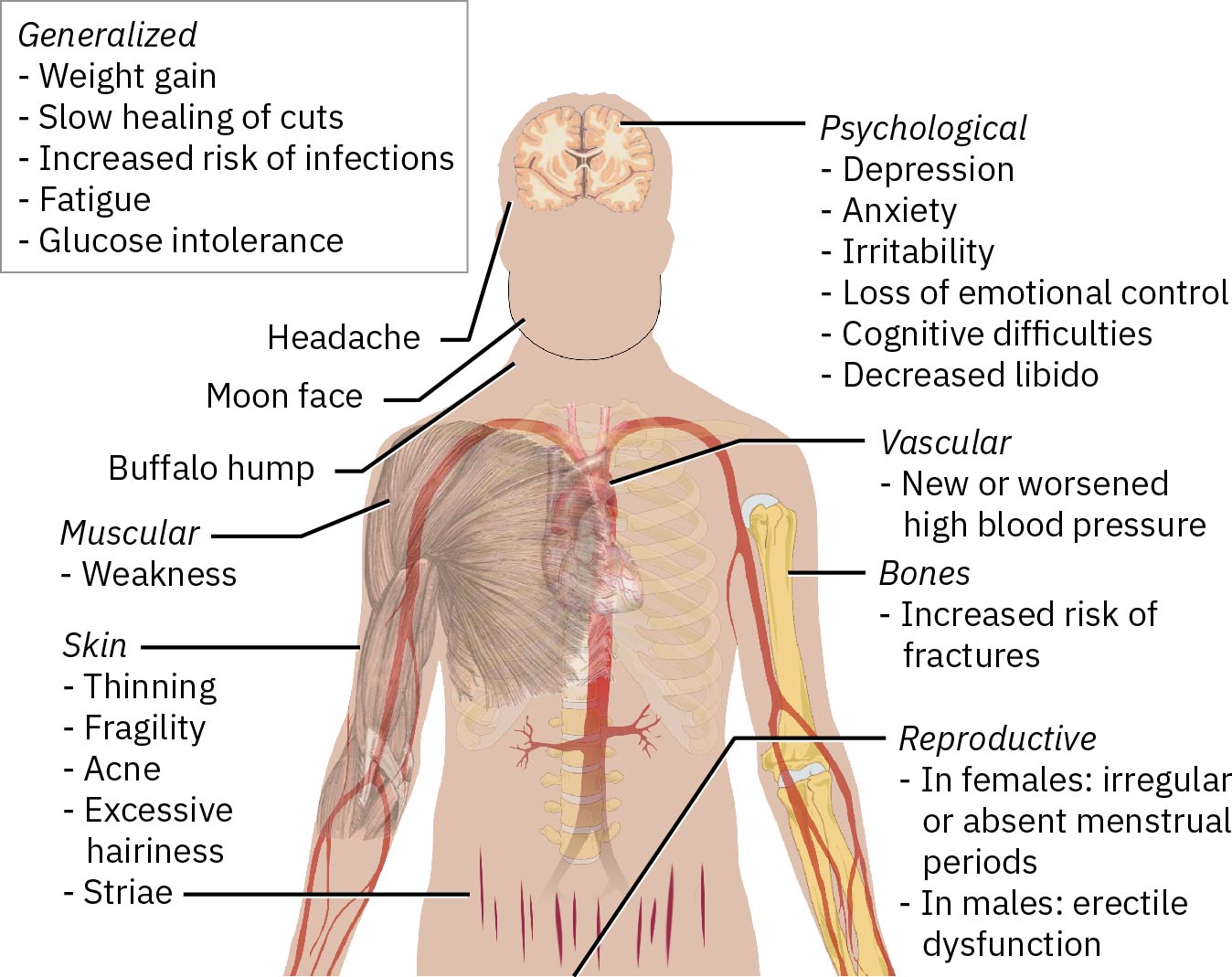 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
- 筛查情绪或认知变化、易感染、伤口愈合延迟、水肿、消化性溃疡症状和生殖变化(月经不规律、多毛、性欲下降、阳痿)。
护理干预
- 对疑似 Addison 危象立即升级并支持急救流程。
- 支持快速静脉输入等渗盐水,以纠正低血容量并稳定血压。
- 在危象路径中,支持快速给予葡萄糖加 hydrocortisone,并持续再评估灌注与意识状态。
- 按医嘱给予皮质类固醇替代(如 hydrocortisone)并监测反应。
- 当钾升高时,支持紧急高钾处理并持续心电监测。
- 密切追踪血糖与电解质轨迹;存在心律失常或严重容量-电解质不稳定时考虑遥测监护。
- 强化用药依从及“应激加量”教育,覆盖疾病、损伤及其他高应激时段。
- 教育急救警示标识(医疗警示手环/项链)使用及何时寻求紧急照护。
- 在有医嘱时,教授高应激疾病期间紧急 hydrocortisone 自我注射。
- 对 Cushing 状态,支持病因控制治疗规划(适应证时进行肿瘤导向手术或放疗)。
- 在有医嘱时,支持降皮质醇治疗或糖皮质激素减量策略,并监测血压和电解质反应。
- 在 Addison 路径中,按医嘱强化足钠膳食计划与含盐选择,降低低钠风险。
- 强化钠管理营养指导、体重管理教育、活动规划、感染预防习惯,以及长期体像与应对负担的心理支持。
- 在 Cushing 路径中,强化低精制碳水计划(专科指导方案常约 25-50 g/日),并避免高糖、高加工和精制脂肪食物模式。
- 在 Cushing 照护中,因无力、愈合差和疲劳增加安全风险,应主动实施压伤预防和跌倒预防。
- 在肾上腺功能不全路径中,若食欲差,支持少量多餐并协作营养计划。
- 当糖皮质激素治疗减量或停药时,监测是否转入肾上腺危象;突然停药可触发严重失代偿。
- 协调用于定位皮质醇过量来源的内分泌影像与激素检测流程的诊断准备和随访。
肾上腺危象
肾上腺功能不全中的低钠、高钾和低血压可快速进展为危及生命的不稳定状态,需立即升级处理。
实验室与诊断检查
- 在疑似肾上腺功能不全时,趋势监测血清皮质醇与醛固酮作为核心激素标志。
- 在疑似原发性肾上腺功能不全时,评估晨间皮质醇(如约 <3 mcg/dL)、ACTH 刺激反应及肾素活性趋势。
- 趋势监测血清钠与血清钾,因为低醛固酮与低钠、高钾相关。
- 将电解质异常与灌注状态、心律表现和症状进展相关联。
- 在肾上腺功能不全严重度评估中纳入血糖和钙趋势。
- 结合情境审查 TSH 模式,因为低皮质醇状态可出现继发升高。
- 在有适应证时,使用定向影像与选择性活检路径评估感染、肾上腺肿块、钙化或恶性肿瘤。
- 在高皮质醇状态中,监测与醛固酮过量效应相关的高钠和低钾模式。
- 在 Cushing 评估中,有医嘱时纳入地塞米松抑制试验与 24 小时尿游离皮质醇评估。
- 在 Cushing 化验模式中,结合临床表现审查血糖升高与低钾/低钙趋势。
- 在 Cushing 模式中,将皮质醇与 ACTH 趋势相关联,并审查磁共振成像(MRI)/计算机断层扫描(CT)对肾上腺、垂体或异位肿瘤来源的发现;垂体驱动 Cushing 病是主要内源性亚型。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 糖皮质激素替代治疗 | 氢化可的松(hydrocortisone)、泼尼松(prednisone)、地塞米松(dexamethasone) | 在肾上腺功能不全中替代缺乏的皮质醇;疾病/应激期可能需加量。 |
| 盐皮质激素替代治疗 | 氟氢可的松(fludrocortisone) | 在醛固酮不足时支持钠水平衡与钾调节。 |
| 皮质醇抑制治疗 | 氨鲁米特(aminoglutethimide)、酮康唑(ketoconazole)、米非司酮(mifepristone) | 用于高皮质醇状态;通过症状、血糖、血压和化验趋势监测反应。 |
| 盐皮质激素拮抗治疗 | 螺内酯(spironolactone) | 在醛固酮过量表现中支持血压和电解质控制。 |
| 心率/血压控制 | β 受体阻滞剂 | 按医嘱用于高功能表现中的心动过速或高血压辅助控制。 |
| 高钾导向治疗 | 按流程降钾药物方案 | Addison 危象中钾升高增加心律失常风险时使用。 |
| 并发症辅助控制 | 钾补充剂、利尿剂、降压药、双膦酸盐 | 在部分 Cushing 路径中用于管理电解质、容量-压力及骨丢失并发症。 |
临床判断应用
临床情景
一名已知 Addison 病患者在急性感染期间出现呕吐、乏力、低血压和眩晕加重。
- 识别线索: 感染触发 + 肾上腺功能不全病史 + 灌注下降。
- 分析线索: 高度怀疑 Addison 危象,可能存在钠钾紊乱。
- 确定优先假设: 即时风险是电解质转移导致的血流动力学崩溃与心律失常。
- 提出解决方案: 紧急升级、静脉盐水支持、皮质激素替代及心电-电解质监测。
- 采取行动: 执行急救流程并再评估血压、症状和化验趋势。
- 评估结局: 灌注改善,电解质异常向更安全范围回归。
相关概念
- 内分泌系统 - 肾上腺皮质与髓质生理情境。
- 皮质类固醇 - 糖皮质激素治疗与肾上腺轴抑制相关考量。
- 血清钠 - 醛固酮缺乏中的低钠趋势解读。
- 血清钾 - 高钾风险与心律失常监测。
- 钾平衡紊乱 - 危象照护中使用的高钾管理路径。
- 甲状腺药物 - 甲状腺激素替代前需筛查肾上腺功能不全以避免诱发危象。
自我检查
- 为什么 Addison 病中的醛固酮缺乏会同时导致低钠和高钾?
- 哪些评估线索应立即触发对 Addison 危象的怀疑?
- 为什么在肾上腺功能不全急性疾病期要强调应激剂量糖皮质激素?