Multimodal Pain Management at PCA Safety
Mahahalagang Punto
- Pinagsasama ng multimodal pain management ang medications at nonpharmacologic interventions para sa mas mabuting outcomes.
- Nangangailangan ang opioid therapy ng mahigpit na monitoring para sa sedation, respiratory depression, dependence, at overdose risk.
- Pinapalawak ng nonopioid at adjuvant therapies ang control habang binabawasan ang opioid burden.
- Epektibo ang PCA kapag sinusunod ang patient selection, pump programming, dual verification, at reassessment protocols.
Pisyopatolohiya
Ang pain ay biologically, psychologically, at socially mediated; madalas may natitirang burden kapag iisang modality lang ang treatment. Tina-target ng multimodal strategy ang maraming mechanisms nang sabay-sabay, kaya gumaganda ang relief habang nililimitahan ang toxicity mula sa dose escalation ng anumang isang class.
Pinapababa ng opioids ang pain signaling ngunit maaaring supilin ang respiratory drive at cognition. Tina-target ng NSAIDs at acetaminophen ang inflammatory at nociceptive pathways, habang sinusuportahan ng adjuvants ang neuropathic, spastic, o localized pain states.
Ang nonpharmacologic interventions (movement therapy, guided imagery, massage, environmental modulation, cognitive strategies) ay nagpapababa ng central amplification at nagpapabuti ng function, coping, at quality of life.
Kapag mahina ang pagkontrol sa postoperative pain, ang stress-hormone signaling (halimbawa cortisol excess), hyperglycemia tendency, inflammatory persistence, at reduced mobility ay maaaring magpabagal sa tissue healing at rehabilitation progress habang pinapataas ang complication risk.
Klasipikasyon
- Pharmacologic core: Opioid, nonopioid, at adjuvant analgesic layers.
- Nonpharmacologic core: Physical, psychological, emotional, at environmental interventions.
- Severity ladder context: Maaaring gumabay ang mild/moderate/severe pain categories sa stepwise medication escalation.
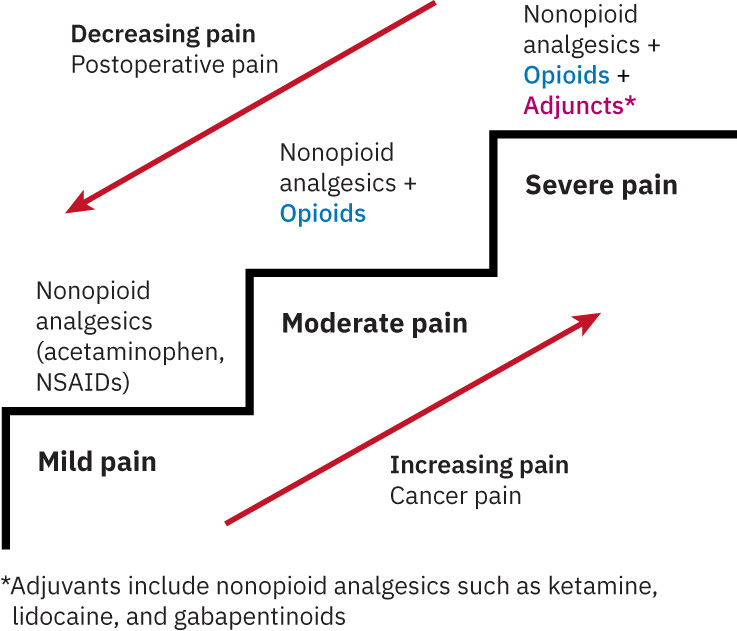 Illustration reference: OpenStax Medical-Surgical Nursing Ch.7.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.7.3.
- PCA structure: Loading dose, demand (bolus) dose, basal rate (kung ginagamit), lockout interval, at one-hour maximum limit.
- Safety domains: Candidate selection, monitoring, adverse-effect prevention, at documentation integrity.
- Standards-of-care domains: Admission/ED pain screening, age/condition-appropriate reassessment, functional-goal tracking, at opioid-risk discharge education.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Suriin ang treatment success ayon sa function at safety trends, hindi sa analgesic intensity lamang.
- Suriin ang pain mechanism at severity pattern upang piliin ang mixture ng medication classes.
- Sa hospital settings, tiyaking nai-screen ang pain sa admission (at sa ED entry kung applicable) at naire-reassess gamit ang tools na tugma sa age, cognition, at communication ability.
- Agarang mag-escalate para sa bagong severe pain o pain na hindi tumutugon sa kasalukuyang plano; ang biglaang severe pain o chest pain/pressure ay nangangailangan ng immediate emergency-level response ayon sa protocol.
- Ituring ang persistent severe breakthrough pain sa kabila ng active chronic-pain therapy bilang higher-acuity escalation cue na maaaring mangailangan ng advanced inpatient management.
- I-characterize ang breakthrough-pain trigger pattern (halimbawa activity, stress/illness flare, end-of-dose failure, o unprovoked episode) upang matukoy kung rescue-only treatment lang ba ay sapat o kailangan ng baseline regimen revision.
- Suriin ang opioid risk factors: sedation vulnerability, respiratory compromise risk, concurrent sedative use.
- Suriin ang nonopioid risk profile bago pumili (halimbawa older adult status, pregnancy, at liver/cardiovascular/kidney/GI comorbidity context).
- Suriin ang PCA candidacy: cognition, kakayahang sumunod sa directions, at contraindication profile.
- Suriin nang malinaw ang PCA contraindication profile (halimbawa opioid allergy, active infection concern, elevated intracranial pressure, severe renal dysfunction, o bleeding-risk context) ayon sa facility policy.
- Ituring ang confusion o oversedation bilang PCA exclusion cues dahil nangangailangan ang ligtas na PCA use ng alert at self-directed button activation.
- Suriin ang opioid misconceptions (halimbawa takot sa addiction sa short-term postsurgical use) na nagpapababa ng adherence sa analgesia plans.
- Sa postoperative pathways, patibayin na naiiba ang short-term opioid use para sa acute surgical pain sa substance use disorder, habang patuloy na ginagamit ang standard safety monitoring.
- Sa mga pasyenteng may known substance-use disorder history, asahan ang posibleng mas mataas na postoperative opioid requirements dahil sa tolerance at mag-escalate nang kolaboratibo para sa individualized dosing.
- Para sa adult primary-care opioid use, suriin ang alignment ng plano sa CDC prescribing domains: initiation need, opioid selection/dose, initial duration with follow-up, at risk-harm mitigation.
- Bago ang outpatient opioid prescribing o continuation, i-verify ang controlled-substance history sa PDMP; kapag nagpapatuloy ang chronic opioid therapy, ulitin ang PDMP review kahit bawat 3 months ayon sa policy/guideline alignment.
- Suriin ang response sa nonpharmacologic therapies at patient adherence barriers.
- Suriin kung ang napiling nonpharmacologic modalities ay ginagamit bilang complementary therapy (kasama ng medications) o alternative therapy (kapalit ng medications), at i-verify ang safety/goal fit sa bawat pathway.
- Suriin ang lahat ng kasalukuyang natural-product use (herbs, vitamins, supplements, oils) at posibleng interaction risk; ipaalala sa pasyente na maraming supplements ang hindi FDA-regulated para sa safety/effectiveness katulad ng prescription medications.
- Suriin ang eligibility para sa electrical modalities (halimbawa TENS) sa pamamagitan ng pag-screen ng implantable-device status at major contraindication contexts (halimbawa pregnancy-specific restrictions, active bleeding/hemorrhage, seizure disorder, cancer, o DVT risk).
- Suriin ang undertreatment risk sa nonverbal, cognitively impaired, culturally pain-suppressing, at language-barrier populations.
- Suriin ang paniniwala ng pasyente tungkol sa kahulugan ng pain, acceptable treatments, at traditional remedies upang maiwasan ang culturally driven underreporting o refusal.
- Suriin ang fear-amplification patterns (halimbawa algophobia, catastrophizing, o avoidance behavior) na maaaring magpataas ng perceived pain at magpababa ng function.
- Suriin ang trauma at PTSD context kapag ang pain ay kaugnay ng past injury o abuse, dahil maaaring panatilihin ng untreated trauma ang pain distress loops.
- Suriin ang maladaptive coping (halimbawa alcohol/substance self-medication, severe activity withdrawal) at protective habits (movement, sleep routine, stress regulation).
- Suriin ang learned pain behaviors (halimbawa prolonged inactivity dahil nagbibigay ng short-term relief) na maaaring magpalala ng long-term pain at function.
- Suriin kung priority ang pagpapanatili ng awareness/consciousness sa serious illness o end-of-life care, dahil maaaring maapektuhan nito ang pagtanggap sa sedating analgesics.
- Suriin ang practical access barriers (halimbawa interpreter availability, medication cost/coverage, at follow-up access) na maaaring magpababa ng pain-plan effectiveness.
Mga Interbensyon sa Pag-aalaga
- Ipatupad ang medication safety steps: right patient/medication/dose/route/time kasama ang post-dose surveillance.
- I-dokumento agad ang administered analgesics sa MAR/eMAR at i-update kaagad ang nonpharmacologic intervention records upang mabawasan ang duplicate-dose at handoff error risk.
- Para sa planned rehabilitation sessions, i-coordinate ang interdisciplinary premedication timing (karaniwang 30-60 minutes bago PT/OT) upang mapabuti ang participation at safety.
- Kumpletuhin ang pain reassessment bago at pagkatapos ng analgesic administration upang makumpirma ang indication at response.
- Kung may nausea/vomiting, makipag-coordinate sa prescriber upang gamitin ang pinakaepektibong route at iwasan ang oral dosing kapag hindi maaasahan ang oral absorption/tolerance.
- Bawasan ang distractions habang opioid preparation/administration at sundin ang independent double-check processes para sa high-alert handling ayon sa policy.
- Sundin ang controlled-substance waste policy na may kinakailangang witness documentation kapag may opioid waste.
- Ipares ang pharmacologic treatment sa kahit isang nonpharmacologic modality kapag feasible.
- Para sa acute soft-tissue injury, simulan ang maagang RICE pattern (rest, ice, compression, elevation) at muling suriin ang progression pagkatapos ng unang 24-48 hours habang lumilipat ang goals mula inflammation control tungo sa tissue healing at mobility restoration.
- Gamitin nang sinadya ang thermotherapy: karaniwang heat mga 5-20 minutes para sa stiffness/chronic discomfort at cold hanggang 20 minutes para sa acute inflammation; panatilihin ang barrier sa pagitan ng skin at heat/cold source at regular na inspeksyunin ang balat para sa injury.
- Iwasan ang stereotype-based assumptions (halimbawa “stoic culture means no pain”); pagsamahin ang self-report, behavior, at clinical findings para sa individualized plans.
- Pumili ng nonpharmacologic modalities na nakaayon sa patient preference at goals (halimbawa distraction, relaxation, positioning, cutaneous stimulation, o mind-body approaches), at i-dokumento ang effectiveness laban sa comfort goals.
- Sa inpatient settings, kumpirmahin ang provider-order requirements bago ilapat ang nonpharmacologic modalities tulad ng heat/cold, massage, acupuncture/acupressure, at TENS-based pathways.
- I-frame ang nonpharmacologic trials bilang iterative at individualized: kung ligtas ngunit hindi epektibo ang isang modality, magpalit ng method sa halip na itigil nang buo ang nonpharmacologic care.
- Ipares ang chronic-pain plans sa CBT/mindfulness-based coping strategies at graded-exposure/graded-activity approaches kapag may fear avoidance.
- Gumamit ng practical movement-based options (physical therapy, low-intensity exercise, o yoga-style movement/breathing) upang mapabuti ang mobility, stress regulation, at function.
- Mag-alok ng selected natural at mind-body adjuncts kung naaangkop (halimbawa aromatherapy, guided imagery, meditation, mindfulness, CBT, o yoga/tai-chi style movement), at i-dokumento ang patient-specific benefit versus burden.
- Gumamit ng supportive creative/animal-assisted distraction options kung available (halimbawa art, music, o pet-therapy pathways) upang mapabuti ang relaxation at mabawasan ang pain-signal salience.
- Para sa chronic pain na may inflammatory pattern (halimbawa fibromyalgia contexts), patibayin ang dietary coaching na binibigyang-diin ang vegetables, whole grains, at lean proteins habang binabawasan ang refined sugars at excess red meat kapag nakaayon sa nutrition goals.
- Magbigay ng medication teaching sa culturally sensitive at linguistically appropriate language, gamit ang visuals/demonstration kapag kailangan para sa health-literacy fit.
- Patibayin na patient right ang pain management at mas ligtas ang maagang treatment kaysa paghihintay ng severe escalation.
- Sa magkasabay na SUD at pain, i-frame ang planning sa dalawang parallel goals: sapat na paggamot ng pain habang tinutugunan ang SUD risk gamit ang structured safeguards.
- I-coach ang patients na ang pain avoidance at non-disclosure ay maaaring magpabagal sa diagnosis/treatment ng serious causes; patibayin ang early reporting at napapanahong reassessment.
- Bumuo ng pain plans kasama ang patient/family gamit ang realistic measurable goals na may function (halimbawa breathing, turning, ambulation), hindi score-only targets.
- Gumamit ng maliit at achievable function goals upang kontrahin ang hopelessness at patibayin ang treatment efficacy signals sa paglipas ng panahon.
- Itugma ang analgesic intensity at route sa reported severity gamit ang stepwise approach (nonopioid muna kung naaangkop, pagkatapos mag-escalate), pabor sa lowest effective dose na may least invasive route.
- Sa acute severe pain trajectories, ituro ang expected transition steps (halimbawa IV opioid patungo sa oral opioid patungo sa nonopioid habang bumubuti ang kondisyon) upang maasahan ng pasyente ang step-down changes.
- Sa postoperative discharge planning, i-transition ang analgesia mula IV papuntang oral route habang nagiging stable ang recovery; iwasan ang last-minute IV opioid dosing agad bago discharge dahil kailangan pa rin ang respiratory monitoring.
- Ilapat nang flexible ang WHO-ladder logic: maaaring kailanganin sa severe acute pain na magsimula sa mas mataas na potency rung na may later step-down, habang ang chronic pain ay madalas na ini-escalate nang paunti-unti mula sa lower rungs.
- Sa chronic non-cancer pain, iwasan ang routine opioid-first strategies kapag may epektibong alternatives; gumamit ng opioids lamang matapos ang risk-benefit review at monitoring plan.
- Para sa OUD-associated pain, i-maximize muna ang nonpharmacologic at nonopioid options (halimbawa exercise/physical therapy/CBT, NSAIDs, topical agents, at selected adjuvants tulad ng SNRIs/TCAs); kung clinically necessary ang opioids, huwag itong ipagkait lamang dahil may OUD history.
- Sa patients na younger than 18 years, iwasan ang opioid-first pain strategies kapag may epektibong alternatives; kung kailangan ang opioids, gamitin ang lowest effective dose na may intensified monitoring.
- Para sa PRN analgesics, i-verify ang doses na naibigay sa prior 24 hours at cumulative limits bago magbigay ng karagdagang dose.
- Para sa outpatient PRN ranges (halimbawa one-to-two tablets), i-coach ang “start low then reassess” upang maiwasan ang hindi kinakailangang oversedation o overdose.
- Kapag kailangan ang opioid therapy sa patients na may SUD risk, sabay na itakda ang shared goals/known risks, gumamit ng treatment agreement, magsimula sa mababa at mabagal na titration, at mag-iskedyul ng close follow-up reassessment.
- Para sa PCA, i-verify ang bolus/basal/lockout settings na may dual nurse sign-off ayon sa policy.
- Sa pediatrics, gamitin lang ang PCA kapag developmentally/cognitively able ang bata (karaniwang age >6 years na may sapat na pag-unawa) at patibayin ang patient-only button activation.
- Turuan ang patient/family na tanging ang pasyente lang ang dapat mag-activate ng PCA maliban kung may malinaw na ibang protocol.
- Paigtingin ang PCA monitoring para sa high-risk profiles (halimbawa sleep apnea, obesity, renal/hepatic impairment, o recent sedation/anesthesia exposure).
- Panatilihing agarang available ang naloxone kapag active ang opioid therapy at ituring ang oversedation bilang maagang babala ng nalalapit na respiratory depression.
- Paigtingin ang sedation/respiratory checks para sa opioid-naive patients, recent opioid dose increases, o concurrent benzodiazepine/sedative exposure.
- I-monitor ang common opioid/PCA adverse effects (halimbawa constipation, nausea/vomiting, pruritus, urinary retention) at gamutin nang maaga upang mapanatili ang adherence.
- Asahan nang maaga ang opioid adverse-effect management orders (halimbawa stool softener/laxative at antiemetic) upang mabawasan ang treatment interruption.
- Muling suriin ang analgesic effect ayon sa route at onset (karaniwang mga 15-30 minutes pagkatapos ng IV at sa loob ng mga 60 minutes pagkatapos ng oral dosing, ayon sa policy); kung nananatiling lampas sa acceptable level ang pain, i-escalate ang pharmacologic at nonpharmacologic options at i-notify ang provider.
- Kung paulit-ulit ang breakthrough episodes sa kabila ng rescue dosing, mag-escalate para sa plan revision (halimbawa baseline regimen adjustment kasama ang trigger-targeted nonpharmacologic support) sa halip na ulitin ang rescue-only cycles.
- Para sa neuraxial/implanted opioid delivery (halimbawa epidural o intrathecal pumps), mag-monitor nang mabuti para sa dosing/device complications at agad mag-escalate para sa withdrawal signs, neurologic change, o cardiorespiratory deterioration.
- Sa handoff, i-reconcile ang demand-versus-delivered counts at natitirang controlled-substance volume na may dual-nurse documentation.
- I-monitor ang bowel function at simulan ang prevention measures (fluids, early ambulation, stool softener/laxative plan) kapag may opioid-induced constipation risk.
- Para sa complex pain o opioid-risk cases, mag-escalate ng referral pathways (halimbawa pain specialist o opioid-treatment support) ayon sa policy.
- Para sa trauma-linked pain burden, i-coordinate ang trauma-informed mental-health referral pathways kasabay ng analgesic care.
- Proactively simulan ang opioid bowel-prevention strategies (hydration, fiber/diet kung naaangkop, stool-softener/laxative plan, mobility) maliban kung contraindicated.
- Gumamit ng environmental nonpharmacologic supports (light/noise/temperature optimization) kasama ng relaxation, breathing, CBT, at movement-based approaches.
- I-cluster ang care tasks kapag feasible upang mabawasan ang sleep interruption at mapanatili ang restorative rest sa panahon ng painful recovery.
- Gumamit ng distraction strategies (music, conversation, games, guided activities) sa paligid ng procedures at daily flares; madalas na malakas ang tugon ng pediatric patients sa age-appropriate distraction.
- I-screen ang contraindications bago therapeutic-touch options (halimbawa active rash/infection, selected cardiovascular risk states, pregnancy-specific precautions) at i-individualize ang pressure/intensity.
- Gamitin lamang ang massage/manipulation kapag katanggap-tanggap ang risk screen; iwasan o i-escalate ang review sa anticoagulated patients at sa contexts tulad ng fracture, clot risk, open wound/infection, o fragile bone status.
- Para sa acupuncture pathways, kumpirmahin ang trained-provider delivery at contraindication screen (halimbawa pacemaker context, anticoagulation risk, at pregnancy-related restrictions) bago referral.
- Ipaliwanag na nagkakaiba ang lakas ng ebidensya sa mga complementary modalities (halimbawa mas malakas para sa selected movement/behavioral approaches, mas limitado para sa magnet-therapy claims) at itugma ang expectations sa documented outcomes.
- Pagsamahin ang compatible nonpharmacologic methods kapag kapaki-pakinabang (halimbawa environmental adjustment plus movement plus relaxation) at muling suriin kung aling component mix ang nagbibigay ng pinakamahusay na patient-specific response.
- Para sa TENS use, ilagay ang electrodes malapit sa target nerve pathways ayon sa protocol at ihinto/mag-escalate kung lumalala ang sintomas o may lumitaw na contraindication concerns.
- Isaalang-alang ang biofeedback para sa chronic pain kung available, na binibigyang-diin ang repeated training sessions at self-regulation skill carryover sa pagitan ng visits.
- Gumamit ng professional interpreter pathways para sa non-English-speaking patients at iakma ang medication plans sa affordability/access constraints kapag natukoy ang barriers.
- Suportahan ang discharge safety teaching para sa opioid use, storage, at disposal, kasama ang home factors na maaaring magpalala ng pain o magpababa ng plan effectiveness.
- Isama ang secure medication storage teaching (itago nang hindi naaabot/nakalock mula sa children at visitors) sa first-dose counseling at discharge.
- Sa end-of-life comfort-focused care, inuuna ng dosing decisions ang symptom relief na nakaayon sa goals of care kaysa routine numeric withholding thresholds lamang.
- Sa culturally o spiritually sensitive end-of-life contexts, sabay na buuin ang plans na binabalanse ang symptom relief at awareness goals (halimbawa titration strategy kasama ang nonpharmacologic support).
- Ilapat ang rule of double effect sa end-of-life care: kapag ang intended action ay relief of suffering, ethically supported ang proportional opioid use kahit maaaring mangyari ang unintended sedation.
- Para sa chronic pain follow-up, hikayatin ang pain journal na sumusubaybay ng triggers, interventions, at function response upang gabayan ang plan revision kasama ang care team.
- Sa pediatric analgesia, panatilihing weight-based ang dosing at i-verify ang safe limits bago administration:
acetaminophen 10-15 mg/kg/dose q4-6h PRN, maximum4 doses/dayand80 mg/kg/day.ibuprofen 4-10 mg/kg/dose q6-8h PRN, maximum400 mg/doseand40 mg/kg/dayup to1200 mg/day.
- Iwasan ang aspirin sa mga batang younger than 12 years at sa children/teens na may varicella o flu-like illness dahil sa Reye syndrome risk.
- Para sa severe pediatric pain, paboran ang morphine o hydromorphone kaysa codeine/tramadol (at gamitin ang fentanyl na may mas mataas na pag-iingat) dahil sa variable metabolism at respiratory-risk concerns.
Panganib ng Opioid at PCA Harm
Karaniwang nauuna ang oversedation bago ang respiratory depression; kritikal ang maagang pagkilala at kahandaan sa naloxone.
Pharmacology
Gumamit ng opioid-sparing strategies kung posible, lalo na sa chronic pain at high-risk populations. I-monitor ang class-specific adverse effects: GI bleeding/kidney/cardiovascular risk sa NSAIDs (na may short-duration caution para sa agents tulad ng ketorolac), hepatic risk sa excess acetaminophen o concurrent heavy alcohol use, at CNS depression sa opioid o sedative combinations. Ihiwalay ang tolerance (reduced response na nangangailangan ng mas mataas na dose), physical dependence (withdrawal kapag abrupt stop), at addiction (compulsive use despite harm) habang patuloy na inilalapat ang mahigpit na safety monitoring. Para sa adjuvant options (halimbawa tricyclics, gabapentinoids, corticosteroids, muscle relaxants, topical anesthetics), isama ang agent-specific psychiatric/sedation/metabolic monitoring at taper plans kapag may discontinuation risk.
Aplikasyon ng Clinical Judgment
Clinical Scenario
Isang postsurgical patient na naka-PCA ang nag-uulat ng persistent breakthrough pain at tumataas na antok.
- Recognize Cues: Hindi sapat na control kasama ang sedation warning signs.
- Analyze Cues: Maaaring hindi balanse ang kasalukuyang PCA o adjunct plan sa efficacy versus safety.
- Prioritize Hypotheses: Agarang prayoridad ang respiratory safety habang pinananatili ang analgesia.
- Generate Solutions: Muling suriin ang PCA settings, i-review ang concurrent sedatives, at magdagdag ng nonopioid/nonpharmacologic support.
- Take Action: Mag-escalate sa provider, paigtingin ang monitoring, at ipatupad ang revised multimodal plan.
- Evaluate Outcomes: Mas ligtas na alertness profile na may pinahusay na pain-function balance.
Mga Kaugnay na Konsepto
- comprehensive pain assessment at documentation - Nagbibigay ng baseline at reassessment data na kailangan para sa ligtas na titration.
- pain pathway, gate control, at classification - Mechanism-based rationale para sa multimodal approach.
- physiologic, behavioral, at affective pain responses - Ini-interpret ang treatment response signals at distress cues.
- medication administration safety measures - Medication process safeguards at error prevention.
- pain sa older adults - Population context para sa nabagong risk-benefit balance.
Sariling Pagsusuri
- Aling findings ang nagmumungkahi ng opioid toxicity kaysa uncontrolled pain lamang?
- Anong tatlong programmed PCA elements ang dapat i-verify ng nurses sa bawat handoff?
- Bakit karaniwang mas mahusay ang multimodal therapy kaysa single-agent escalation?