Komprehensibong Pain Assessment at Documentation
Mahahalagang Punto
- Ang 0-10 pain rating ay kapaki-pakinabang na screening question ngunit hindi ito kumpletong pain assessment.
- Karaniwang tinatrato ang pain bilang routine vital-sign domain, kaya kailangan ang paulit-ulit na assessment sa care transitions at interventions.
- Nagsisimula ang epektibong pain care sa multidimensional baseline assessment, hindi sa score-only screening.
- Nakabalangkas ang subjective data collection gamit ang PQRSTU at patient-centered follow-up questions.
- Mahalaga ang objective data (vitals, behavior, exam findings) kapag limitado ang self-report.
- Ang documentation at timed reassessment ang tumutukoy kung natutugunan ng interventions ang comfort-function goals.
- Dapat manatiling aktibong kalahok ang pasyente sa pagpili ng realistiko na comfort-function goals at sa pagsusuri ng tugon.
Pisyopatolohiya
Ang pain ay subjective at iba-iba ang pagpapahayag ayon sa developmental stages, cognition, culture, at illness context. Dahil maaaring mahina, pinalabis, o nonverbal ang pagpapahayag, dapat isama ng nursing assessment ang ulat ng pasyente at mga nakikitang physiologic at behavioral cues.
Ang hindi sapat na assessment ay humahantong sa maling pag-uuri at hindi epektibong paggamot, samantalang ang masusing baseline data ay sumusuporta sa target na pagpili ng intervention at mas ligtas na escalation. Isinasara ng reassessment ang clinical loop sa pamamagitan ng pagpatunay sa tugon o treatment failure.
Klasipikasyon
- Subjective stream: PQRSTU, OLDCARTES, o COLDSPA na may descriptors, pain history, at comfort-function goal.
- Objective stream: Physical findings, vital trends, behavior/posture/facial cues.
- Scale selection stream: Numeric scale, Wong-Baker FACES, McCaffrey Initial Pain Assessment Tool, FLACC, COMFORT Behavioral Scale, PAINAD, Behavioral Pain Scale (BPS), o CPOT batay sa age at communication profile.
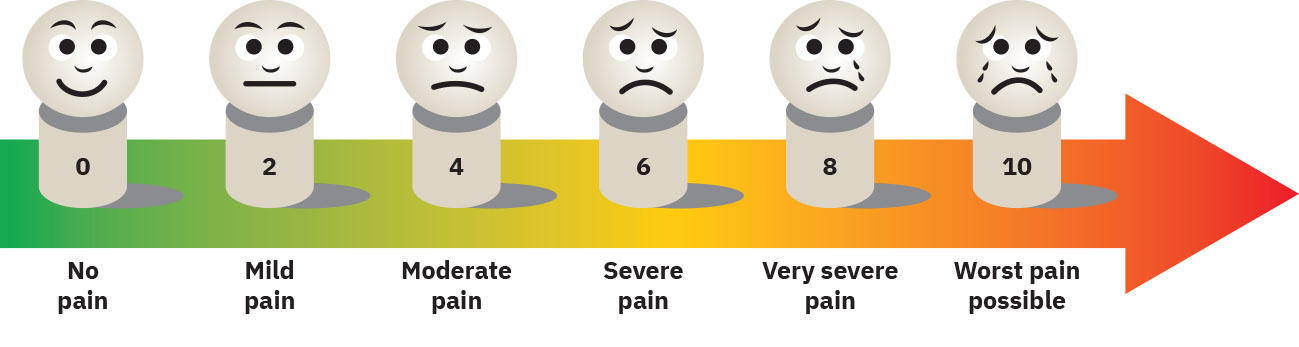 Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2. - Documentation stream: Baseline, intervention, follow-up, at outcome comparison sa goal.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Piliin ang assessment tool na nauunawaan ng pasyente; ang tool mismatch ay maaaring magdulot ng mapanlinlang na severity ratings.
 Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
- Gamitin ang PQRSTU para sa pare-parehong subjective baseline: provocation/palliation, quality, region, severity, timing/treatment, understanding.
- Sa postoperative pathways, simulan agad ang pain assessment pagdating sa PACU at iangkla ang maagang trends sa transfer-time baseline na ito.
- Magsagawa ng routine pain checks sa baseline care, bago at pagkatapos ng procedures, at tuwing nag-uulat ng pain ang pasyente.
- Gumamit ng alternatibong structured frameworks (OLDCARTES o COLDSPA) kapag mas angkop ang mga ito sa setting workflow habang pinapanatili ang katumbas na lalim ng data.
- Gumamit ng location mapping/body charts kung available at linawin kung localized, radiating, o referred ang pain.
- Tukuyin nang maaga ang duration pattern (acute, chronic/persistent, o breakthrough flare) dahil binabago nito ang urgency, inaasahang physiologic response, at treatment planning.
- Suriin ang developmental level nang hiwalay sa chronological age dahil maaaring hindi tumugma ang communication ability at pain expression sa edad lamang.
- Suriin ang psychosocial modifiers: mood symptoms, trauma/PTSD history, kalidad ng interpersonal support, at perceived social rejection.
- Suriin ang culture, socioeconomic constraints, at access barriers (halimbawa treatment cost, insurance, job-security concerns) na maaaring magpigil sa pag-uulat o magpaantala ng care.
- Tugunan ang culture sa pamamagitan ng individualized inquiry sa halip na assumptions; maaaring magdulot ng undertreatment ang stereotype-based pain expectations.
- Suriin ang sex-assigned-at-birth at gender context nang walang stereotyping, at idokumento ang barriers sa equitable treatment kapag naroroon.
- Piliin ang pain scale ayon sa edad, cognition, wika, at communication ability.
- Ituring ang self-report ng pasyente sa pain bilang valid subjective data; iwasan ang nurse-side downrating batay lamang sa hitsura.
- Kumpirmahin na nauunawaan ng pasyente ang napiling scale bago mag-score; kung hindi nauunawaan ang numeric scoring (halimbawa wika, literacy, cognition, sedation), lumipat sa visual o alternatibong structured tool.
- Para sa language barriers sa acute postoperative recovery, gumamit ng visual scales (halimbawa FACES) na may professional medical-interpreter support upang kumpirmahin ang kahulugan ng score at mabawasan ang misclassification risk.
- Para sa Wong-Baker FACES, gumamit ng age-appropriate explanation (karaniwan para sa age 3 pataas, at adults na mas gusto ang visual scales) at turuan ang pasyente na pumili ng mukhang tumutugma sa kanilang pain; huwag pumili ng face batay sa hitsura lamang.
- Isaalang-alang ang mas komprehensibong initial tool (halimbawa McCaffrey) kapag hindi sapat ang severity lamang at kailangan ang mas malawak na impact/cause/effect mapping.
- Gamitin ang FLACC (Face, Legs, Activity, Cry, Consolability) para sa infants/young children o iba pang pasyenteng hindi makapagbigay ng maaasahang verbal self-report.
- Sa neonatal assessment, gamitin ang NIPS para sa preterm at full-term infants; gamitin ang FLACC para sa infants mula humigit-kumulang 2 months pataas at para sa iba pang nonverbal children.
- Gamitin ang COMFORT Behavioral Scale sa mechanically ventilated pediatric patients kapag kailangang behavioral na suriin ang pain/sedation.
- Gamitin ang PAINAD (0-10) sa advanced dementia kapag hindi maaasahan ang self-report, at i-track ang breathing, vocalization, facial expression, body language, at consolability.
- Gamitin ang CPOT sa nonverbal/intubated critical-care adults kapag hindi posible ang self-report, at i-score ang facial expression, body movement, muscle tension, at ventilator compliance/vocalization pattern.
- Sa acute pain, idokumento ang vocalization profile (halimbawa crying, screaming, moaning, gasping, o grunting) kasama ang timing at intervention response.
- Sa infants at younger children, ituring ang crying at kaugnay na vocal cues bilang pangunahing pain-expression data kapag limitado ang verbal descriptors.
- Sa older children, ipares ang age-appropriate self-report tools (halimbawa Wong-Baker FACES) sa observed vocal cues gaya ng crying o yelling.
- Para sa toddlers at maraming preschoolers, gumamit ng dolls/body maps upang suportahan ang pain-location communication kapag limitado ang verbal precision.
- Para sa preschoolers na itinuturing ang pain bilang parusa, gumamit ng corrective reassurance at developmentally simple explanations upang mabawasan ang distress at mapabuti ang reporting accuracy.
- Para sa adolescents, isama ang private assessment time na malayo sa peers/caregivers kapag maaaring pigilan ng social pressure ang pain disclosure.
- Sa children na may disabilities, i-trend ang mood, activity, eye-contact/attention, at body-part-directed behavior changes bilang posibleng pain indicators.
- Sa infants, huwag ipalagay na pain agad ang lahat ng pag-iyak; muling suriin pagkatapos ng comfort measures (halimbawa swaddling, feeding, rocking) at i-escalate ang pain evaluation kapag nagpapatuloy ang pag-iyak.
- Para sa NIPS, gamitin ang score bands bilang rapid severity support (
0-1no pain,2mild,3-4moderate,5-7severe) habang isinasama pa rin ang buong clinical context. - Ituring ang atypical referred patterns (halimbawa jaw/arm/shoulder pain na may autonomic symptoms) bilang high-priority escalation cues.
- Suriin ang objective cues kabilang ang vital signs, guarding, grimacing, mobility limits, at exam abnormalities.
- Isama ang skin/muscle/joint review para sa swelling, laceration, discoloration, tenderness, temperature change, gait change, range-of-motion limits, at strength decline bilang location/aggravation clues.
- Sa mga pasyenteng may limitadong self-report, gamitin ang autonomic trend shifts (sympathetic stress kumpara sa parasympathetic settling) bilang isang indicator ng lumalalang pain o treatment response.
- Sa nonverbal o sedated na mga pasyente, isama ang respiratory distress cues (halimbawa nasal flaring, loud breathing, accessory-muscle use) kapag sinusuri ang pain-related physiologic stress.
- Sa older adults na may cognitive impairment, isama ang caregiver-reported pain observations at communication patterns bilang assessment data.
- I-structure ang behavioral review sa limang domains kung posible: facial expression, vocalization, movement, emotional response (kabilang ang flat affect), at pagbabago sa interaction pattern.
- Kilalanin na maaaring malawak ang pagkakaiba ng behavioral presentation (quiet/withdrawn kumpara sa angry/agitated) at maaaring hindi tumugma sa numeric self-report, lalo na sa chronic pain.
- Suriin ang functional impact (sleep, ADLs, activity, work, social engagement) at tukuyin ang comfort-function goal na nakaayon sa priorities ng pasyente (halimbawa return-to-work function o family-mealtime comfort sa serious illness).
- Linawin ang comfort-function goal bilang katanggap-tanggap na pain tolerance ng pasyente habang napapanatili ang daily function; nag-iiba ang goal thresholds bawat pasyente at dapat itong gumabay sa plan evaluation.
- Bago magbigay ng analgesic o musculoskeletal medications, beripikahin ang baseline allergy history at naunang adverse medication responses.
- Suriin ang expectation/interpretation patterns (halimbawa inaasahang matinding pain, placebo-responsive optimism, o catastrophic interpretation) dahil maaaring baguhin ng mga ito ang perceived severity at tugon.
- Suriin ang pain-experience history at learned pain behaviors (halimbawa family-modeled catastrophizing, avoidance, o delayed reporting) dahil maaaring magpatuloy ang mga pattern na ito at mabaluktot ang kasalukuyang assessment.
- Suriin ang avoidance behaviors (hindi paglahad ng pain, pag-withdraw sa aktibidad, delayed evaluation) na maaaring magtago ng progression o magpataas ng panganib.
- Magsagawa ng targeted exam ng masakit na bahagi para sa tenderness, swelling, discoloration, temperature change, guarding, at mobility limits; isama ang kaugnay na cues tulad ng diaphoresis, nausea, vomiting, o appetite loss.
- Sa surgical patients, isama ang checks para sa incision/surgical-site inflammation o swelling at tukuyin ang movement/position triggers na nagpapalala o nagpapagaan ng pain.
- Ikumpara ang posture/gait/ROM findings sa baseline ng pasyente at age-context expectations, dahil maaaring may abnormal physical findings na may o walang active pain.
- Iwasan ang single-cue conclusions; patunayan sa isa’t isa ang posture, facial expression, vitals, exam findings, at report history bago iugnay ang abnormalities sa pain.
- Gumamit ng open-ended questions at i-validate ang inconsistent responses sa follow-up probing (halimbawa, mataas na numeric score ngunit inilalarawang kasalukuyang tolerable ang pain sa pahinga).
- Suriin ang expectation framing (halimbawa “nothing will help” kumpara sa confidence sa plan) dahil maaaring palakasin o pahinain ng expectancy ang perceived pain burden.
- Mag-screen para sa catastrophizing, distress, at withdrawal behaviors na maaaring magpalala ng disability at adherence.
- Sa chronic debilitating pain na may depression o matinding hopelessness, kumpletuhin ang suicidality safety screening at mag-escalate ayon sa protocol.
- Isaalang-alang ang social context sa interpretasyon ng cues dahil maaaring itago ng pasyente ang facial o behavioral pain signs sa harap ng clinicians, coworkers, o partikular na family members.
- Sa children na umiiwas sa paghipo sa painful sites, iwasan ang puwersadong palpation; gumamit ng visual cues, patient/caregiver descriptors, at adjunct diagnostics habang pinaplano ang analgesia bago ang provocative assessment kung kailangan.
Mga Interbensyon sa Pag-aalaga
- Idokumento nang verbatim sa quotation marks ang patient-reported pain kung naaangkop, tukuyin kung sino ang nagbigay ng ulat (patient kumpara sa caregiver), at malinaw na tukuyin ang scale na ginamit at konteksto.
- Idokumento ang patient-defined comfort-function goal dahil ito ang baseline para sa evaluation at revision ng treatment plan.
- Idokumento ang objective findings na nagpapatunay o nagbibigay-konteksto sa ulat.
- Idokumento ang kaugnay na team communication/handoffs na nakaangkla sa pain findings at plan updates.
- Idokumento ang bawat pharmacologic at nonpharmacologic intervention kasama ang oras at rationale.
- Magsagawa at magdokumento ng napapanahong reassessment upang matukoy kung naabot ang comfort-function goal.
- Para sa analgesics, gamitin ang route-timed reassessment benchmarks ayon sa policy (karaniwang humigit-kumulang 15-30 minutes pagkatapos ng IV dosing at sa loob ng humigit-kumulang 60 minutes pagkatapos ng oral dosing), pagkatapos ay idokumento ang tugon at next-step plan.
- Kung lumampas ang kasalukuyang pain sa naidokumentong comfort-function goal, mag-intervene at kumpletuhin ang follow-up reassessment sa loob ng 1 hour, pagkatapos ay idokumento ang tugon at next-step plan.
Panganib sa Kaligtasan ng Documentation
Ang naantalang o hindi kumpletong pain documentation ay maaaring magdulot ng duplicate dosing, undertreatment, at hindi ligtas na handoffs.
Parmakolohiya
Dapat tumugma ang timing ng reassessment sa route at inaasahang onset (halimbawa IV kumpara sa oral). Dapat kasama sa medication-effect documentation ang efficacy at adverse-effect surveillance, hindi pain score lamang.
Paglalapat ng Klinikal na Paghuhusga
Klinikal na Sitwasyon
Ang isang pasyente ay nag-ulat ng 8/10 pain pagkatapos ng intervention ngunit mukhang mas kalmado at gumanda ang mobility.
- Recognize Cues: Patuloy na mataas na score na may bahagyang functional improvement.
- Analyze Cues: Nananatiling lampas sa goal ang pain burden sa kabila ng ilang tugon.
- Prioritize Hypotheses: Hindi sapat ang kasalukuyang regimen para sa target function.
- Generate Solutions: Muling suriin ang cause/type, i-optimize ang multimodal plan, at mag-escalate kung kailangan.
- Take Action: I-update ang care plan at malinaw na idokumento ang lahat ng data streams.
- Evaluate Outcomes: Trend patungo sa patient-defined comfort-function goal.
Mga Kaugnay na Konsepto
- pain pathway, gate control, at classification - Mechanistic at classification foundation para sa assessment logic.
- physiologic, behavioral, at affective pain responses - Suporta sa interpretasyon ng objective at affective cues.
- pamamahala ng pain - Ginagawang treatment strategy ang assessment results.
- nursing assessment at care plans - Pangkalahatang process alignment para sa reassessment-driven care.
- pagsusuri ng health literacy at plain-language education - Pinapabuti ang scale comprehension at shared goals.
Sariling Pagsusuri
- Bakit maaaring maging hindi ligtas ang numeric scale lamang sa komplikadong pain presentations?
- Anong documentation elements ang kinakailangan pagkatapos ng pain intervention?
- Paano pinapabuti ng comfort-function goal ang individualized pain management?