Intracranial Hypertension at Increased Intracranial Pressure
Mahahalagang Punto
- Ang intracranial pressure sa adult ay karaniwang humigit-kumulang 7-15 mm Hg, na may mas malawak na critical-care references na madalas binabanggit ang humigit-kumulang 1-20 mm Hg; ang sustained pressure na higit sa humigit-kumulang 20-25 mm Hg ay karaniwang nagti-trigger ng treatment escalation.
- Ang bungo ay fixed-volume compartment; ang pagtaas sa brain tissue, blood, CSF, o dagdag na pathologic mass ay maaaring magpataas ng intracranial pressure.
- Ang intracranial hypertension ay maaaring umusad sa symptomatic increased ICP na may neurologic deterioration.
- Kabilang sa high-risk progression ang cerebral edema, seizures, at brain herniation.
- Ang Cushing triad (widened pulse pressure, bradycardia, irregular respirations) ay late, high-acuity deterioration cue.
- Kabilang sa priority bedside actions ang mabilis na pagkilala, head-of-bed elevation (humigit-kumulang 30 degrees), neutral neck alignment, at agarang escalation.
Patopisyolohiya
Sumusunod ang intracranial pressure dynamics sa Monro-Kellie doctrine (fixed-volume principle): ang adult cranial vault ay karamihan brain tissue na may mas maliit na blood at cerebrospinal fluid (CSF) fractions. Nagaganap ang compensation sa pamamagitan ng paglipat ng CSF at blood volume, ngunit kapag nalampasan ang reserve, mabilis na tumataas ang pressure.
Ang intracranial hypertension ay tumutukoy sa mataas na pressure sa loob ng bungo, habang ang increased intracranial pressure ay naglalarawan ng pagtaas ng pressure na may panganib ng clinical deterioration. Kabilang sa karaniwang sanhi ang trauma, hemorrhage, tumors o mass lesions, impeksiyon, at edema.
Pag-uuri
- Intracranial hypertension: Mataas na intracranial pressure na maaaring sa simula ay may limitadong sintomas.
- Increased intracranial pressure (ICP): Pagtaas ng pressure na may clinical manifestations tulad ng sakit ng ulo, pagduduwal/pagsusuka, pagbabago sa paningin, altered mental status, at vital-sign changes.
Nursing Assessment
Pokus sa NCLEX
Tuloy-tuloy na i-trend ang neurologic status at deterioration cues; pinapataas ng delayed escalation ang herniation risk.
- Suriin ang sakit ng ulo, pagduduwal/pagsusuka, blurred vision, dizziness, tinnitus, confusion, at pagbaba ng level of consciousness.
- Ituring ang banayad na baseline-to-trend LOC change (halimbawa bagong pagkaantok o bahagyang confusion) bilang maagang high-priority cue.
- Suriin ang severe-progression cues: seizures, papilledema, bradycardia na may hypertension pattern, pupillary change, respiratory-pattern changes, at pag-usad tungo sa coma.
- Isama ang biglaang projectile-vomiting pattern, kahit walang naunang pagduduwal, bilang posibleng increased-ICP deterioration finding.
- Suriin ang pathologic motor posturing (decorticate, decerebrate, o flaccid) bilang high-risk neurologic deterioration signs.
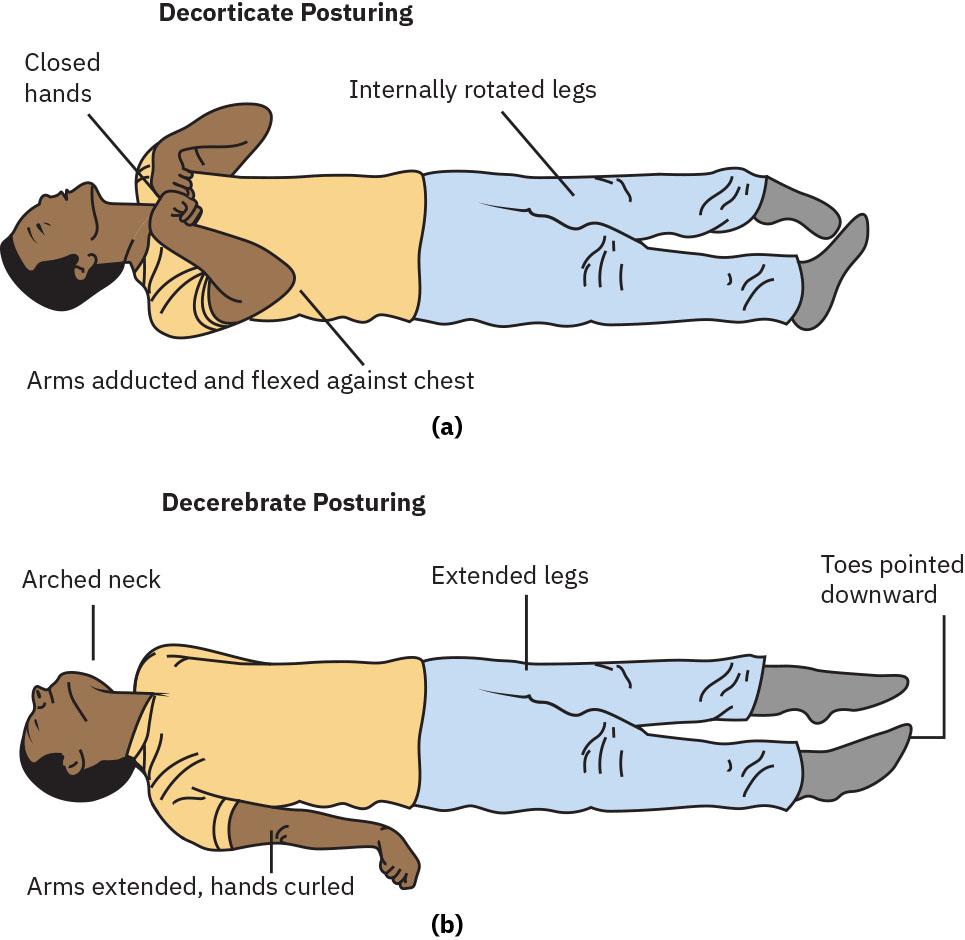 Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
- Suriin ang suspected brain-herniation cues (halimbawa unilateral/bilateral pupil dilation at pagkawala ng consciousness) at i-escalate nang emergency.
- Gamitin ang trend ng Glasgow Coma Scale bilang severity marker; ang scores na mas mababa sa 8 ay nagpapahiwatig ng high-risk deterioration na nangangailangan ng intensive monitoring/escalation.
- Repasuhin ang konteksto ng etiology: trauma, pagdurugo, impeksiyon, tumor/mass, o iba pang neurologic injury drivers.
- Gumamit ng diagnostics upang kumpirmahin ang severity at sanhi: CT/MRI, focused neurologic assessment, at direct ICP monitoring kapag indikado.
- Isama ang targeted vascular at CSF diagnostics kapag iniutos (halimbawa cerebral angiography at CSF analysis) upang linawin ang sanhi.
- Kilalanin ang direct intracranial pressure catheter measurement bilang gold-standard diagnostic at monitoring method sa critical pathways.
- Ihiwalay ang ICP-monitoring device roles: pinapahintulutan ng intraventricular catheters ang direct pressure measurement kasama ang CSF drainage, samantalang nagbibigay ang parenchymal monitors ng tissue-pressure trend data.
- Isama ang transcranial Doppler at ophthalmologic optic-nerve assessment kapag iniutos upang suportahan ang noninvasive trend interpretation.
Nursing Interventions
- Mag-escalate nang maaga para sa lumalalang neurologic exam, seizure activity, papilledema cues, o pinaghihinalaang herniation.
- Panatilihin ang head of bed sa humigit-kumulang 30 degrees (o iniutos na angle) at panatilihing neutral ang neck alignment upang suportahan ang venous drainage at ICP control.
- Bawasan ang Valsalva-provoking triggers (halimbawa straining, malakas na pag-ubo, o pag-iri) gamit ang bowel-regimen at airway support strategies ayon sa order.
- Ipatupad ang fever prevention at treatment measures dahil maaaring palalain ng hyperthermia ang ICP burden.
- Gumamit ng pharmacologic at nonpharmacologic pain-control measures dahil maaaring magpataas ng ICP ang pain at stress.
- Suportahan ang oxygenation at ventilator-management adjustments kapag iniutos upang mapanatili ang brain oxygen delivery at mabawasan ang secondary ICP worsening.
- I-track ang MAP at cerebral perfusion targets; maraming ICU pathways ang nagpapanatili ng MAP na humigit-kumulang 70-90 mm Hg upang suportahan ang sapat na cerebral perfusion pressure.
- Suportahan ang airway/oxygenation at tuloy-tuloy na neurologic reassessment sa high-risk deterioration states.
- Ibigay ang iniutos na ICP-directed therapy at i-monitor ang tugon gamit ang serial neuro checks, vital signs, fluid balance, at laboratory trends.
- Suportahan ang invasive ICP pathways kapag iniutos (halimbawa ventriculostomy na may external ventricular drainage para sa pressure monitoring at CSF diversion).
- Ilapat ang seizure precautions sa moderate-to-severe deterioration pathways dahil maaaring magpasimula ng seizure activity ang lumalalang ICP.
- Palakasin ang post-craniectomy protection precautions (halimbawa iniutos na helmet use habang kumikilos) sa decompressive-surgery recovery pathways.
- I-monitor ang treatment complications tulad ng electrolyte shifts, metabolic acidosis, dehydration, renal injury, o pulmonary edema.
Panganib ng Herniation
Ang progresibong pagtaas ng ICP ay maaaring mabilis na magdulot ng irreversible brain injury, respiratory failure, at kamatayan.
Pharmacology
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| Carbonic anhydrase inhibitors | Acetazolamide | Binabawasan ang CSF production at maaaring magpababa ng ICP; bantayan ang sodium/potassium at acid-base status; iwasan sa makabuluhang hepatic disease at major electrolyte imbalance. |
| Hyperosmolar therapy | Mannitol, hypertonic saline | Humihila ng tubig mula sa brain tissue upang mabawasan ang edema at ICP; bantayan ang serum osmolality, urine output, renal function, at volume-overload o pulmonary-edema cues. Iwasan ang mabilis na infusion na maaaring magpalala ng fluid shifts at rebound cerebral edema. |
| Adjunct neurologic stabilization regimens | Barbiturate/sedative/antiepileptic pathways | Ginagamit sa piling severe cases; tuloy-tuloy na bantayan ang respiratory status, hemodynamics, at neurologic response. |
Clinical Judgment Application
Clinical Scenario
Ang naka-confine na client na may acute neurologic injury ay nagkaroon ng lumalalang sakit ng ulo, bagong confusion, bradycardia, at unequal pupils.
- Recognize Cues: Mabilis na neurologic deterioration na may ICP-compromise pattern.
- Analyze Cues: Malamang na may increased intracranial pressure na may posibleng nalalapit na herniation.
- Prioritize Hypotheses: Pigilan ang irreversible brain injury sa pamamagitan ng agarang ICP-directed stabilization.
- Generate Solutions: Itaas ang head of bed, panatilihing neutral ang neck alignment, i-activate ang emergency escalation, at ihanda ang iniutos na hyperosmolar therapy.
- Take Action: Ipatupad ang mabilis na neuro-monitoring workflow at ibigay ang paggamot ayon sa protocol/provider orders.
- Evaluate Outcomes: Nananatiling matatag ang neurologic status at vital signs na may nabawasang deterioration cues.
Mga Kaugnay na Konsepto
- meningitis: prayoridad na pangangalaga at panganib ng ICP - Infectious neurologic pathway na may overlap sa ICP escalation.
- traumatic brain injury - Trauma-associated secondary swelling at pressure deterioration.
- stroke - Maaaring magpasimula ng elevated ICP ang hemorrhagic o large-ischemic injury.
- mga diuretic - Osmotic at CAI pathways na ginagamit sa piling ICP management plans.
- neurological diagnostic testing at mga pagsasaalang-alang sa nursing - Workflow sa kaligtasan ng ICP monitoring at imaging.
- mga anticonvulsant - Suporta sa seizure control sa high-risk intracranial emergencies.
- intracranial hypotension at decreased intracranial pressure - Intracranial state na mababa ang pressure na nangangailangan ng kabaligtarang positioning strategy.
Sariling Pagsusuri
- Aling bedside findings ang nagmumungkahi ng pag-usad mula intracranial hypertension tungo sa life-threatening increased ICP?
- Bakit standard early ICP-support interventions ang head-of-bed elevation at neutral neck positioning?
- Aling monitoring data ang prayoridad habang gumagamit ng mannitol o acetazolamide therapy?