Seleccion de dispositivos de acceso vascular y seguridad de linea central
Puntos clave
- La eleccion del dispositivo debe ajustarse a la duracion de la terapia, propiedades de la solucion, condicion venosa y estado del paciente.
- Los PIVC son opciones de corto plazo, mientras que el acceso midline y central apoyan terapias mas largas o de mayor riesgo.
- Los tipos de CVC (PICC, tunelizado, no tunelizado, puertos implantados) tienen indicaciones y perfiles de riesgo distintos.
- La planificacion de insercion debe incluir preocupaciones especificas del paciente sobre preservacion venosa (por ejemplo enfermedad renal terminal) y riesgo esperado de complicacion por sitio.
- Los protocolos de prevencion de infeccion en linea central y de verificacion son esenciales para reducir dano severo.
Fisiopatologia
El acceso vascular introduce un dispositivo extrano en la via del torrente sanguineo. El trauma mecanico, la irritacion quimica y la entrada microbiana pueden causar complicaciones locales y sistemicas. El riesgo aumenta cuando el tipo de dispositivo no coincide con la intensidad o la duracion de la terapia.
El acceso central mejora la administracion de vesicantes, soluciones de alta osmolaridad (incluidos liquidos hipertonicos y nutricion parenteral total) y terapias a largo plazo, pero conlleva mayor riesgo de infeccion del torrente sanguineo y trombosis si no se siguen los estandares de insercion y mantenimiento.
Clasificacion
- Cateter IV periferico (PIVC): Acceso periferico de corto plazo para muchos liquidos y medicamentos; comunmente lumen unico y con frecuencia de alrededor de 3/4 a 1 pulgada de longitud.
- Cateter midline: Opcion periferica mas larga (dias a semanas, a menudo 14 dias o mas), comunmente guiada por ultrasonido (a menudo calibre 16-18), con punta en vasculatura del brazo superior cerca de nivel axilar; no es una linea central.
- Cateter venoso central (CVC): Acceso central para infusatos de alto riesgo, monitorizacion hemodinamica y terapia prolongada.
- Formas comunes de CVC: PICC, cateter tunelizado, cateter no tunelizado y puerto implantado.
- Perfil de CVC tunelizado: Segmento externo con tunel subcutaneo y cuff (por ejemplo Hickman/Permacath), a menudo usado por meses a anos en terapias a largo plazo como quimioterapia, antibioticos prolongados o hemodialisis.
- Perfil de CVC no tunelizado: Acceso central temporal rapido para reanimacion/administracion de medicamentos de emergencia o monitorizacion urgente de PVC; mayor riesgo de infeccion/desplazamiento porque no hay trayecto tunelizado/cuff.
- Perfil de puerto implantado: Reservorio de acceso totalmente subcutaneo (tipicamente acceso con aguja Huber/no cortante cuando se necesita) adecuado para terapia intermitente a largo plazo como quimioterapia, antibioticos prolongados, extracciones frecuentes de sangre o radiacion; menor exposicion a infeccion externa cuando esta des-accedido, pero puede implicar molestia de acceso y cicatriz local.
- Patron comun de funcion de lumen para CVC multilumen: Los lumenes proximales o medios se usan con frecuencia para medicamentos/liquidos y nutricion parenteral, mientras que los lumenes distales mas grandes suelen priorizarse para administracion de sangre, toma de muestras sanguineas y monitorizacion de PVC segun politica.
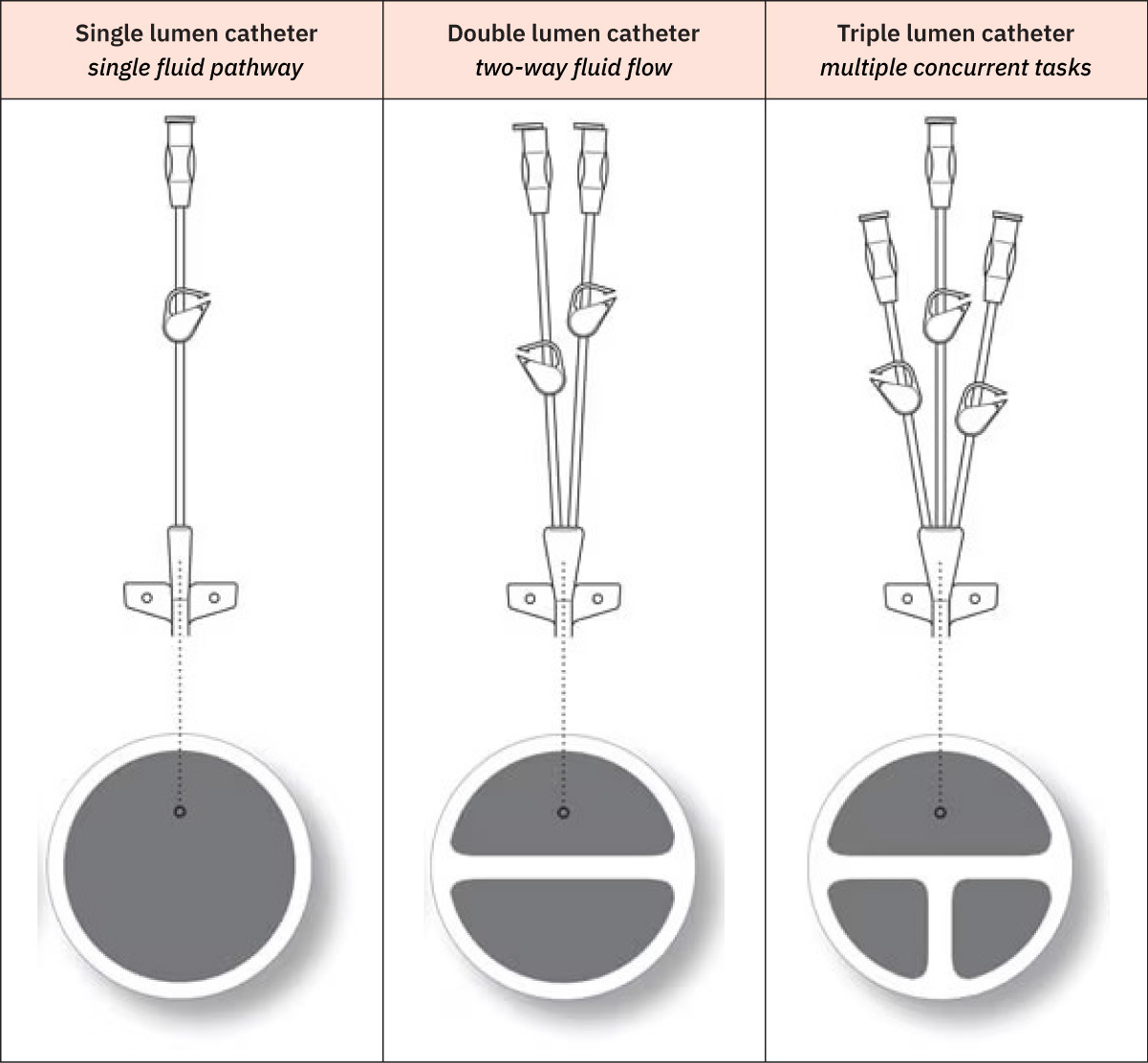 Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Valoracion de enfermeria
Enfoque NCLEX
Priorice ajustar los requisitos de terapia a la via de acceso viable mas segura y luego monitorizar de forma continua la integridad de la linea y los indicios de infeccion.
- Revise el plan terapeutico: duracion esperada, ritmo de infusion, potencial vesicante, osmolaridad y necesidad de multiples lumenes.
- Evalue calidad venosa, antecedente de accesos previos, impacto en movilidad y restricciones de extremidad.
- Para planificacion de midline, verifique que los infusatos previstos sean adecuados para administracion de profundidad periferica (por ejemplo evitar NPT y otras soluciones de alta lesion tisular segun politica).
- Identifique restricciones de extremidad antes de intentos de insercion (por ejemplo estado de alerta de extremidad, lado de mastectomia/lumpectomia, fistula AV, linfedema, DVT, fractura o contractura/cicatriz mayor).
- Evalue prioridades de preservacion venosa (por ejemplo planificacion de fistula de dialisis en enfermedad renal terminal) que pueden hacer menos apropiada la colocacion de PICC.
- Confirme idoneidad del sitio de insercion y verificacion de posicion de linea cuando se requiera (por ejemplo fluoroscopia durante insercion o radiografia de torax posprocedimiento cuando no se usa fluoroscopia).
- Reevale al menos una vez por turno en atencion aguda (y segun necesidad por estado/politica): sitio de insercion mas piel adyacente de cuello/torax/extremidad, integridad del aposito, funcion del cateter y signos tempranos de infiltracion, flebitis, trombosis o infeccion.
- Para lineas tunelizadas, incluya controles de dolor, edema, drenaje y eritema en area del trayecto.
- Para lineas tunelizadas externalizadas, refuerce precauciones de mantener sitio seco durante el bano y evalue integridad de fijacion tanto en salida como en areas relacionadas con el tunel.
- Haga tendencia de longitud externa del cateter frente a basal y monitorice circunferencia del brazo con PICC en cada turno; medir alrededor de 10 cm por encima de la fosa antecubital y notar un aumento de alrededor de 3 cm puede indicar edema con posible DVT.
- Confirme que todos los liquidos/medicamentos en infusion esten rotulados y verifique que las conexiones Luer-lock permanezcan seguras para reducir riesgo de contaminacion, fuga y entrada de aire.
Intervenciones de enfermeria
- Escale de PIV a acceso midline o central cuando el perfil terapeutico exceda limites de seguridad periferica.
- Reevale estrategia de acceso cuando la duracion de terapia IV se extienda mas alla de alrededor de seis dias, con consideracion de dispositivos de mediano o largo plazo.
- Para infusiones perifericas rapidas, evalue de forma preferente venas mayores del brazo superior (cefalica, basilica, braquial) sobre venas pequenas de mano cuando sea clinicamente apropiado.
- Use soporte de insercion guiada por ultrasonido para dispositivos perifericos y centrales cuando este disponible para mejorar exito al primer intento y reducir complicaciones.
- Asegure que la insercion de linea central sea realizada por personal con credenciales apropiadas; las enfermeras no insertoras apoyan preparacion esteril y asistencia procedimental.
- Use fijacion disenada (con sutura o sin sutura segun dispositivo/politica) para minimizar desplazamiento, lesion vascular y retrasos terapeuticos.
- Use flujos de insercion/mantenimiento asepticos y desinfeccion estandarizada de acceso a linea.
- Aplique protocolos especificos de linea para lavado, cambio de tubuladura y cambio de aposito.
- Reporte e intervenga de inmediato ante sospecha de CLABSI, trombosis asociada a cateter o extravasacion.
- Reconozca riesgos de insercion/mantenimiento especificos de linea central, incluidos neumotorax, retiro accidental de linea con riesgo de hemorragia y embolia aerea.
- Minimice episodios innecesarios de acceso/manipulacion de CVAD para reducir oportunidades de contaminacion.
- Descontamine hubs/conectores sin aguja con friccion vigorosa (tipicamente al menos 15 segundos y hasta alrededor de 60 segundos; frotar parte superior y laterales) o use tapas protectoras antisepticas aprobadas segun politica.
- Ante sospecha de oclusion del cateter, evalue retorno de sangre y resistencia a infusion; nunca lave contra resistencia, revise acodamientos e intente maniobras posicionales (elevacion de brazo, tos/respiracion profunda, cambio postural) antes de escalar.
- Para reducir riesgo de ruptura del cateter, use jeringa de 10 mL para lavado, evite objetos cortantes cerca de la tubuladura y pinze con gasa esteril cerca del sitio de insercion si se identifica ruptura mientras se espera reparacion/reemplazo.
- Lave segun politica despues de verificacion de punta tras insercion, antes/despues de infusiones y antes/despues de toma de muestras sanguineas; considere lavar todos los lumenes tras extracciones en dispositivos multilumen para reducir reflujo sanguineo.
- Para lineas inactivas, use cronogramas de lavado/sello de mantenimiento segun politica (comunmente alrededor de cada 7 dias para CVAD no usados; los puertos implantados suelen mantenerse alrededor de cada 4 semanas, con algunas politicas de 4 a 6 semanas).
- Use lavado pulsatil y objetivos de volumen apropiados para el lumen (a menudo alrededor del doble del volumen del lumen), e intente aspiracion de sangre antes del lavado para confirmar permeabilidad.
- Siga secuencia de pinzado especifica del conector (negativo vs positivo vs neutro en conectores sin aguja) para reducir riesgo de reflujo.
- Para acceso IVAD, desinfecte piel con clorhexidina y deje secar, use aguja no cortante y verifique si el puerto es inyectable a presion antes de usar contraste de CT; si el estado es desconocido, tratelo como no inyectable a presion.
- Antes del acceso IVAD, confirme documentacion de ubicacion de punta, verifique alergias a antisepticos/anestesicos/soluciones, evalue piel suprayacente y rotacion del dispositivo, y seleccione el menor calibre/longitud de aguja no cortante que soporte la terapia prescrita.
- Para puertos implantados con acceso activo, siga frecuencia de politica/fabricante para lavados y cambios de aguja (por ejemplo lavar al menos a diario cuando este indicado y reacceder/cambiar aguja alrededor de cada 7 dias).
- Use tecnica de campo esteril para cebar extension/conector antes de puncion, inserte aguja no cortante perpendicular a traves del septum hasta asentamiento, verifique retorno de sangre/lavado de baja resistencia y luego fije preservando visibilidad del sitio.
- Haga tendencia y documente longitud externa del cateter para detectar desplazamiento/migracion; no readvance una linea migrada externamente y, si ocurre desplazamiento completo, cubra el sitio, aplique presion directa y active soporte de respuesta rapida.
- Prevenga embolia aerea manteniendo hubs cerrados y clamps activados; si se sospecha, detenga entrada adicional de aire, llame a respuesta rapida, administre oxigeno de alto flujo y posicione lateral izquierdo con cabeza abajo segun politica.
- Si se sospecha colocacion incorrecta o neumotorax relacionado con insercion, detenga infusiones y escale de inmediato para imagen/intervencion del proveedor.
- Para proteccion especifica de PICC, evite venopuncion/canulacion periferica/medicion de PA en el brazo con PICC, mantenga aposito seco y evite coberturas elasticas ajustadas que aumentan riesgo de trombosis/flebitis.
- Para cuidado de PICC, refuerce precauciones de “mantener seco” durante el bano y realice lavados antes/despues del uso mas lavados de mantenimiento segun politica para preservar permeabilidad.
- Para cuidado de CVC tunelizado, lave antes/despues del uso y en cronograma de mantenimiento segun politica, y confirme planes de uso especificos por lumen cuando haya multiples lumenes.
- Incluya ensenanza de valoracion del sitio para clientes ambulatorios/de domicilio y cuidadores (frecuencia de inspeccion, signos de alarma y cuando notificar al proveedor).
- Reevale a diario si el CVAD sigue siendo necesario y escale retiro cuando ya no este indicado.
- Para CVC no tunelizados colocados de emergencia, anticipe planificacion de transicion/retiro temprana (a menudo dentro de alrededor de 48 horas segun contexto de politica/guia) una vez que haya acceso alternativo estable disponible.
- Durante terapia de infusion en curso, haga tendencia de estado cardiopulmonar, ingresos/egresos, peso diario y valores de laboratorio relevantes para detectar complicaciones tempranas.
- Antes del alta con IVAD/CVAD, confirme preparacion del paciente/cuidador para manejo del dispositivo y coordine seguimiento de atencion domiciliaria mas suministros (apositos, lavados y tubuladura) segun necesidad.
- Para eventos de acceso IVAD, incluya documentacion de calibre/longitud de aguja, numero de intentos de acceso, tipo/cantidad de lavado, hallazgos de permeabilidad y retorno de sangre, tolerancia, ensenanza y cualquier resultado/intervencion inesperada.
Riesgo por desajuste dispositivo-terapia
Usar un acceso inadecuado para vesicantes o infusiones prolongadas de alto riesgo aumenta riesgo de lesion tisular e infeccion.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [vesicants] | Vancomicina, dopamina, fenitoina | Prefiera acceso mayor o central cuando este indicado; monitorice de cerca indicios de lesion tisular. |
| [antibiotics] | Agentes IV de amplio espectro | La terapia prolongada puede requerir acceso durable y prevencion estricta de infeccion de linea. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente con venas fragiles necesita dos semanas de antibioticos IV y terapia vesicante intermitente.
- Reconocer indicios: Fallas perifericas repetidas con tratamiento prolongado planificado.
- Analizar indicios: Los intentos continuos con PIV aumentan trauma e interrupciones de terapia.
- Priorizar hipotesis: Se necesita mejora de dispositivo para reducir complicaciones y preservar confiabilidad del tratamiento.
- Generar soluciones: Colaborar para acceso midline o central segun perfil de medicamento y duracion.
- Actuar: Implementar paquete de cuidado de linea y monitorizar complicaciones tempranas.
- Evaluar resultados: Las infusiones avanzan de forma confiable con menos eventos relacionados con el acceso.
Conceptos relacionados
- acceso IV periferico - Principios iniciales de acceso periferico y seleccion de sitio.
- insercion IV y retiro IV - Flujo practico de insercion/retiro y controles de seguridad.
- complicaciones de la terapia IV periferica - Indicios de complicacion local/sistemica y escalamiento.
- infeccion del torrente sanguineo relacionada con cateter - Prioridades de prevencion y respuesta ante infeccion del torrente sanguineo.
- infiltracion y extravasacion - Reconocimiento de lesion tisular y via de intervencion inmediata.
Autoevaluacion
- Que factores deben activar escalamiento de acceso periferico a acceso central?
- Por que los midlines no son apropiados para ciertos infusatos de alto riesgo?
- Que controles diarios reducen de forma mas efectiva el riesgo de complicaciones de linea central?