前置胎盤
重點整理
- 前置胎盤是胎盤著床於子宮下段,接近或覆蓋子宮頸內口。
- 經典出血型態為鮮紅色陰道出血,可伴或不伴疼痛。
- 主要風險包括孕產婦出血、早產及緊急手術分娩需求。
- 懷疑或確診前置胎盤時應避免陰道指診,因可能誘發重度出血。
- 部分與完全覆蓋子宮頸內口通常需剖腹產分娩。
病理生理
在前置胎盤中,胎盤組織位於子宮下段而非常見子宮底位置。隨妊娠後期子宮下段擴張,胎盤邊緣可能受擾並造成反覆或突發出血。
妊娠期或分娩期出血風險可快速升高。當子宮頸內口部分或完全被覆蓋時,子宮頸擴張與產程會提高胎盤撕裂與災難性母胎失血風險。
分類
- 低位胎盤:胎盤邊緣接近子宮頸內口,但未完全覆蓋。
- 部分性前置胎盤:胎盤部分覆蓋子宮頸內口。
- 完全性前置胎盤:胎盤完全覆蓋子宮頸內口。
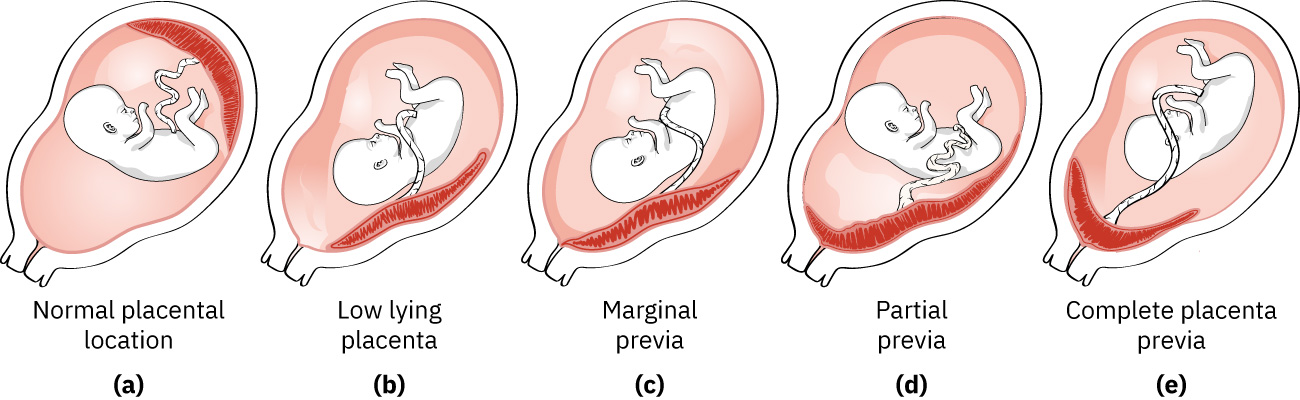 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.12.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.12.2.
護理評估
NCLEX 重點
妊娠後期若出現無痛性鮮紅出血,應立即啟動前置胎盤安全措施,直到排除診斷。
- 評估出血量、顏色、復發型態與伴隨症狀。
- 以趨勢性生命徵象監測評估孕產婦血流動力學與休克指標。
- 有活動性出血時持續監測胎兒狀態。
- 複核風險因子,包括既往前置胎盤、經產、多胞胎妊娠、既往子宮手術/剖腹產分娩、高齡孕產婦、人工生殖與吸菸。
- 以超音波確認胎盤位置,並避免子宮頸指診。
護理介入
- 啟動產前出血流程並優先穩定母胎狀態。
- 在確認胎盤位置安全前,嚴格執行「禁止陰道指診」措施。
- 若出血惡化,準備血品與手術應對。
- 依醫囑加強骨盆休息/活動限制措施。
- 當子宮頸內口部分或完全覆蓋時,提供剖腹產規劃的預期性衛教。
- 衛教任何復發性出血、疼痛、頭暈或胎動減少時應緊急返院。
檢查誘發出血風險
在未診斷前置胎盤時進行子宮頸指診,可能誘發嚴重胎盤出血與快速失代償。
藥理學
| 藥物類別 | 例子 | 關鍵護理注意事項 |
|---|---|---|
| blood-transfusion-verification-initiation-and-reaction-response(血品) | PRBC/血漿/血小板支持情境 | 活動性出血或血流動力學不穩時需及早準備。 |
| corticosteroids(antenatal-corticosteroids) | 早產分娩風險情境 | 當早產分娩風險升高時使用,以支持胎肺成熟。 |
臨床判斷應用
臨床情境
一名妊娠 32 週個案突發無痛性鮮紅陰道出血;超音波顯示胎盤邊緣跨越子宮頸內口。
- 辨識線索:產前鮮紅出血且確認子宮頸內口被覆蓋。
- 分析線索:發現符合前置胎盤且出血風險高。
- 優先假設:立即優先目標為母胎穩定化與出血預防。
- 提出方案:啟動持續監測、出血流程與剖腹產預備規劃。
- 採取行動:維持禁陰道檢查措施並協調多學科產科應對。
- 評值結果:出血獲得穩定,分娩計畫可與前置胎盤嚴重度安全匹配。
相關概念
- 妊娠特有疾病 - 前置胎盤是重要妊娠特異性出血疾病。
- 胎盤早期剝離 - 重要產前出血鑑別,疼痛/出血型態不同。
- 影響分娩與出生的產科疾病 - 胎盤位置異常會改變產時管理路徑。
- 剖腹產 - 在部分/完全前置胎盤路徑中屬確定性分娩方式。
自我檢核
- 哪種出血型態最符合前置胎盤特徵?
- 為什麼疑似前置胎盤時應避免陰道指診?
- 前置胎盤嚴重度如何改變分娩規劃決策?