產後期生理變化
重點整理
- 產後期(常稱第四孕期)約持續 6 週,包含快速的即刻變化與逐步的全身恢復。
- 關鍵趨勢包括子宮復舊、惡露轉變、利尿/多汗與血流動力學變化。
- 產後前 5 至 7 天通常可排出約 2 公升過量細胞外液;若產時靜脈輸液量較大,水腫可能持續更久。
- 產後早期尿量可很高(24 小時可達約 3,000 mL),但尿滯留/膀胱過度膨脹仍需即時介入以保護子宮復舊。
- 早期辨識異常生命徵象、出血、感染徵象與尿滯留,可預防重大併發症。
病理生理
分娩後,內分泌撤退與胎盤娩出會觸發快速的心血管、液體、生殖與代謝調整。產後即刻變化包括血管內回流增加、明顯利尿/多汗、子宮收縮止血與泌乳通路啟動。由於細胞外液回流至血管內並短暫提高前負荷,血壓與心輸出量在前約 48 小時常呈升高。
隨後數週進入恢復期,器官逐步回到孕前狀態。產後早期子宮每日復舊約 1 cm,前 24 至 48 小時預期在臍平附近,約第 10 天接近恥骨上方。隨胎盤附著面癒合進展,惡露由血性(rubra)轉為漿液性(serosa)再轉為白色(alba)。子宮頸擴張通常在約第 7 天收縮至小於 1 cm,但陰道分娩後子宮頸外口形態仍可能為橫裂狀。
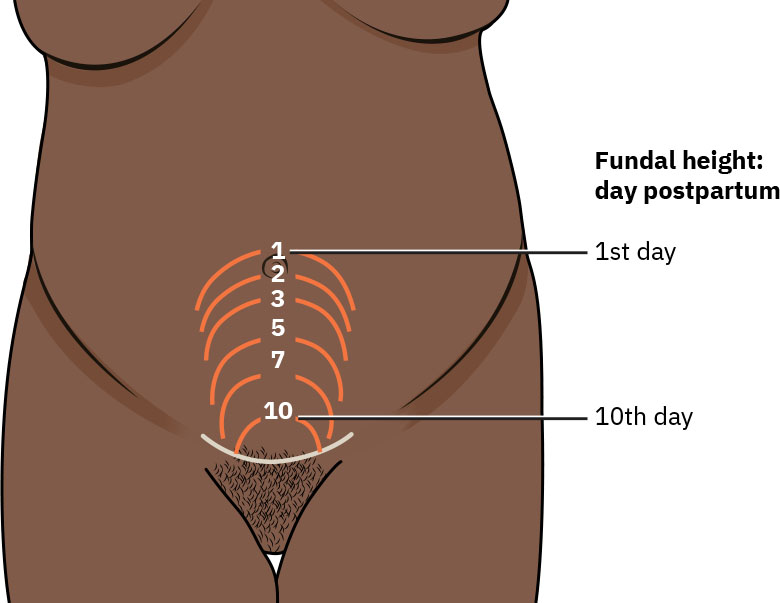 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
預期分娩失血量橫跨較寬生理範圍(在陰道分娩與剖腹產分娩情境下常約 150 至 1000 mL),且殘餘胎盤血容量也可能造成額外可測量產後失血。此基線重疊意味著需做趨勢導向評估,而非一次性目測估算。
分娩後陰道與會陰組織可能仍有腫脹,裂傷/會陰切開修補通常需約 2 至 3 週癒合。產後骨盆底張力常短暫下降,導致壓力性漏尿,但可透過目標化骨盆底運動改善。
泌乳生理也快速演變:初乳在出生時即存在,過渡乳常於產後第 2 至 3 天增加,成熟乳通常於約 2 週建立。
肌肉骨骼恢復包括分娩後短期疲勞/痠痛、妊娠相關骨盆鬆弛逐漸減輕,以及核心力量逐步恢復。妊娠荷爾蒙效應(含鬆弛素介導韌帶軟化)可遺留暫時骨盆不穩、腰椎前凸相關不適與重心改變,並在產後數月漸進改善。若產後 6 週腹直肌分離仍大於約 2 cm,宜評估並轉介物理治療。皮膚變化如妊娠線與廣泛色素沉著通常會淡化,而妊娠紋多會變淡但不會完全消失。
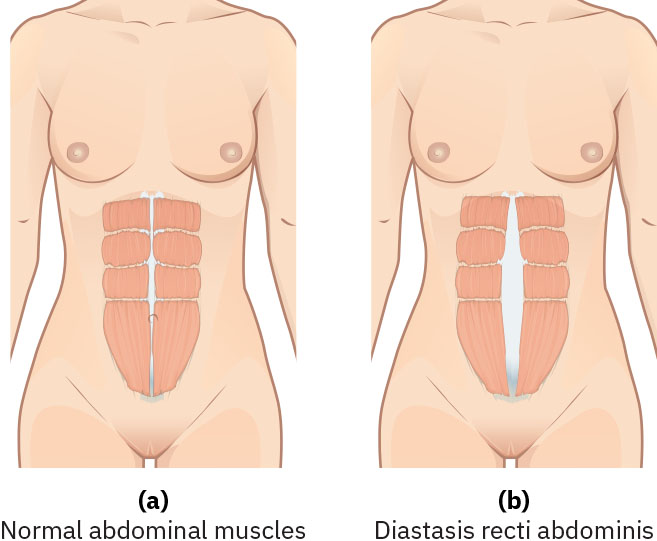 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
腸胃恢復可能包含短暫噁心、腸蠕動延遲(在剖腹產分娩後更明顯),以及與脫水、進食減少、止痛藥/麻醉藥及會陰不適相關的便祕。排氣是腸蠕動恢復的早期訊號,規律排便通常約在產後 2 至 3 天恢復。
營養恢復通常包含產後即刻體重下降(分娩產物造成約 10 至 15 lb 減重),之後逐步減少剩餘妊娠體重。哺乳者通常需要額外每日熱量(前 6 個月約 +330 kcal/日;孕前體重恢復後的 6 個月後約 +400 kcal/日)。
神經適應方面,神經軸麻醉後可能出現短暫下肢感覺症狀,但若坐起時加重的嚴重姿位性頭痛,需警覺硬膜穿刺後頭痛。若頭痛在體位改變後仍持續,尤其合併血壓升高或視覺/上腹部症狀,需緊急評估產後子癲前症;子癲症發作風險可持續至產後 6 週。
產後血液學型態亦會改變:壓力性白血球上升可達約 20,000 至 30,000 cells/microL,並可持續數天後在約 1 週內回到接近孕前;血小板最低點常出現在產後第 1 天後再回升;纖維蛋白原與紅血球沉降速率在早期恢復期可維持偏高。分娩失血後產後貧血常見;許多指引以產後 48 小時及之後血紅素低於 10 g/dL 作為評估與治療規劃的操作門檻。
分類
- 即刻生理變化(前 24 小時):血流動力學/液體轉移、早期復舊與急性出血監測。
- 早期產後變化(第 1 至 10 天):持續復舊、惡露演變、膀胱/腸道恢復與乳房變化。
- 延伸產後變化(至 6 週):持續子宮恢復、組織癒合與功能適應。
- 恢復延遲型態:子宮復舊不全(子宮未充分回到孕前大小),常與殘留組織或子宮感染風險相關。
- 抑制復舊因子:產程延長、多胎妊娠/分娩、胎盤殘留與持續膀胱過度膨脹。
護理評估
NCLEX 重點
常考重點為產後預期與異常發現的區分,以及出血風險線索的首要處置。
- 評估體溫、血壓、脈搏與氧合趨勢;持續異常型態應即時回報。
- 以情境判讀產後早期趨勢:前 24 小時可有短暫體溫上升(脫水/分娩勞動),但持續高於 38 C 的發燒提示感染;產後心搏過緩(約 50 至 70/min)可持續 6 至 10 天,而 HR 高於 100 應升級處置。
- 將產後血壓與基線比較:即刻恢復期約 130/80 mm Hg 可見於疼痛/焦慮情境;但 BP 高於 140/90 且伴頭痛/視覺症狀提示產後子癲前症,BP 低於 90/60 且伴頭暈/虛弱/心搏過速提示低血容量。
- 在高風險個案監測液體過負荷警訊(呼吸困難加劇、心搏過速、濕囉音、粉紅色泡沫痰或低氧血症)。
- 評估子宮底硬度、高度與中線位置;評估惡露量/顏色/氣味。
- 區分預期惡露時間軸(rubra 約第 1 至 4 天、serosa 約第 4 至 10 天、alba 約第 10 至 28 天)與異常持續或反向轉為鮮紅且增量出血。
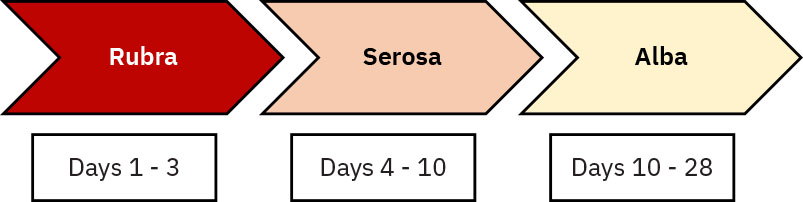 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.20.1.
- 篩檢膀胱脹滿、尿滯留與腸道恢復障礙因子。
- 膀胱過度膨脹線索包含恥骨上飽滿、頻繁少量排尿(例如少於 150 mL)、不適、子宮底意外偏高、子宮底側偏、鬆軟張力或惡露增加。
- 辨識產後即刻尿滯留誘因:陰道分娩後尿道周圍水腫、裂傷/會陰切開修補後會陰疼痛,以及硬膜外或脊髓麻醉後排尿感延遲。
- 評估腸功能回復(尤其剖腹產後)、便祕負擔,以及隨蠕動恢復進行飲食進階的準備度。
- 評估疼痛、乳房/泌乳適應,以及感染或復舊延遲徵象。
- 區分神經軸麻醉後預期不適與需警覺的神經徵象(持續嚴重頭痛、視覺改變、畏光、反射亢進或高血壓惡化)。
- 結合症狀(疲勞、頭暈、呼吸困難、心悸、感染線索、單側下肢 DVT 徵象)追蹤產後 CBC/凝血結果,並及時升級異常型態。
護理介入
- 在有指徵時進行子宮底支托/按摩,並重新評估出血反應。
- 促進頻繁排尿;若尿滯留持續,依流程導尿。
- 對體溫、血壓、脈搏或出血趨勢異常升級時,使用結構化交班(如 SBAR)。
- 衛教預期惡露進展與警示徵象(大量出血、異味、較大血塊)。
- 說明後陣痛通常在分娩後最初數小時最明顯,可持續約 2 至 3 天,經產婦及哺乳時常更明顯。
- 提供後陣痛舒適措施(如側躺並子宮底支托、溫熱敷/熱墊,以及適用時依醫囑 NSAID 路徑)。
- 依個別目標支持泌乳或抑乳衛教與舒適措施。
- 依指徵透過早期下床活動、補液、高纖攝取與醫囑軟便劑/瀉劑路徑支持腸道恢復。
產後出血風險
子宮底鬆軟或偏移且伴大量惡露時,需立即矯正並升級處置,以避免快速失代償。
藥理學
| 藥物類別 | 例子 | 關鍵護理注意事項 |
|---|---|---|
| uterotonics | Oxytocin 產後使用情境 | 維持子宮張力,並在早期恢復期降低出血風險。 |
| nsaids | 產後痙攣性疼痛情境 | 有助控制後陣痛,同時維持功能與哺餵參與。 |
臨床判斷應用
臨床情境
一名產後個案主訴大量出血;評估顯示子宮底質地堅實但向右偏移,且可觸及膀胱充盈。
- 辨識線索:惡露增多合併子宮偏移與尿滯留指標。
- 分析線索:膀胱膨脹可能正影響子宮有效位置與張力動態。
- 優先假設:首要任務是立即恢復子宮對中並防止出血惡化。
- 提出方案:協助排尿/依流程導尿,重評子宮底/惡露並監測生命徵象。
- 採取行動:執行膀胱排空並重複聚焦性產後評估。
- 評值結果:子宮底回到中線,出血降至預期產後範圍。
相關概念
- 第四產程護理 - 產後即刻監測由此開始。
- 第三產程併發症 - 產後早期趨勢可能反映第三產程問題未解。
- 產後出血 - 與子宮張力、胎盤因素及延遲處置相關的關鍵併發症。
- 乳房與母乳哺餵 - 早期泌乳支持新生兒營養與母體適應。
- 為人父母的心理社會適應 - 生理恢復與情緒過渡彼此交織。
自我檢核
- rubra、serosa 與 alba 各階段的預期惡露型態是什麼?
- 為什麼膀胱膨脹會加重產後出血風險?
- 產後評估中哪些生命徵象組合應觸發緊急升級處置?