胎心率與宮縮型態基礎術語
病理生理
胎心率(FHR)型態反映胎兒氧合、自主神經平衡,以及對子宮活動的反應。宮縮型態會影響子宮胎盤灌流,因此也會影響胎兒狀態。
交感神經張力傾向提高 FHR,副交感神經張力會降低 FHR,而與低氧/高碳酸血症相關的化學感受器活化可改變型態表現。
分類
- 基線:正常為 10 分鐘平均 110 到 160 bpm,以 5-bpm 增量回報,計算時排除週期性變化與顯著變異。心搏過速為超過 160 bpm 持續 10 分鐘;心搏過緩為低於 110 bpm 持續 10 分鐘。
- 變異性:輕微(5 bpm 或以下)、中等(6 到 25 bpm)、顯著(超過 25 bpm)或消失;變異性反映中樞神經-自律神經完整性與酸鹼適應。輕微變異可見於酸血症疑慮情境,但不能單獨診斷胎兒受損。
- 加速:突發上升(起始至峰值低於 30 秒),在 32 週及以上需高於基線至少 15 bpm 且持續至少 15 秒、少於 2 分鐘;32 週前標準為 10 bpm 持續 10 秒。加速通常屬安心訊號。
- 減速:早期(與宮縮呈漸進鏡像型態,常見胎頭受壓迷走反應且通常良性)、晚期(隨宮縮開始且在宮縮結束後恢復,最低點晚於宮縮峰值)、變異(突發下降,常見低於基線至少 15 bpm 且持續至少 15 秒,通常與臍帶受壓相關,且不一定與宮縮連動)、延長(單次下降至少 15 bpm,持續 2 到 10 分鐘)。
- 子宮活動:充分型態一般為 10 分鐘內宮縮 5 次或以下,且許多宮縮持續約 45 到 60 秒(接近第二產程時有時可至約 90 秒);子宮過頻收縮為連續至少兩個區間中 10 分鐘超過 5 次,或延長宮縮負荷約 2 分鐘或更久。
- 宮縮術語:頻率是起始到起始時間,持續時間是起始到結束秒數,強度是宮縮力道。
- 監測紙比例方向:較深垂直線通常代表 1 分鐘,較淺線代表 10 秒區間;FHR 水平刻度常以 10-bpm 階距呈現,子宮壓力刻度常以 5 到 10 mm Hg 階距呈現。
- 分級系統:第 I 類安心、第 II 類不確定、第 III 類異常且高風險;NICHD 三層級術語可支持更一致的判讀與團隊溝通。
第 I 類常見中等變異,且無令人擔憂的減速型態,也可包含加速。
第 II 類常包含需持續再評估的中間型發現,如輕微變異。
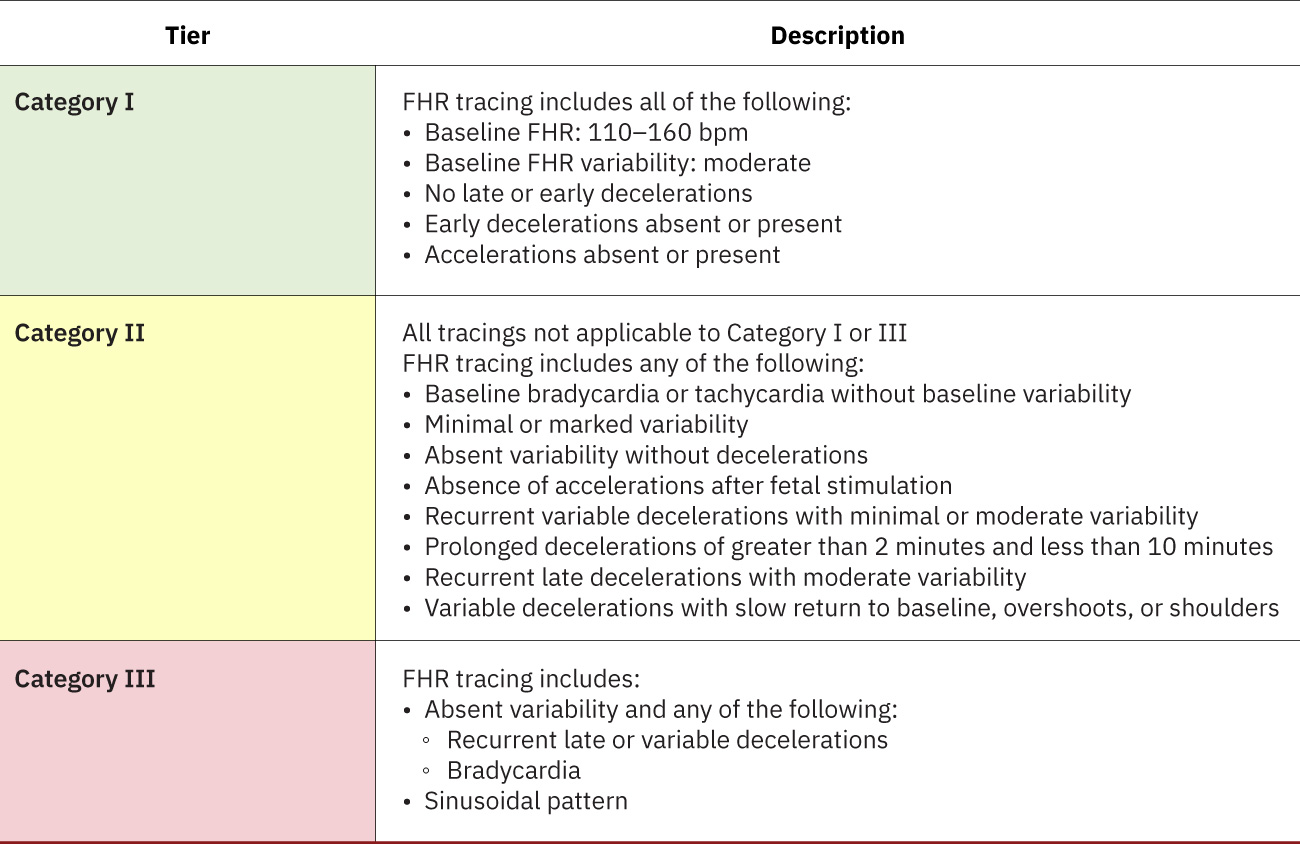 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 正弦波型態:平滑規律波形(約每分鐘 3 到 5 個週期),且缺乏真正變異,常與重度胎兒受損相關(例如貧血/失血情境)。
常見基線心率風險情境:
- 心搏過速貢獻因子(母體):發燒/感染、焦慮、脫水、尼古丁暴露、甲狀腺機能亢進狀態,以及特定藥物(例如 atropine 或 terbutaline 情境)。
- 心搏過速貢獻因子(胎兒):低氧/受損、感染、貧血、早產或心律不整。
- 心搏過緩貢獻因子(母體):低血壓、神經軸阻斷/麻醉效應、低血糖、低體溫、特定藥物(例如 硫酸鎂 或 beta-blocker 暴露)、重大產科急症(例如胎盤早期剝離或子宮破裂)、甲狀腺功能異常,或將母體脈搏誤判為胎心。
- 心搏過緩貢獻因子(胎兒):胎頭受壓情境、先天性心臟傳導阻滯、低氧,以及持續性臍帶受壓。
護理評估
- 辨識基線、變異性、加速與減速類型。
- 在判斷安心性時套用孕週感知的加速閾值(32 週前 10x10;32 週及/後 15x15)。
- 將正弦波監測形態與變異性分類分開辨識,因其代表高風險受損。
- 判定基線時確認完整 10 分鐘視窗,並避免納入加速/減速或顯著變異片段。
- 區分安心與警示型態(心搏過速、心搏過緩、延長/晚期/變異減速)。
- 對晚期減速,優先考慮子宮胎盤功能不足鑑別(子宮過頻收縮/催產素效應、神經軸低血壓、高血壓疾病、胎盤病理、母胎貧血情境)。
- 對延長減速,評估高風險病因(子宮過度活動、臍帶受壓、低血壓、胎盤早期剝離、癲癇發作、臨近分娩),並辨識更深/更久事件具較高低氧風險。
- 對輕微變異,檢視可逆/非低氧情境(例如胎兒睡眠週期、藥物效應包含鎂暴露、以及早產),同時維持序列性再評估。
- 將變異消失視為高風險直到證實非此情況;由中等惡化為輕微再到消失時,需快速升級並通知醫療提供者。
- 對顯著變異(超過 25 bpm),辨識其可能使基線判讀困難,並及時評估低氧相關壓力型態,尤其在第二產程期間。
- 在完整脈絡下判讀基線心搏過速:母體發燒是常見可逆因子,且單獨心搏過速若無減速警示,並不代表胎兒窘迫的直接證據。
- 在下病因與急迫性結論前,先區分持續性基線心搏過緩與延長減速事件。
- 懷疑心搏過緩時,確認訊號來源為胎兒或母體,以避免訊號誤辨導致處置延遲。
- 判讀子宮型態:頻率、持續時間、強度與靜息張力。
- 作為標準化判讀的一部分,辨識監測屬於第 I、II 或 III 類。
- 將型態變化與母體狀態及產程階段連動判讀。
護理介入
- 針對非安心變化,啟動即時型態導向再評估與升級。
- 將介入急迫度對齊分級軌跡:第 I 類常規照護、第 II 類加強監測/再評估、第 III 類立即升級。
- 對胎兒心搏過緩疑慮,立即啟動第一線序列:母體改變姿位、需要時 IV 補液,並以趨勢摘要緊急通知醫療提供者。
- 若心搏過緩合併子宮過頻收縮,且依醫囑/政策考慮 terbutaline,先評估母體脈搏;脈搏高於 120 bpm 時先暫緩。
- 記錄標準化判讀與反應計畫,包含監測方式與分級。
- 向團隊及病人/家屬清楚溝通發現。