子宫内膜异位症
关键要点
- 子宫内膜异位症指子宫外生长的内膜样组织,伴慢性炎症和瘢痕形成。
- 常见种植部位包括卵巢、输卵管、腹膜、膀胱及肠道相关盆腔表面。
- 症状表达差异大;部分患者即使病变明显也可症状轻微或无症状。
- 可自生殖早期起病,并可能持续至绝经期。
- 病因具有多因素特征且尚未完全明确,可能涉及逆行月经流、遗传因素及激素/免疫失调。
- 目前无确定治愈方法;治疗重点为疼痛控制、功能维持和以生育为中心的规划。
病理生理
子宫内膜异位症的特征是在子宫腔外出现异位内膜样组织。这些病灶的周期性活动会促成持续炎症信号、纤维化和盆腔结构瘢痕形成。
潜在机制包括逆行月经流、遗传易感性以及激素或免疫系统异常。单一机制无法完全解释所有临床表现。 在美国 AFAB 人群中,患病率常报告接近十分之一,且因症状可变并与其他盆腔痛疾病重叠,诊断常被延迟。
分类
- 盆腔腹膜模式:病灶位于腹膜表面及邻近盆腔器官。
- 卵巢受累模式:卵巢种植负担伴炎症性疼痛和生殖影响。
- 深部浸润模式:病灶延伸至肠道或膀胱界面等周围结构。
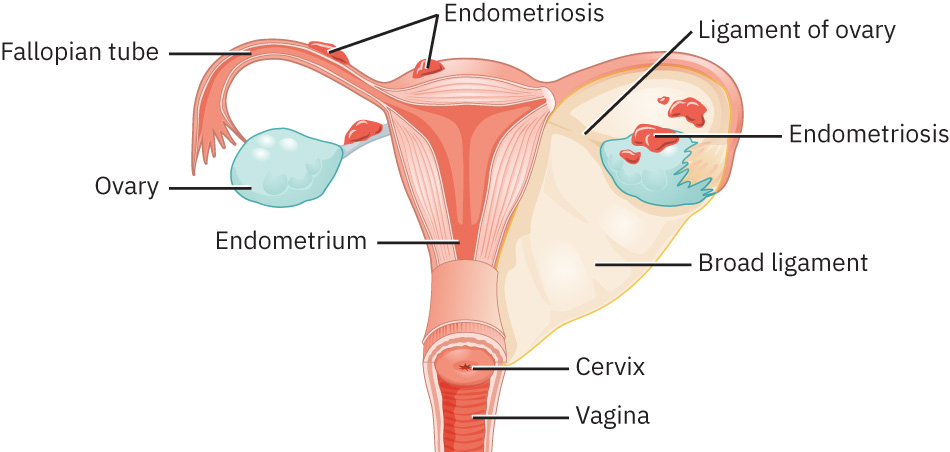 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.6.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.6.1.
护理评估
NCLEX 重点
优先识别慢性周期性盆腔痛模式,并评估其长期功能负担。
- 评估跨周期疼痛轨迹及对日常功能影响。
- 筛查高价值症状:慢性盆腔痛、痛经、月经过多、性交痛和不孕顾虑。
- 在症状模式评估中纳入经间期点滴出血及性生活中或之后疼痛。
- 若怀疑肠道或膀胱受累,评估胃肠/泌尿特征,如经期排便痛、腹胀/便秘/腹泻或排尿痛。
- 因常见生育影响,尽早评估生殖目标和顾虑。
- 记录既往评估与治疗反应,以指导升级规划。
- 强化诊断路径预期:超声/磁共振成像(MRI)可支持评估,但腹腔镜直视联合活检仍是确诊标准。
护理干预
- 提供疾病教育,重点说明其慢性炎症特性和个体化长期管理。
- 宣教多模式治疗目标:疼痛控制、生活质量改善和生育规划。
- 强化说明:即使尚未进行确诊性腹腔镜,也可基于临床怀疑与影像发现启动治疗。
- 支持症状追踪工具,以优化随访决策。
- 在有适应证时,强化对妇科与生育专科转诊/随访依从性。
- 针对慢性疼痛负担,持续提供情绪支持与应对资源链接。
- 说明随绝经期雌激素下降,内膜活动减少,症状可能改善。
- 对重度或难治性疾病,帮助患者准备手术选项(如腹腔镜病灶切除),以在适当时降低症状负担并支持生育目标。
- 当患者使用补充方法(如针灸或补充剂)时,强化与照护团队进行共同决策和安全性评估。
延迟诊断风险
反复盆腔痛及相关症状不应被淡化;识别延迟会增加生活质量与生育负担。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [nsaids] | 布洛芬(Ibuprofen)、萘普生(Naproxen) | 在确诊和长期规划推进期间,常作为一线疼痛控制选项。 |
| [hormonal-therapy] | 复合激素与孕激素基础治疗通路 | 在特定患者中用于抑制病灶周期性活动并减轻疼痛负担。 |
| [gonadotropin-releasing-hormone-gnrh-analogs] | 亮丙瑞林(Leuprolide)及相关药物 | 可用于持续症状;需监测不良反应并强化随访依从。 |
临床判断应用
临床情景
一名患者报告多年反复盆腔痛,经期前后加重,现已影响出勤与亲密关系。
- 识别线索:慢性周期性疼痛模式并伴功能受损加重。
- 分析线索:子宫内膜异位症等炎症性盆腔疾病是高优先级鉴别诊断。
- 优先假设:在明确病因同时减轻疼痛负担并保留生育选择。
- 制定方案:协调针对性影像/检查并启动症状导向管理计划。
- 采取行动:实施结构化随访、用药教育和社会心理支持。
- 评价结局:症状控制改善,患者参与长期照护规划。
相关概念
- 痛经 - 子宫内膜异位症是继发性痛经的常见病因。
- 功能性生殖障碍 - 在生殖照护中,子宫内膜异位症是核心炎症性功能障碍。
- 不孕原因 - 子宫内膜异位症可通过炎症和粘连路径损害生育力。
- 慢性盆腔痛 - 持续盆腔痛常与子宫内膜异位症表现重叠。
自我检查
- 哪些病理生理特征可区分子宫内膜异位症与单纯原发性经期疼痛?
- 为什么子宫内膜异位症可长期处于漏诊状态?
- 哪些护理评估最能捕捉慢性子宫内膜异位症的功能负担?