良性前列腺增生
要点
- BPH 是最常见前列腺疾病,影响 51–60 岁男性 >50%,60 岁以上男性约 70%;属于与年龄相关的良性前列腺增大。
- 机制:增大的前列腺压迫尿道,导致下尿路症状(LUTS):排尿迟疑、尿流变弱、尿频、夜尿与排空不全。
- 诊断:症状评分结合 PSA、DRE 与选定泌尿科检查(尿动力流率测试、排尿膀胱尿道造影、膀胱镜)。
- 药物治疗:α₁ 肾上腺素能拮抗剂(tamsulosin、terazosin)松弛平滑肌改善尿流;5-α 还原酶抑制剂(finasteride)缩小前列腺体积。
- 手术:TURP(经尿道前列腺切除术)最常见;术后护理优先是持续膀胱冲洗(CBI)监测。
- 关键护理关注:α₁ 阻滞剂可导致 体位性低血压,需教育患者缓慢起身。
病理生理
前列腺位于膀胱正下方并环绕近端尿道。随年龄增长,腺体发生良性增生。当前列腺增大时,会 压迫尿道,阻碍尿液流出并导致:
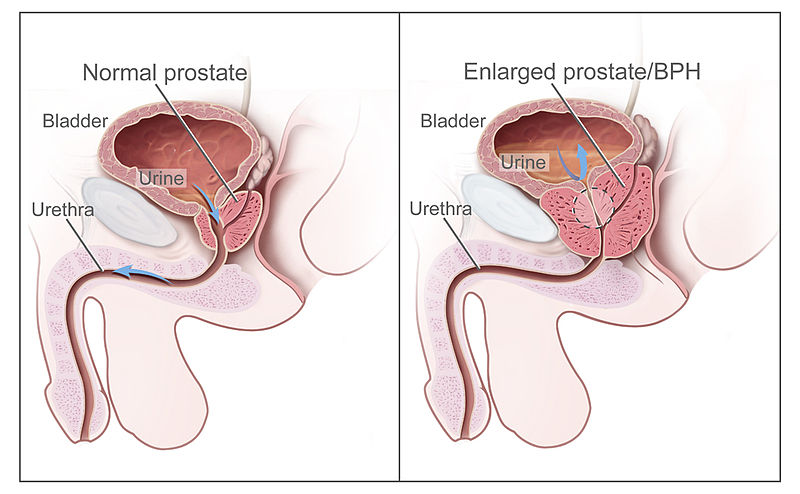 Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
Illustration reference: OpenRN Nursing Health Promotion Ch.8.9.
- 膀胱排空不全
- 膀胱过度扩张与逼尿肌功能障碍
- 若未治疗,UTI、尿潴留与肾积水风险增加
BPH 不是癌症,本身不增加 前列腺癌 风险;但 BPH 与 前列腺癌 可在同一患者中并存。
临床表现(LUTS)
| 症状 | 说明 |
|---|---|
| 排尿迟疑 | 启动排尿困难 |
| 尿流变弱或间断 | 尿流时断时续;末段滴沥 |
| 夜尿增多 | 夜间排尿频繁 |
| 尿频 | 排尿次数增加,常为小量 |
| 排空不全 | 排尿后仍有残余尿感 |
| 尿急 | 突发强烈尿意 |
| 反复 UTI/肾结石 | 由尿潴留与尿淤滞导致 |
| 血尿 | [prostate-cancer] 的晚期体征(并非单纯 BPH 的典型表现) |
评估与诊断
- 直肠指检(DRE):医生将润滑手指置入直肠评估前列腺大小与质地
- BPH:前列腺表面光滑、均匀增大
- 前列腺癌:前列腺可触及硬结节
- PSA(前列腺特异抗原):血检,BPH 或 前列腺癌 均可升高;筛查建议:PSA <2.5 ng/mL 每 2 年检测一次,PSA >2.5 ng/mL 每年检测
- 国际前列腺症状评分(I-PSS):标准化问卷评估 LUTS 严重度
- 尿常规:筛查 UTI、血尿与 肾结石(BPH 常见并发症)
- 排尿后残余尿(PVR)测量:确定排尿后残余尿量(>100 mL 提示显著潴留)
- 尿动力流率测试:评估膀胱/括约肌/尿道储尿与排尿性能,包括不自主收缩模式
- 排尿膀胱尿道造影(VCUG):充盈与排尿过程中应用造影剂透视评估尿路解剖及尿流方向
- 膀胱镜检查:直接可视化尿道/前列腺梗阻
药物治疗
| 药物类别 | 示例 | 机制 | 关键不良反应 |
|---|---|---|---|
| α₁ 肾上腺素能拮抗剂 | 坦索罗辛(Tamsulosin)、特拉唑嗪(Terazosin)、多沙唑嗪(Doxazosin)、阿夫唑嗪(Alfuzosin) | 松弛膀胱颈与前列腺平滑肌,改善尿流 | [orthostatic-hypotension]、头晕、头痛、晕厥 |
| 5-alpha-reductase-inhibitors(5-α 还原酶抑制剂) | 非那雄胺(Finasteride)、度他雄胺(Dutasteride) | 阻断睾酮向双氢睾酮(DHT)转化,数月内缩小前列腺;最大反应常在约 6 个月,PSA 可下降约 50% | 性欲下降、[erectile-dysfunction]、射精量减少、男性乳房发育 |
| 联合与辅助治疗 | 非那雄胺(Finasteride)+ 多沙唑嗪(doxazosin),度他雄胺(dutasteride)+ 坦索罗辛(tamsulosin),α 受体阻滞剂 + 抗毒蕈碱药 | 在选定患者中改善症状负担/尿流;对膀胱过度活动症状可使用抗毒蕈碱药 | 监测体位性低血压、抗胆碱负担与尿潴留风险 |
| PDE-5 抑制剂 | 他达拉非(Tadalafil,Cialis) | 松弛尿路平滑肌;已获 FDA 批准用于 BPH 症状 | 面部潮红、头痛、腹泻;与硝酸酯类禁忌 |
体位性低血压
α1 阻滞剂(坦索罗辛(tamsulosin)、特拉唑嗪(terazosin))可导致 体位性低血压,首剂后尤明显。教育患者从坐位/卧位缓慢起身;老年人需防跌倒措施。
手术干预
| 手术方式 | 说明 | 术后护理 |
|---|---|---|
| TURP(最常见) | 经尿道置入电切镜,切除前列腺组织;术后需持续膀胱冲洗(CBI) | 监测 CBI 通畅;观察尿液颜色(粉红且无血块 = 良好);导管护理 |
| TUNA | 经尿道射频针破坏多余前列腺组织 | 监测尿量 |
| TUMT | 经尿道微波天线破坏多余组织 | — |
| PVP(GreenLight 光汽化) | 激光能量汽化多余前列腺组织 | 监测术后尿流与出血线索 |
| 其他经尿道热疗技术 | 高强度聚焦超声、经尿道电汽化、水诱导热疗 | 当药物疗效有限时使用;监测尿流/尿潴留变化 |
| 前列腺支架 | 弹簧样支架扩张狭窄尿道段 | 可用于特定非手术路径;监测不适、梗阻与感染体征 |
| TUIP / 激光手术 | 通过膀胱镜进行尿道/膀胱颈切开或激光组织消融 | 低压出口策略并监测出血风险 |
| UroLift | 永久植入物牵开增生组织,创伤较小 | — |
| 单纯前列腺切除术 | 经腹部/会阴切口切除多余前列腺组织,侵入性最高 | 住院 2–4 天 |
经尿道前列腺切除术(TURP)术后护理优先要点
- 持续膀胱冲洗(CBI):三腔 Foley 导管冲洗膀胱以防血块形成和梗阻
- 调整冲洗流速以维持引流通畅
- 预期表现:粉红色尿液,少量或无血块 = 冲洗充分
- 鲜红色尿液或大量血块,需通知医生,警惕动脉出血
- 真实尿量 = 总引流量减去灌入冲洗液量
- 使用大容量引流袋以容纳高冲洗回流量
- 导管护理:以严格技术预防导管相关 UTI
- 并发症监测:跟踪痛性膀胱痉挛、血块潴留、持续大量血尿、DVT 线索(小腿痛/单侧温热肿胀)、感染体征及排尿恢复延迟
- 心理社会支持:排尿与性症状具有私密性;术后失禁或性功能障碍可能暂时但常引发明显心理困扰
护理干预
- 评估排尿模式与 PVR 残余量
- 教育液体摄入时机(尤其睡前)、减少咖啡因/酒精以及膀胱再训练策略,包括双重排尿与盆底训练
- 在营养咨询中强化地中海式饮食模式(植物性为主及更健康脂肪替代)作为降低 LUTS 负担的辅助策略。
- 排尿计划:每 2 小时排尿一次以防过度膀胱扩张
- 与开方者协作复核可加重症状的药物触发因素(如减充血药、抗组胺药、部分抗抑郁药和利尿剂)
- 用药教育:α 受体阻滞剂需缓慢起身;5-α 还原酶抑制剂 起效延迟;报告不良效应与持续尿路症状
- 强化 5-α 还原酶抑制剂片剂处理安全:孕妇或可能妊娠者应避免接触破损或粉碎药片。
- 术后实施严谨导管护理、CBI 监测与准确出量核算,并对出血/血块负担或感染体征进行升级处理
- 若治疗后排尿模式仍未改善,升级进行治疗方案修订与进一步诊断。
- 当尿路/性症状负担影响生活质量时,纳入心理社会随访与咨询资源转介。
相关概念
- 勃起功能障碍 — 5-α 还原酶抑制剂(finasteride)与 α 受体阻滞剂可导致或加重 勃起功能障碍。
- 泌尿系统 — 前列腺解剖及其与尿流梗阻关系。
- α 受体阻滞剂 — α1 拮抗剂是 BPH 症状一线药物治疗。
- 排尿后残余尿测量与潴留管理 — PVR 测量是量化 BPH 尿潴留的关键。
- 肾脏疾病 — 重度未治疗 BPH 可致肾积水并进展至 CKD。
自我检查
- 一名新开始使用 tamsulosin 治疗 BPH 的患者来电称“站起时头晕”。护士首要回应是什么?
- TURP 后护士发现持续膀胱冲洗引流液呈暗红色且可见血块。首要行动是什么?
- 为什么 BPH 患者发生 尿路感染 的风险会增加?