代谢性碱中毒
关键要点
- 当 pH > 7.45 且净碳酸氢盐增加时,存在代谢性碱中毒。
- 三大病因组为胃肠道氢离子丢失、肾性氢离子丢失,以及碳酸氢盐潴留或外加。
- 常见例子包括呕吐、胃管吸引、利尿剂相关继发性高醛固酮状态及抗酸药过度使用。
- 低钾血症可通过细胞内氢离子转移维持代谢性碱中毒。
- 未纠正碱中毒可导致心律失常、意识混乱、脑血流下降甚至死亡。
病理生理学
代谢性碱中毒发生于氢离子丢失或碳酸氢盐积累超出生理缓冲需求时。这使血浆向碱血症偏移,并影响神经肌肉和心血管稳定性,尤其见于存在持续丢失或药物影响的住院患者。
胃肠和肾脏机制是主要驱动因素。胃酸(盐酸)丢失会造成相对碳酸氢盐过量;而醛固酮介导的肾性氢离子排泄和碳酸氢盐潴留可维持或加重碱中毒。 胃以上部位体液丢失(如持续呕吐)更易增加碱中毒风险,而胃以下部位体液丢失(如持续腹泻)更常与酸中毒模式相关。
分类
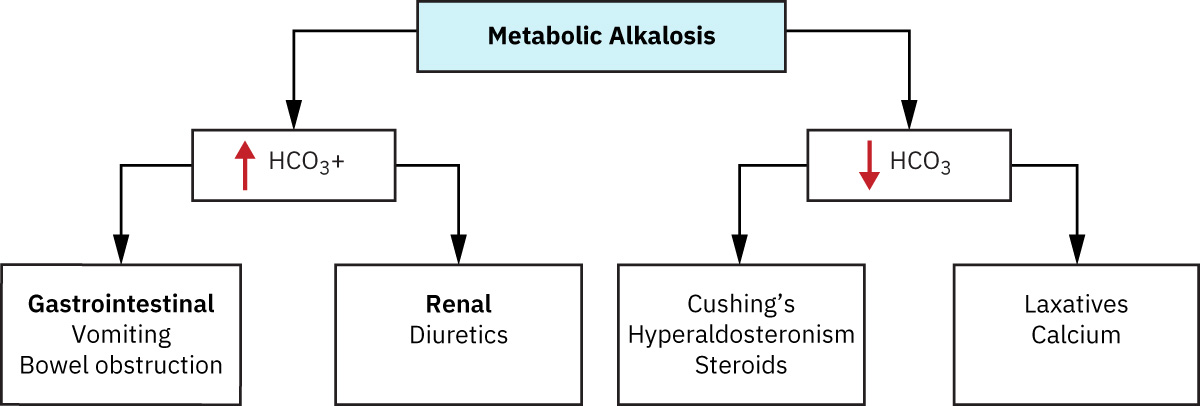 Illustration reference: OpenStax Fundamentals of Nursing Ch.20.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.20.2.
- 胃肠道(GI)氢离子丢失性碱中毒:呕吐或胃管吸引带走富酸胃内容物。
- 肾性氢离子丢失性碱中毒:利尿剂和高醛固酮相关状态增加尿氢离子丢失。
- 碳酸氢盐潴留/外加性碱中毒:抗酸药过量或对慢性呼吸性酸中毒的代偿可导致。
护理评估
NCLEX 重点
需区分持续丢失机制(胃肠道(GI)、肾性与碳酸氢盐增加),因为纠正关键是停止驱动因素,而不只是监测 pH。
- 确认碱血症模式(pH > 7.45)并用连续生化/ABG 数据趋势监测碳酸氢盐。
- 评估持续呕吐、胃管吸引量和脱水指标。
- 复核药物中袢/噻嗪类利尿剂及高碱摄入。
- 评估是否合并低钾血症,因为缺钾可维持或加重碱中毒。
- 监测心电图(ECG)心律和意识状态变化,以识别生理影响加重。
- 当碱中毒持续且治疗效果不佳时,评估灌注和神经状态。
护理干预
- 对持续碱血症及早升级,尤其伴神经或心脏症状时。
- 按治疗计划减少或纠正活动性氢离子丢失(如处理过度胃肠道(GI)丢失)。
- 支持药物复核和利尿剂相关监测,减少可预防进展。
- 按治疗计划纠正伴发低钾,并停用外源性碳酸氢盐输入。
- 对肾病患者当保守治疗无法纠正碱中毒时,准备透析升级。
- 每个干预周期后复评血气和生化趋势。
- 在相关场景中教育患者安全使用抗酸药和利尿剂。
住院并发症风险
代谢性碱中毒在急性照护中常见,若不纠正可进展为危及生命并发症。
药理学
药物相关因素(尤其利尿剂和抗酸药暴露)在此作为病因框架提出,而非提供详细药物治疗方案。
临床判断应用
临床情景
一名住院患者因长期呕吐并持续胃管吸引,出现 pH > 7.45 且血清碳酸氢盐上升。
- 识别线索: 持续酸丢失病史并伴碱血症趋势。
- 分析线索: 胃肠道(GI)氢离子丢失很可能是碱中毒主要驱动。
- 确定优先假设: 即时优先是停止活动性丢失并预防心脏/神经并发症。
- 提出解决方案: 优化体液/电解质补充,复评吸引适应证并监测心律。
- 采取行动: 及时升级与医生沟通并执行纠正计划。
- 评估结局: 随症状稳定,pH 与碳酸氢盐趋势向正常回归。
相关概念
- 酸碱平衡原则 - 碱血症与碳酸氢盐趋势的基础解读框架。
- 止吐药 - 与碱中毒相关胃酸丢失场景中的常见关联用药。
- 鼻胃管适应证与安全 - 操作相关酸丢失风险。
- 器官对体液与电解质的调节 - 肾性氢离子排泄的激素驱动背景。
- 利尿剂 - 肾性氢离子丢失性碱中毒的常见药物驱动因素。
自我检查
- 哪些临床数据支持胃肠道(GI)丢失性代谢性碱中毒而非肾性丢失性碱中毒?
- 为什么长期利尿剂使用可通过醛固酮通路加重碱中毒?
- 哪些危险体征提示需紧急升级?