Trastornos Reproductivos Estructurales
Puntos clave
- Los trastornos reproductivos estructurales pueden ser adquiridos (por ejemplo prolapso del piso pélvico y fístula) o congénitos (malformaciones müllerianas).
- Los síntomas suelen incluir presión pélvica, incontinencia, estreñimiento, dolor y complicaciones reproductivas.
- La valoración precisa requiere historia de síntomas, examen pélvico y diagnósticos seleccionados por imagen o procedimientos.
- La atención de enfermería combina educación, soporte de síntomas, modificación de factores de riesgo y escalamiento oportuno a equipos quirúrgicos cuando se necesita.
Fisiopatología
Los trastornos estructurales reflejan tejidos de soporte debilitados, relaciones anormales entre órganos o diferencias de formación embriológica que alteran la función pélvica y reproductiva normal. La debilidad del piso pélvico puede llevar a síndromes de prolapso (cistocele, rectocele, prolapso uterino) con síntomas urinarios, intestinales y de presión. Las fístulas vaginales crean comunicaciones anormales entre vagina y estructuras urinarias o gastrointestinales, causando fuga persistente y riesgo de infección.
Para fístulas reproductivas, etiologías adquiridas comunes incluyen trauma obstétrico por parto, parto vaginal operatorio y contextos de reparación quirúrgica perineal (por ejemplo episiotomía o reparación de laceración). Otras causas incluyen lesión quirúrgica ginecológica, vías de malformación congénita y lesión por mutilación genital femenina (FGM). La carga global es mayor donde el trabajo de parto obstruido prolongado y el acceso quirúrgico limitado retrasan la atención obstétrica definitiva.
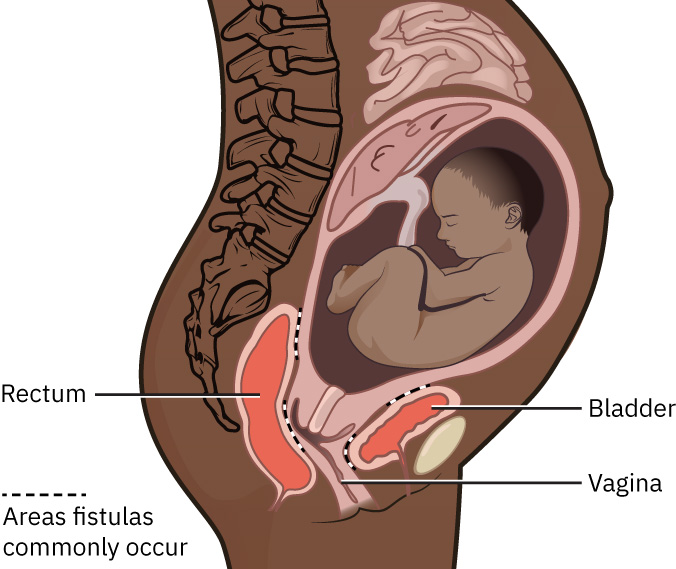 Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.6.2.
Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.6.2.
El prolapso uterino, cistocele (prolapso vaginal anterior) y rectocele (prolapso vaginal posterior) son patrones comunes posmenopáusicos y asociados a paridad, y puede requerirse manejo por procedimientos cuando el soporte conservador es insuficiente.
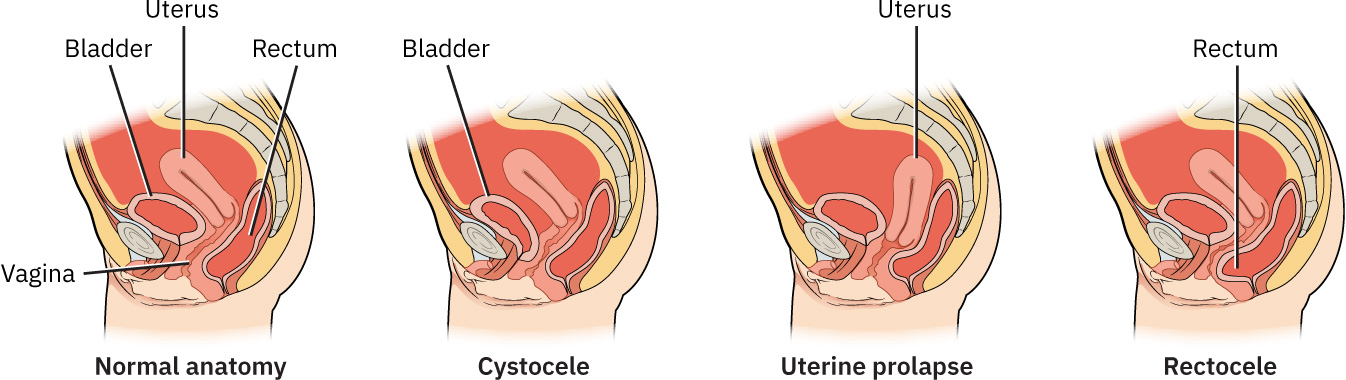 Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.6.2.
Referencia de ilustración: OpenStax Maternal-Newborn Nursing Ch.6.2.
Factores de riesgo importantes para trastornos del piso pélvico incluyen embarazo, parto vaginal, mayor paridad, trastornos del tejido conectivo, obesidad, estreñimiento crónico, tos crónica y antecedente de histerectomía. La carga sintomática puede reducir calidad de vida y llevar a evitación de actividad social o sexual. El subdiagnóstico es común porque algunas pacientes evitan divulgar por vergüenza o asumen que los síntomas son envejecimiento normal.
Las malformaciones congénitas de estructuras reproductivas (anomalías müllerianas) surgen por alteración del desarrollo embriológico de conductos y pueden presentarse más tarde mediante infertilidad, aborto espontáneo, embarazo ectópico, dispareunia o dolor pélvico crónico. Estas anormalidades pueden permanecer sin diagnóstico hasta la evaluación reproductiva y suelen confirmarse con examen pélvico, ultrasonido o valoración quirúrgica seleccionada. Las variantes de tabique vaginal son una presentación estructural que puede aparecer primero como intentos de penetración dolorosa u obstrucción del flujo menstrual con dolor cíclico; deben considerarse anomalías urinarias o uterinas asociadas durante valoración integral.
El manejo depende de la gravedad y las metas de la paciente. Los abordajes conservadores incluyen terapia del piso pélvico, uso de pesario y modificación de factores de riesgo; el tratamiento definitivo puede requerir reparación o reconstrucción quirúrgica.
Clasificación
- Trastornos de soporte pélvico: Cistocele, rectocele y prolapso uterino.
- Trastornos de conexión anormal: Fístulas rectovaginal, vesicovaginal y uretrovaginal.
- Categoría amplia de fístula vaginal: Comunicación vaginal con estructuras urinarias o gastrointestinales adyacentes.
- Trastornos de malformación congénita: Anomalías del desarrollo uterino y vaginal (espectro mülleriano).
- Dominios de impacto: Función urinaria, función intestinal, confort sexual, fertilidad y salud psicosocial.
Valoración de enfermería
Enfoque NCLEX
Priorizar impacto de síntomas en continencia, riesgo de infección y calidad de vida, mientras se tamizan complicaciones que requieren evaluación urgente.
- Valorar presión pélvica, sensación de bulto, fuga urinaria/fecal, estreñimiento y patrones de dolor.
- Caracterizar señales de patrón de prolapso: presión vaginal anterior/retención urinaria o urgencia-frecuencia (cistocele), atrapamiento fecal/dificultad para defecar (rectocele), y bulto/plenitud vaginal con incontinencia (prolapso uterino).
- Tamizar infecciones urinarias o vaginales recurrentes y flujo fétido sugestivo de fístula.
- En sospecha de fístula reproductiva, preguntar específicamente por fuga de orina o heces por vagina y olor fétido persistente.
- Recoger antecedente obstétrico, quirúrgico y traumático, incluyendo factores de riesgo de trabajo de parto prolongado o parto operatorio.
- Preguntar con sensibilidad sobre antecedente de corte genital o cicatrices cuando el riesgo de lesión relacionada con FGM sea clínicamente relevante.
- Valorar barreras para divulgar (vergüenza, estigma o creencia de que los síntomas son esperados con el envejecimiento) que pueden retrasar diagnóstico.
- Evaluar historia de fertilidad y patrones de pérdida gestacional recurrente sugestivos de anomalías congénitas.
- En sospecha de tabique vaginal, valorar historia de dolor con penetración y signos de obstrucción del flujo menstrual y coordinar evaluación uroginecológica.
- Usar herramientas validadas de síntomas (cuestionarios de piso pélvico) cuando estén disponibles para seguir gravedad en el tiempo.
- Confirmar que se complete estudio de descarte de infección (por ejemplo evaluación de ITU o infección relacionada) antes de asignar diagnóstico de piso pélvico principalmente funcional.
- Para carga sintomática moderada a severa, preparar diagnósticos adicionales como cistoscopia, urodinámica o colonoscopia cuando se indiquen.
Intervenciones de enfermería
- Educar sobre mecanismo de la condición y expectativas realistas de tratamiento conservador versus quirúrgico.
- Reforzar fortalecimiento del piso pélvico, entrenamiento vesical/intestinal y manejo de riesgos modificables.
- Proporcionar guía posoperatoria y de uso de dispositivo cuando se utilicen pesario o intervenciones quirúrgicas.
- Reforzar vías de manejo comunes para prolapso de órganos pélvicos: fortalecimiento tipo Kegel, soporte seleccionado con terapia hormonal, ajuste de pesario y reparación quirúrgica cuando las medidas conservadoras sean insuficientes.
- Para usuarias de pesario, enseñar rutina de uso y cuidado: muchos pueden usarse por varios días (incluido durante relaciones sexuales), luego retirarse y limpiarse con agua y jabón antes de reinsertar.
- Aclarar opciones de seguimiento para cuidado del pesario (retiro/reinserción por la paciente versus visitas programadas de mantenimiento en consultorio según capacidad y plan).
- Enseñar efectos secundarios esperados del dispositivo (aumento de flujo vaginal u olor) y medidas de confort, incluidas opciones de gel vaginal cuando sea apropiado.
- Para pacientes menopáusicas que usan pesarios, reforzar soporte con crema de estrógeno cuando se prescriba para irritación vaginal.
- Explicar que fístulas muy pequeñas en ocasiones pueden sanar espontáneamente, pero la mayoría de las fístulas reproductivas sintomáticas requieren reparación quirúrgica.
- Promover reporte temprano de signos de infección, dolor en escalamiento, sangrado abundante o deterioro funcional severo.
- Ofrecer atención culturalmente segura y comunicación informada en trauma para pacientes con etiologías de alto estigma.
- Para lesión relacionada con FGM, usar consejería centrada en sobreviviente y vías de derivación coordinadas que aborden necesidades de recuperación física y psicosocial.
- Reforzar que tabiques vaginales congénitos seleccionados pueden corregirse con procedimientos quirúrgicos dirigidos cuando hay síntomas u obstrucción de salida.
- Normalizar la búsqueda de tratamiento y abordar de forma proactiva el estigma para que las pacientes reporten antes síntomas de continencia, intestinales y de prolapso.
Riesgo de progresión silenciosa
La atención tardía de síntomas de prolapso o fístula puede empeorar continencia, carga de infección y distrés psicosocial.
Farmacología
| Clase de fármaco | Ejemplos | Consideraciones clave de enfermería |
|---|---|---|
| vaginal-infections-and-other-conditions(infecciones vaginales y otras condiciones) (estrógeno vaginal tópico) | Contextos de estrógeno local | Puede apoyar integridad tisular en planes seleccionados de manejo de prolapso cuando sea apropiado. |
| [antibiotics] | Contextos de tratamiento de ITU o infección vaginal | Esencial cuando los trastornos estructurales producen patrones de infección recurrente o persistente. |
Aplicación del juicio clínico
Escenario clínico
Una paciente posparto reporta fuga persistente de orina por la vagina, olor fétido e infecciones urinarias recurrentes después de trabajo de parto prolongado y parto operatorio.
- Reconocer pistas: El patrón sugiere posible fístula vesicovaginal más que incontinencia posparto rutinaria.
- Analizar pistas: La fuga e infección continuas indican comunicación estructural que requiere evaluación por especialistas.
- Priorizar hipótesis: La prioridad es confirmación diagnóstica de fístula y control de infección.
- Generar soluciones: Organizar evaluación urgente ginecológica/uroginecológica y manejo interino de síntomas/infección.
- Actuar: Escalar rápidamente, brindar consejería de apoyo y coordinar seguimiento multidisciplinario.
- Evaluar resultados: Se clarifica diagnóstico, se tratan complicaciones y se establece planificación de reparación definitiva.
Conceptos relacionados
- trastornos reproductivos funcionales - Los trastornos funcionales y estructurales suelen coexistir y complicar interpretación de síntomas.
- fertilidad y concepción - Las anormalidades estructurales pueden deteriorar transporte de gametos e implantación.
- causas de infertilidad - Las causas estructurales pélvicas congénitas y adquiridas son contribuyentes importantes de infertilidad.
- atención preconcepcional - La identificación temprana de riesgo estructural puede mejorar seguridad de planificación del embarazo.
- comunicación terapéutica - Los síntomas sensibles requieren construcción de confianza y atención sin juicios.
Autoevaluación
- ¿Qué hallazgos distinguen prolapso del piso pélvico de fuga relacionada con fístula?
- ¿Por qué algunas malformaciones congénitas se presentan solo cuando se evalúa fertilidad?
- ¿Qué síntomas en trastornos estructurales requieren escalamiento inmediato a especialista?