Crecimiento y Desarrollo Fetal
Puntos Clave
- El desarrollo progresa por etapas preembrionaria, embrionaria y fetal con ventanas de vulnerabilidad específicas por etapa.
- La organogénesis es el periodo de mayor riesgo para malformaciones estructurales mayores por exposición teratogénica.
- La placenta y las membranas fetales son centrales para soporte de gases, nutrientes, desechos y hormonas.
- La consejería de enfermería debe integrar influencia genética, ambiental, infecciosa y de estilo de vida sobre resultados fetales.
Fisiopatología
El desarrollo fetal inicia con fecundación, segmentación e implantación, seguido de diferenciación de capas germinales y organogénesis. Durante el desarrollo embrionario (alrededor del día 16 hasta la semana 8 posconcepción), se forman estructuras orgánicas fundamentales; durante el desarrollo fetal predominan crecimiento y maduración funcional.
En la progresión preembrionaria temprana, el cigoto se divide hasta una mórula (alrededor de 16 células), que suele llegar al útero en aproximadamente 72 horas. Luego la especialización de líneas celulares forma tejido de blastocisto (futuro embrión y amnios) y tejido de trofoblasto (futura placenta y corion). La implantación generalmente ocurre cuando el trofoblasto se adhiere al endometrio alrededor de 7 a 10 días después de la concepción, y la secuencia preembrionaria completa suele describirse como de alrededor de 10 a 14 días.
La etapa embrionaria inicia después de la implantación y continúa hasta el inicio de la semana gestacional 9, con organogénesis impulsada por diferenciación de ectodermo, mesodermo y endodermo. El tiempo gestacional obstétrico se cuenta desde el primer día de la última menstruación y no desde la fecha de concepción.
La formación placentaria crea una interfaz selectiva de intercambio entre circulaciones materna y fetal sin mezcla sanguínea directa. Las hormonas placentarias sostienen el embarazo, influyen en metabolismo materno y apoyan crecimiento fetal. La circulación fetal y los sistemas amnióticos permiten aporte de oxígeno, movimiento, estabilidad térmica y protección del desarrollo. Estructuralmente, la vasculatura de vellosidades coriónicas fetales hace interfaz con tejido de decidua basal materna para formar lóbulos placentarios (arquitectura de cotiledones) y rutas vasculares del cordón umbilical, y la formación placentaria macroscópica suele completarse alrededor de la semana 12.
Las funciones de transporte placentario incluyen intercambio de gases respiratorios (oxígeno al feto, dióxido de carbono al progenitor), transferencia de nutrientes (difusión de glucosa, transporte activo de aminoácidos, difusión de ácidos grasos, difusión de agua/electrolitos y transferencia activa de micronutrientes seleccionados como hierro/calcio/vitaminas), y manejo de desechos fetales (por ejemplo transferencia de urea, ácido úrico, bilirrubina para eliminación materna). La salida hormonal incluye progesterona, estrógeno, hCG, hPL y relaxin.
Las membranas fetales (corion y amnios) y el líquido amniótico proporcionan amortiguación de infección, libertad de movimiento, protección mecánica y estabilidad térmica. La producción de líquido amniótico inicialmente depende de membranas y luego depende cada vez más del riñón fetal conforme madura la función renal fetal.
El momento de exposición determina fuertemente el resultado: exposiciones teratogénicas tempranas pueden causar malformaciones mayores; exposiciones tardías a menudo afectan crecimiento, función o neurodesarrollo. Durante la organogénesis, ventanas cortas de separación estructural (por ejemplo partición temprana tráquea-esófago) son especialmente sensibles a vulnerabilidad. Las exposiciones nutricionales y farmacológicas son objetivos de alto rendimiento en consejería: la deficiencia de folato se vincula con patrones de defectos del tubo neural, mientras la exposición excesiva a vitamina A (por ejemplo rutas con isotretinoin) se asocia con riesgo grave de malformación craneofacial.
Los hitos embrionarios tempranos semana a semana incluyen desarrollo de tubo neural y brotes de extremidades en semana 3, expansión de primordios cerebrales y viscerales hacia semana 4, actividad cardiaca detectable alrededor de semana 5, y circulación fetal establecida con progresión rápida de SNC/órganos hacia semana 6. Para semanas 7 a 8 continúan patrones de movimiento coordinado, desarrollo facial y maduración continua de esqueleto y órganos.
Los hitos clave del periodo fetal incluyen primer movimiento percibido (quickening) alrededor de 16 a 24 semanas, potencial de supervivencia creciente cerca de 23 a 24 semanas con soporte neonatal intensivo, y maduración progresiva de órganos hacia término. Para alrededor de 37 semanas, la mayoría de sistemas orgánicos están suficientemente desarrollados para supervivencia extrauterina con riesgo de prematuridad sustancialmente menor que en gestaciones más tempranas. La diferenciación gonadal suele ocurrir hacia alrededor de 8 semanas, y el descenso testicular típicamente ocurre alrededor de 34 a 36 semanas. La vulnerabilidad del cierre de pared abdominal alrededor de 10 semanas es clínicamente relevante porque la disrupción ligada a teratógenos puede contribuir a defectos como gastrosquisis u onfalocele.
Otras señales temporales usadas en enseñanza prenatal incluyen osificación temprana y producción de orina fetal alrededor de 12 semanas, formación de meconio alrededor de 16 semanas, y fisiología progresiva de viabilidad alrededor de 24 semanas cuando inician alvéolos y producción de surfactante. La madurez de enzimas digestivas sigue limitada hasta la gestación tardía (alrededor de 36 semanas), lo que contribuye a vulnerabilidad alimentaria en prematuros.
La circulación fetal usa tres cortocircuitos mayores para evitar pulmones no funcionales antes del nacimiento: ductus venosus, foramen ovale y ductus arteriosus. La sangre placentaria oxigenada retorna por vena umbilical y la sangre desoxigenada retorna a placenta por arterias umbilicales. Después del nacimiento, la expansión pulmonar y el pinzamiento del cordón desencadenan cierre transicional de estas rutas (foramen ovale funcionalmente primero, ductus arteriosus típicamente dentro de alrededor de 24 a 48 horas, y colapso del ductus venosus después de detenerse el flujo del cordón).
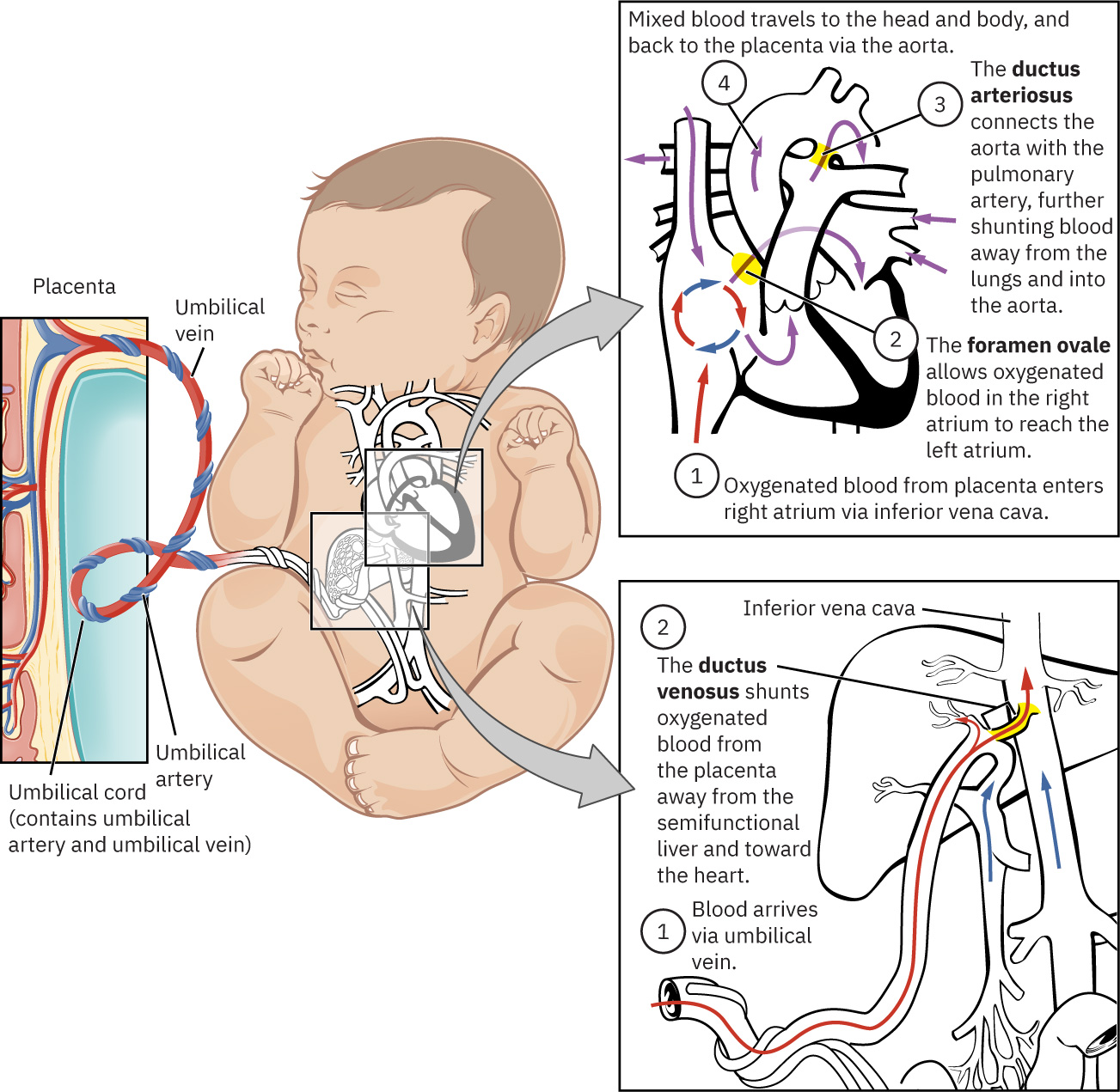 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.4.
Clasificación
- Etapas de desarrollo: Preembrionaria (implantación), embrionaria (organogénesis), fetal (crecimiento y maduración).
- Dominios de hitos embrionarios: Primordios orgánicos semana a semana e inicio temprano de función sistémica (por ejemplo latido cardiaco, progresión de tubo neural/SNC, desarrollo de extremidades/cara).
- Dominios de hitos fetales: Quickening, respuesta auditiva, aceleración de crecimiento en tercer trimestre tardío y transición de vulnerabilidad pretérmino a preparación cercana al término.
- Sistemas de soporte: Placenta, amnios/corion, líquido amniótico y circulación umbilical.
- Dominios de influencia de riesgo: Genética, anomalías cromosómicas, infecciones, químicos/fármacos, nutrición y enfermedad crónica.
- Dominios de resultado: Anomalías estructurales, restricción de crecimiento, déficits funcionales y pregnancy-loss(pérdida gestacional).
Valoración de Enfermería
Enfoque NCLEX
Priorizar valoración de riesgo basada en línea temporal: qué exposición ocurrió, cuándo ocurrió y qué órganos se estaban desarrollando en ese momento.
- Valorar historia de exposición preconcepcional y prenatal (medicamentos, sustancias, infecciones, riesgos ocupacionales/ambientales).
- Revisar historia familiar/genética y necesidad de rutas de consejería/pruebas.
- Seguir hitos de edad gestacional y patrones esperados de crecimiento fetal.
- Evaluar condiciones maternas que afectan desarrollo fetal (diabetes, déficits nutricionales, enfermedad hipertensiva).
- Tamizar barreras de acceso a vigilancia prenatal consistente.
Intervenciones de Enfermería
- Brindar consejería específica por trimestre sobre hitos del desarrollo y ventanas de vulnerabilidad.
- Reforzar folato, nutrición equilibrada y evitación de teratógenos conocidos.
- Coordinar consejería genética indicada y seguimiento diagnóstico.
- Educar sobre prevención de infecciones y tratamiento oportuno durante embarazo.
- Apoyar toma de decisiones informada con comunicación clara y no coercitiva.
Omisión del Momento de Exposición
Ignorar el momento gestacional de las exposiciones puede clasificar mal el riesgo fetal y retrasar evaluación necesaria.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| prenatal-vitamins(vitaminas prenatales) | Escenarios de soporte con folic acid y micronutrientes | Crítico para reducción de riesgo de tubo neural y apoyo basal del crecimiento fetal. |
| preconception-teratogen-and-medication-exposure-review(revisión preconcepcional de exposición a teratógenos y medicamentos) (teratogenic-medications) | Isotretinoin y agentes de alto riesgo relacionados | Requieren evitación/consejería estrictas y revisión inmediata del profesional si ocurre exposición. |
Aplicación del Juicio Clínico
Escenario Clínico
Una paciente descubre que usó un medicamento para acné conocido como teratógeno en primer trimestre temprano antes de reconocer el embarazo.
- Reconocer indicios: La exposición ocurrió durante ventana de organogénesis de alta vulnerabilidad.
- Analizar indicios: El nivel de riesgo depende de dosis del agente, momento y etapa específica de desarrollo orgánico.
- Priorizar hipótesis: La prioridad es referencia urgente a medicina materno-fetal y genética.
- Generar soluciones: Organizar consejería dirigida, cronograma de imagen/diagnóstico y recursos de apoyo para decisiones.
- Tomar acción: Documentar detalles de exposición y coordinar seguimiento acelerado.
- Evaluar resultados: La paciente recibe estratificación de riesgo precisa y plan de vigilancia continua.
Conceptos Relacionados
- fertility-and-conception(fertilidad y concepción) - La secuencia de concepción establece el punto de inicio del desarrollo y el éxito de implantación.
- genetics-in-reproductive-care(genética en la atención reproductiva) - La herencia y el riesgo cromosómico modelan resultados del desarrollo.
- physiologic-changes-due-to-pregnancy(cambios fisiológicos debidos al embarazo) - Las adaptaciones maternas sostienen demandas de crecimiento placentario y fetal.
- preconceptual-care(atención preconcepcional) - La reducción temprana de riesgo tiene mayor impacto del desarrollo antes/al inicio del embarazo.
- person-and-family-centered-care(atención centrada en la persona y la familia) - La consejería debe alinearse con valores familiares y decisiones informadas.
Autoevaluación
- ¿Por qué la organogénesis es el periodo más crítico para daño teratogénico?
- ¿Qué factores maternos alteran con mayor fuerza la trayectoria de crecimiento y desarrollo fetal?
- ¿Cómo deben las enfermeras explicar la función placentaria sin simplificar en exceso el intercambio materno-fetal?