Manejo de Enfermería en Diálisis Peritoneal y Hemodiálisis
Puntos Clave
- La diálisis se utiliza cuando los riñones no pueden depurar adecuadamente líquidos, electrolitos y desechos.
- La diálisis peritoneal usa la cavidad peritoneal como membrana de intercambio, con CAPD (intercambios manuales diurnos) o CCPD (ciclado automático nocturno).
- La hemodiálisis usa un filtro externo y acceso vascular en clínica u hospital, comúnmente en sesiones de tres a cuatro horas varias veces por semana.
- Tanto PD como HD dependen de ósmosis y difusión de solutos entre la sangre y otro compartimento.
- La CRRT es continua (a menudo 24 horas/día) y se usa cuando se necesita una eliminación más lenta de líquidos/solutos en inestabilidad hemodinámica.
- La HD de emergencia puede iniciar mediante un catéter venoso central temporal para diálisis, mientras que el acceso permanente por fístula AV típicamente requiere meses para madurar.
- Las prioridades de enfermería incluyen seguridad del sitio de acceso, monitorización de líquidos/electrolitos y educación centrada en el paciente.
- La PD suele facilitar tratamiento en casa, por lo que la educación de enfermería sobre cuidado del sitio del catéter y monitoreo del efluente es esencial.
Fisiopatología
La diálisis apoya la homeostasis al mover agua y solutos a través de una interfaz semipermeable por difusión y ósmosis. En diálisis peritoneal (PD), se instila dializado prescrito en la cavidad peritoneal, permanece para permitir intercambio con sangre capilar peritoneal y luego se drena. En hemodiálisis (HD), la sangre circula por un filtro extracorpóreo y después regresa al paciente.
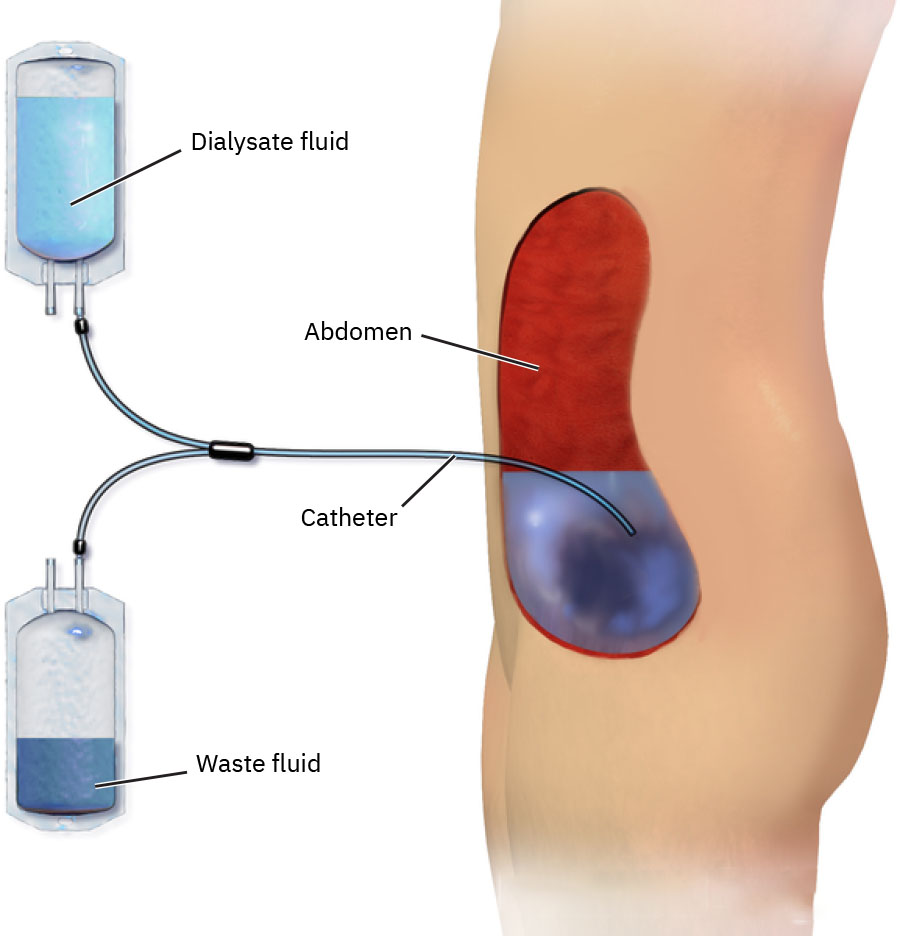 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Los cambios rápidos del balance de líquidos y solutos pueden mejorar estados de sobrecarga, pero también generar inestabilidad posterior al tratamiento, por lo que la monitorización estrecha antes y después del tratamiento es esencial.
Clasificación
- Diálisis peritoneal: Modalidad apta para el hogar que usa intercambios intraperitoneales de dializado a través de catéter abdominal.
- CAPD: Intercambios manuales múltiples veces al día.
- CCPD: Intercambios automatizados por máquina durante la noche.
- Hemodiálisis: Modalidad en centro con catéter central o acceso AV.
- Tipos de catéter HD: Catéter central de gran calibre no tunelizado (corto plazo) y catéter tunelizado (permacath) con menor riesgo de infección que el no tunelizado.
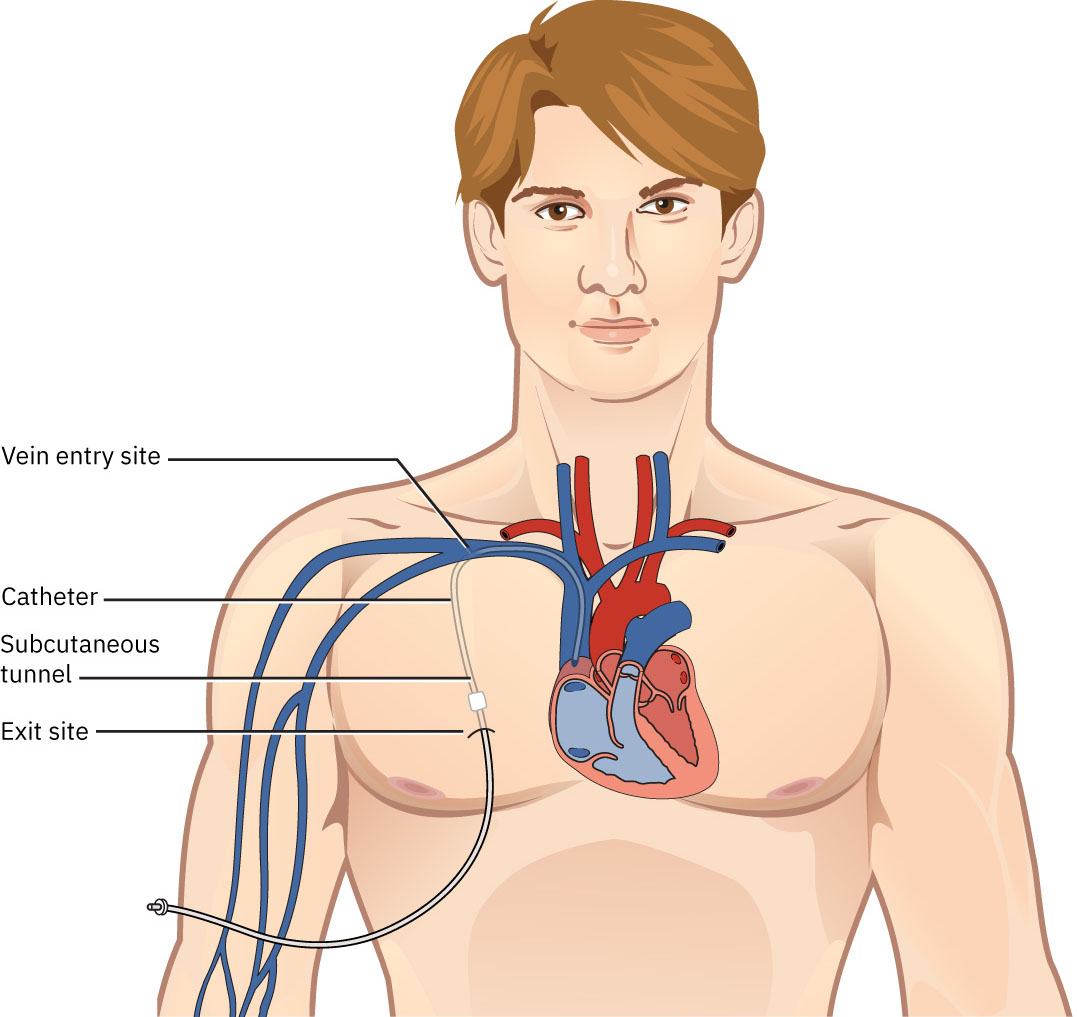 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
- CRRT: Ruta de diálisis continua para pacientes inestables de nivel UCI.
- Cuidados centrados en acceso: Prevención de infección, verificación de permeabilidad e integridad del apósito.
- Cuidados de complicaciones relacionadas con cambios: Monitorización de cambios hemodinámicos y de síntomas antes y después de diálisis.
Valoración de Enfermería
Enfoque NCLEX
La prioridad es el reconocimiento temprano de complicaciones del acceso y de cambios inseguros de líquidos o electrolitos.
- Valorar el acceso de diálisis por enrojecimiento, drenaje, sensibilidad, integridad del apósito y señales de oclusión.
- Confirmar vía de acceso esperada según modalidad (fístula/injerto AV o catéter venoso central para HD; catéter abdominal para PD).
- En inicios urgentes de diálisis, verificar estado del catéter HD temporal y monitorizar complicaciones de línea central hasta que el acceso de largo plazo esté listo.
- En acceso de fístula/injerto AV recién creado, valorar cicatrización de la incisión posquirúrgica y señales tempranas de complicación.
- En fístula/injerto AV, valorar permeabilidad revisando frémito y soplo en cada verificación enfocada de acceso.
- Escalar de inmediato cuando no haya frémito o soplo, porque puede existir oclusión del acceso.
- Valorar tendencias de estado de volumen (peso, edema, disnea, presión arterial) alrededor de ventanas de tratamiento.
- Valorar síntomas posteriores al tratamiento como hipotensión, calambres, náusea, cefalea y fatiga.
- Durante y después de diálisis, monitorizar riesgo de disritmia por cambios electrolíticos y aplicar monitorización telemétrica continua cuando se ordene.
- Anticipar reducción de frecuencia/volumen de orina en falla renal avanzada dependiente de diálisis y seguir cambios respecto al basal del paciente.
- En PD, valorar aspecto del dializado; el efluente esperado suele ser color pajizo.
- En PD, comparar volumen de dializado instilado con efluente retornado, monitorizar retorno persistentemente bajo y valorar fuga alrededor del catéter.
- Si el retorno de PD es inesperadamente bajo, ayudar con reposicionamiento y escalar con urgencia por posible obstrucción o desplazamiento del catéter.
- Valorar comprensión sobre cuidado del acceso, límites de líquidos y automanejo entre tratamientos.
- En catéteres centrales para HD, valorar fiebre o aumento de glóbulos blancos, y verificar que el apósito permanezca limpio, seco, íntegro y oclusivo.
Intervenciones de Enfermería
- Usar técnica aséptica estricta y cuidado del acceso guiado por protocolo para reducir riesgo de infección.
- Limpiar sitio de inserción del catéter PD con agua y jabón o antiséptico aprobado y mantener cobertura estéril del apósito cuando no esté conectado de forma activa.
- Coordinar revisión de medicamentos prediálisis y retener fármacos dializables o que provoquen hipotensión según orden.
- Coordinar valoraciones prediálisis y posdiálisis con comunicación de traspaso en circuito cerrado.
- Entregar traspaso completo a la enfermera de HD durante transferencia, incluyendo preferencias del paciente más consideraciones de dolor, comida y colaciones.
- Reforzar guía individualizada de líquidos y electrolitos entre sesiones de diálisis.
- Enseñar a pacientes de PD en domicilio cuándo contactar de urgencia a nefrología (retorno de efluente nulo o escaso después de reposicionamiento, aumento de fugas, efluente turbio o señales de infección del sitio de acceso).
- Proteger fístula/injerto AV como acceso exclusivo para diálisis y monitorizar complicaciones del acceso.
- Reforzar que el acceso por fístula AV puede requerir un período de maduración de varios meses, por lo que el cuidado de catéter temporal suele ser necesario durante la transición.
- No usar la extremidad con fístula/injerto AV para manguito de presión arterial, venopunción o toma de muestras de sangre que puedan reducir flujo del acceso.
- Enseñar a pacientes evitar ropa ajustada y cargar peso (por ejemplo bolso o bolsas de supermercado) en el brazo afectado.
- En entorno intrahospitalario, usar alertas de protocolo para que no se aplique presión arterial, infusión IV, extracción de sangre ni torniquete en el brazo de acceso.
- No irrigar fístulas AV entre sesiones de diálisis; preservar integridad del sitio mediante protocolos del equipo de diálisis y educación rutinaria de higiene.
- Si el apósito del catéter HD no es oclusivo o hay drenaje, realizar cambio estéril de apósito de línea central según protocolo.
- Monitorizar complicaciones esperadas del acceso HD, incluyendo infección, sepsis, embolia aérea (vía del catéter) y oclusión de fístula/injerto.
- Monitorizar cambios fisiológicos esperados pre-/pos-HD: riesgo pre-HD de sobrecarga o hipertensión, seguido de riesgo pos-HD de hipovolemia/hipotensión con náusea, vómito, cefalea, calambres y fatiga; priorizar reposo de recuperación después del tratamiento.
- Después del retorno desde diálisis, continuar reevaluación de alta agudeza en la unidad primaria porque puede aparecer hipotensión tardía o inestabilidad del ritmo fuera de la sala de diálisis.
- Enseñar a pacientes que menor diuresis tras iniciar diálisis puede ser esperada, reforzando al mismo tiempo el reporte urgente de dolor nuevo, fiebre o cambio abrupto del patrón urinario.
- Escalar de inmediato signos de [sepsis], falla de acceso, compromiso respiratorio o hipotensión severa.
Riesgo de Acceso y Cambios Rápidos
La seguridad en diálisis depende tanto de la integridad del acceso como de la monitorización vigilante de cambios hemodinámicos o electrolíticos rápidos.
Conceptos Relacionados
- fluid-volume-overload-hypervolemia(sobrecarga de volumen de líquidos e hipervolemia) - Carga común prediálisis que requiere vigilancia.
- fluid-volume-deficit-hypovolemia-and-dehydration(déficit de volumen de líquidos, hipovolemia y deshidratación) - Posible patrón de complicación posdiálisis.
- urinary-system(sistema urinario) - Marco de falla renal subyacente para dependencia de diálisis.
- postvoid-residual-measurement-and-retention-management(medición de residuo posmiccional y manejo de la retención) - Superposición de valoración de eliminación en el cuidado renal-urinario.