Evaluacion general y medicion antropometrica en la valoracion inicial
Puntos clave
- La valoracion inicial comienza con una evaluacion general estructurada antes del examen enfocado.
- Las medidas antropometricas proporcionan datos basales objetivos para nutricion, estratificacion de riesgo y monitoreo de tendencias.
- En flujos de trabajo hospitalarios al lado de la cama, la evaluacion general incluye talla, peso, apariencia, higiene, conducta y signos vitales completos para establecer una linea basal de turno/ingreso.
- La evaluacion general inicia en el primer contacto e incluye senales sensoriales del entorno (lo que la enfermera ve, oye, siente y huele).
- Las senales de conducta y comunicacion pueden revelar hipoxia temprana, deterioro neurologico, angustia psiquiatrica o inestabilidad relacionada con dolor.
- Los hallazgos inesperados de inspeccion visual inicial deben guiar cuando se necesitan palpacion enfocada o tecnicas de examen mas profundas.
- La calidad de la observacion y la tecnica de medicion afectan de manera directa las decisiones clinicas posteriores.
- Los hallazgos inesperados deben activar reevaluacion enfocada y escalamiento cuando sean clinicamente significativos.
Fisiopatologia
Los hallazgos de la evaluacion general reflejan la funcion integrada de los sistemas neurologico, respiratorio, cardiovascular, metabolico y conductual. Los cambios en apariencia, movilidad, habla, postura o senales de angustia pueden ser signos tempranos de inestabilidad antes de que aparezcan anomalias de laboratorio o imagen.
Las tendencias antropometricas (por ejemplo cambios en patrones de talla/peso) pueden indicar desequilibrio de liquidos, malnutricion, progresion de enfermedad cronica o efectos del tratamiento. La medicion basal precisa permite comparacion significativa a lo largo del tiempo.
Clasificacion
- Dominios de evaluacion general: Apariencia, conducta, nivel de angustia, posicion corporal, marcha/movilidad, higiene y senales de comunicacion.
- Dominio de continuidad de evaluacion general: Comienza en el primer contacto y continua durante las interacciones de cuidado a medida que surgen nuevas senales.
- Dominios de senales de primera impresion: Seguridad/comodidad ambiental, calidad de la interaccion, comunicacion verbal y no verbal, y esfuerzo respiratorio observable.
- Dominio de tecnicas de examen fisico: Los metodos de valoracion objetiva incluyen inspeccion, auscultacion, palpacion y percusion.
- Dominios antropometricos: Talla, peso, interpretacion relacionada con IMC y direccion de tendencia a lo largo del tiempo.
- Dominios antropometricos extendidos: Circunferencia de cintura/cadera/extremidades, tendencias de circunferencia de cabeza/torax en pediatria y sustitutos seleccionados de composicion corporal.
- Correspondencia de dispositivos antropometricos: Opciones de bascula de pie, de cama, de arnes y bariatrica elegidas segun estado de movilidad y requisitos de seguridad.
- Dominios del desarrollo: Hitos esperados por edad de motricidad gruesa/fina, habla/lenguaje y esfera social.
- Dominios de estado cognitivo: Orientacion (persona/lugar/fecha/hora), terminos de nivel de conciencia y herramientas estructuradas como GCS cuando este indicado.
- Herramientas de seguimiento cognitivo: Tamizaje neurologico enfocado, preguntas dirigidas sobre medicamentos/sustancias y herramientas estructuradas (por ejemplo MMSE) cuando el tamizaje sea anormal.
- Dominios instrumentales: Herramientas de signos vitales (termometro, estetoscopio, manguito de PA, oximetro de pulso) y herramientas antropometricas (bascula, dispositivo de talla, cinta, calibradores).
- Estratificacion de IMC: Bajo peso (<18.5), rango saludable (18.5-24.9), sobrepeso (25-29.9), obesidad (>=30.0) y obesidad grave (>=40.0).
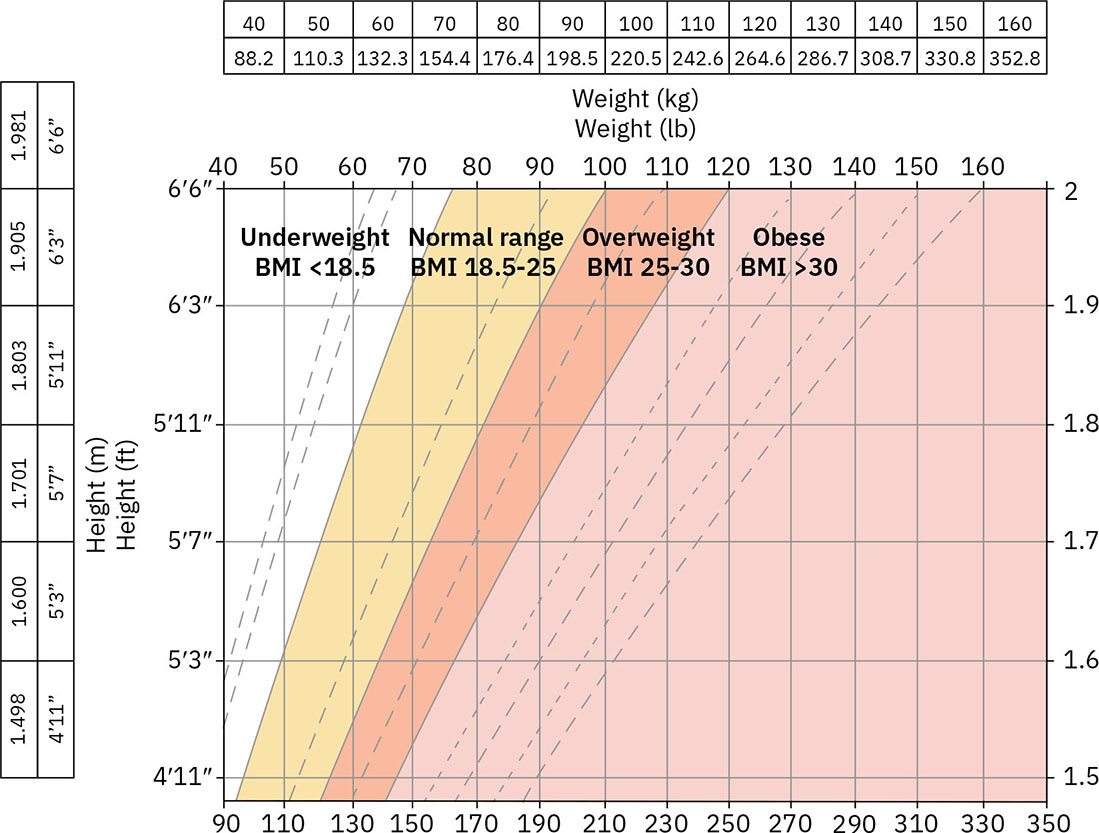 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15. - Limites de interpretacion de IMC: El IMC es una herramienta de tamizaje y puede clasificar mal la adiposidad en clientes con alta masa muscular, composicion corporal atipica y diferencias de distribucion de grasa especificas de poblacion.
- Contexto de edad del IMC: El calculo rutinario del IMC generalmente se aplica desde alrededor de los 2 anos en adelante con interpretacion apropiada para la edad en pediatria.
- Clase de uso clinico: Establecimiento de linea basal, deteccion de riesgo y monitoreo de respuesta al tratamiento.
Valoracion de enfermeria
Enfoque NCLEX
Priorice la captura objetiva de senales y la confiabilidad de tendencias antes de sacar conclusiones a partir de un valor aislado unico.
- Realice la valoracion de primera impresion de forma sistematica y documente descriptores objetivos en lugar de supuestos.
- Incluya observaciones de la habitacion y del contexto de forma temprana (temperatura, nivel de ruido, olores inusuales, desorden/preocupaciones de seguridad).
- Obtenga medidas antropometricas con tecnica estandarizada y equipo calibrado.
- Confirme consistencia de unidades y precision de conversion al documentar o ensenar (kg/lb y cm/in).
- Compare hallazgos con expectativas de edad/contexto y con datos basales conocidos.
- Establezca frecuencia de monitoreo segun contexto clinico (linea basal unica al ingreso frente a vigilancia diaria/semanal de tendencias).
- Valore claridad del habla, ritmo y tono emocional durante la interaccion; el habla ininteligible o arrastrada requiere seguimiento neurologico enfocado.
- Valore la respuesta a comandos simples porque la comprension o cooperacion reducida puede indicar cambio cognitivo o neurologico agudo.
- Valore de forma temprana necesidades de acceso linguistico y active soporte de interprete calificado cuando exista discordancia de idioma.
- Valore necesidades de adaptacion comunicacional durante el primer contacto (por ejemplo via de interprete, disponibilidad de audifonos u otros apoyos asistivos de comunicacion).
- Valore patrones de conducta para senales de urgencia: inquietud, incapacidad para permanecer quieto, letargo, postura respiratoria, uso de musculos accesorios o nueva incapacidad para deambular.
- Reconcilie reporte verbal con senales no verbales (por ejemplo decir “sin dolor” mientras hace muecas/proteccion) antes de cerrar conclusiones de valoracion.
- Distinga estado de animo de afecto y documente incongruencia (por ejemplo afecto plano o conducta inesperadamente euforica en contextos de alto riesgo) para seguimiento enfocado del estado mental.
- Interprete patrones de contacto visual con cautela porque las normas culturales pueden cambiar la conducta no verbal esperada.
- Valore modificadores contextuales (antecedentes familiares, factores metabolicos, patron de actividad) antes de etiquetar riesgo de obesidad basandose solo en IMC.
- Observe patrones de interaccion familiar cuando haya cuidadores presentes porque la tension de roles o el conflicto pueden alterar la participacion en el cuidado y la confiabilidad del apoyo en AVD.
- Valore indicadores de abuso (temor, aislamiento, moretones/quemaduras inexplicables, explicaciones inconsistentes) y confirme preocupaciones de seguridad con entrevista privada cuando sea posible.
- Valore posibles senales de consumo de sustancias (por ejemplo pupilas inusualmente contraidas o dilatadas con conducta atipica) y escale para evaluacion enfocada.
- Pregunte de forma directa en lugar de asumir sexo biologico o preferencias culturales; integre respuestas en la planificacion individualizada de valoracion.
- Use datos adjuntos de riesgo de obesidad cuando sea necesario (analisis de patron alimentario, nivel de actividad y otras valoraciones de composicion corporal).
- Identifique banderas rojas (cambio rapido de peso, angustia visible, alteracion del estado mental, fatiga grave, movilidad inestable).
- Evalue hallazgos de piel y mucosas para patrones preocupantes: palidez, ictericia, cianosis, rubor, humedad anormal y decoloracion localizada.
- Priorice senales de alto riesgo de coloracion cutanea en labios, mucosas y esclera.
- Tamice senales visuales de estado de liquidos: patrones de deshidratacion (piel seca, mucosas secas, ojos hundidos) y patrones de sobrecarga de liquidos (edema periferico con nueva dificultad respiratoria).
- En lactantes, trate una fontanela hundida con mucosa/piel seca como senal de deshidratacion de alta prioridad que requiere reevaluacion enfocada.
- En valoraciones pediatricas, incluya circunferencia de cabeza durante la primera infancia y tamice progresion del desarrollo cuando los hitos se retrasen o regresen.
- En encuentros de evaluacion general pediatrica, use comunicacion calmada/suave y demostracion en munecos o peluches cuando el miedo al procedimiento pueda limitar la cooperacion.
- En examenes fisicos pediatricos, documente presencia de cuidador/chaperon e identidad del chaperon para valoracion sensible de mama/genital/anorrectal, respetando comodidad del adolescente y preferencia de genero del chaperon cuando sea posible.
- En valoraciones de adolescentes, incluya tiempo de entrevista privada para temas de riesgo sensibles ademas de la historia con cuidador presente.
- Documente orientacion como A&O x4 (persona/lugar/fecha o contexto de dia/hora) y anote limites esperados por desarrollo para lactantes/ninos pequenos.
- Si la conciencia esta reducida, clasifique nivel de respuesta (por ejemplo letargico/obnubilado/comatoso) y aplique puntuacion estructurada de LOC segun indicacion.
- Si el tamizaje cognitivo es anormal, amplie la valoracion con seguimiento enfocado neurologico/de estado mental (por ejemplo revisiones de pares craneales y tareas tipo MMSE).
- En encuentros con adultos mayores, asegure que lentes/audifonos esten colocados, permita tiempo adicional de respuesta y use fuentes colaterales de historia cuando la comunicacion directa sea limitada.
- Escale con urgencia ante asimetria facial subita o cambio del habla como posibles senales de evento cerebrovascular.
Intervenciones de enfermeria
- Use un flujo de medicion reproducible (momento, dispositivo, posicionamiento, campos de documentacion).
- Inicie encuentros con configuracion de privacidad, explicacion de rol-proposito-tiempo y verificacion con dos identificadores (nombre/fecha de nacimiento mas fuente secundaria aprobada de verificacion).
- Repita valores sorprendentes y confirme precision del metodo antes de escalar.
- Asegure que el equipo tenga tamano apropiado y se ajuste a edad/habito corporal para proteger la validez de la medicion.
- Incorpore medidas de circunferencia cuando este indicado: seguimiento seriado pediatrico de crecimiento de cabeza/torax y valoracion de riesgo de adiposidad centrada en cintura en adultos.
- Antes de iniciar observaciones de la evaluacion, atienda necesidades inmediatas de preparacion (por ejemplo dolor, ir al bano y ayudas sensoriales) y difiera al flujo de emergencia si hay senales de angustia aguda (por ejemplo dolor toracico o dificultad respiratoria).
- Si las senales del primer contacto sugieren limitacion funcional (arreglo personal deficiente, vestimenta inapropiada, dificultad de movilidad), amplie la valoracion de AVD y necesidades de apoyo.
- Use hallazgos de inspeccion para guiar palpacion enfocada y otros componentes del examen cuando las anomalias requieran aclaracion.
- Use escucha activa mas preguntas de seguimiento adaptativas cuando los pacientes aporten preocupaciones fuera del guion que puedan indicar deterioro oculto.
- Si hallazgos de crecimiento o desarrollo divergen de la trayectoria esperada, inicie rutas de valoracion endocrina/neurologica y funcional enfocada.
- Active valoraciones enfocadas y notificacion al proveedor cuando las senales de evaluacion o medicion sugieran deterioro.
- Escale de inmediato ante conjuntos de condicion critica: nuevo estado no reactivo/alteracion del estado mental, dificultad respiratoria, signos vitales fuera de rango o piel fria humeda cianotica.
- Registre hallazgos de evaluacion general como enunciados objetivos esperados-versus-inesperados (apariencia, orientacion, respuesta del habla/comandos, movilidad/postura, piel-mucosas, antropometria y conjunto completo de signos vitales con contexto de oxigeno).
- Documente acciones de soporte de comunicacion usadas durante la valoracion al lado de la cama (por ejemplo uso de interprete o configuracion de ayuda auditiva) para apoyar continuidad entre traspasos.
- Cuando se sospeche abuso, siga de inmediato el flujo de reporte obligatorio y la politica institucional mientras mantiene la seguridad del paciente.
- Para barreras de comunicacion, use vias de interprete calificado en lugar de traduccion ad hoc de familiares en discusiones de toma de decisiones clinicas.
- Eduque a paciente/cuidador sobre la importancia del monitoreo de tendencias y expectativas de seguimiento.
- Use hallazgos de calibrador de pliegue cutaneo con cautela porque la variabilidad entre operadores puede limitar la consistencia en la practica rutinaria.
- Finalice encuentros con una verificacion de seguridad (llamador, cama baja/bloqueada, mesa al alcance, revision de riesgo de caidas), luego realice higiene de manos y descontaminacion de equipo antes de salir.
Riesgo para la integridad de la linea basal
Mediciones iniciales inexactas o documentacion vaga de evaluacion pueden retrasar el reconocimiento del verdadero deterioro clinico.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [diuretics] | Furosemide, bumetanide | Pueden cambiar rapidamente indicadores de peso y volumen; la interpretacion de tendencia es esencial. |
| [corticosteroids] | Prednisone-class agents | Pueden alterar la distribucion de peso y el estado de liquidos a lo largo del tiempo. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente parece fatigado, con respiracion superficial, y tiene un aumento de peso inesperado comparado con la linea basal en dos dias.
- Reconocer indicios: Senales de angustia mas tendencia antropometrica anormal.
- Analizar indicios: Los hallazgos combinados generan preocupacion por estres de liquidos y cardiopulmonar en evolucion.
- Priorizar hipotesis: La prioridad inmediata es confirmar validez de tendencia y valorar impacto fisiologico.
- Generar soluciones: Repetir medicion, obtener signos vitales completos y realizar valoracion respiratoria/cardiovascular enfocada.
- Tomar accion: Escalar preocupaciones validadas e implementar monitoreo/intervenciones indicadas.
- Evaluar resultados: La accion temprana previene progresion a descompensacion grave.
Conceptos relacionados
- indicadores de signos vitales de funcionamiento fisiologico y homeostasis - Integra senales de evaluacion con interpretacion de tendencias fisiologicas.
- medicion de talla para residentes ambulatorios - Estandares de tecnica para lineas basales de talla confiables.
- medicion de peso para residentes ambulatorios - Confiabilidad de tendencias de peso para deteccion de riesgo.
- seleccion del tipo de valoracion de enfermeria - Elegir reevaluacion integral frente a enfocada.
- documentacion y reporte de datos - El registro objetivo respalda escalamiento seguro y continuidad.
Autoevaluacion
- Que senales de evaluacion general deben activar reevaluacion enfocada inmediata?
- Por que la tecnica estandarizada es esencial para interpretar tendencias antropometricas?
- Como pueden cambios tempranos de tendencia modificar la prioridad de cuidado antes de que aparezcan anomalias graves de signos vitales?