皮內給藥
重點整理
- 皮內注射將小體積藥物注入真皮層,用於檢測與部分特定藥物給藥。
- 真皮血流有限,使多數 ID 適應症吸收較慢且全身暴露較小。
- 常見 ID 注射體積較小(如結核/過敏測試常約 0.1 mL);較大治療性 ID 劑量受政策限制,因過量會增加滲漏與判讀誤差風險。
- 正確技術採用淺插入角度(常約 5-15 度)並選擇細針規。
- 形成風團/皮丘表示皮內置入正確。
- 常見 ID 用途包含結核檢測、過敏檢測、局部麻醉測試/給藥、部分病灶內類固醇注射及某些肉毒桿菌素流程。
- 對 Mantoux TST,判讀依據為硬結(非紅斑),需在規定讀取時窗內以毫米測量。
- ID 技術採針尖斜面朝上淺層進針,不需回抽,且注射後避免按摩以防藥液擴散至更深組織。
設備
- 醫囑皮內藥物與注射器
- 常用針頭為 25 至 27G,長度 3/8 至 5/8 in(9.5 至 15.9 mm)
- 消毒液、紗布與可選黏性敷料
- 用於記錄途徑、部位、劑量與反應的文件工具
步驟流程
- 配藥前核對病人身分、醫囑與給藥權利,並確認醫囑 ID 體積在途徑上限內(通常 ⇐ 0.5 mL)。
- 依測試/給藥流程選擇適當部位(如前臂內側/前側、上臂後側、肩胛下上背部或上胸部)。
- 評估皮膚完整性與既往皮內不良反應史;避免選擇有病灶、皮疹、痣、疤痕、潰瘍或明顯靜脈部位。病灶內類固醇注射時,避開活動性感染部位與已知類固醇過敏情境。
- 若皮膚可見髒污,先以肥皂清水清潔;再用酒精棉片由中心向外環形消毒(半徑約 2 in/5 cm)約 30 秒並待乾。
- 針尖斜面朝上,以淺角度(常約 5-15 度)進針,僅前進至覆蓋斜面(常不超過約 1/8 in)進入真皮層。
- 緩慢注藥以減少組織創傷與滲漏;ID 技術例行不需回抽。
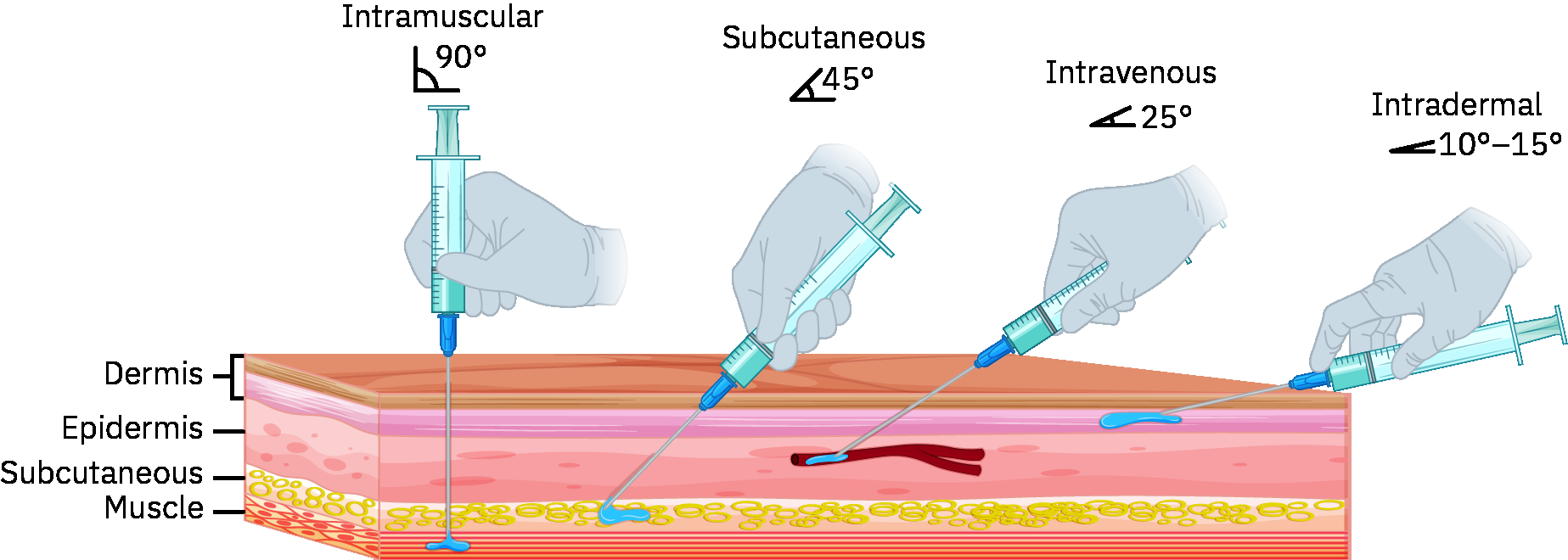 Illustration reference: OpenStax Pharmacology Ch.2.3.
Illustration reference: OpenStax Pharmacology Ch.2.3. - 確認形成風團/皮丘,代表置入正確。
- 多重過敏原測試時,需清楚標示或繪圖各部位,以維持過敏原-結果判讀正確性。
- 以與進針相同角度拔針;可用時啟用安全裝置且不回套針帽;避免對皮試部位按摩或封閉覆蓋;若僅有輕微出血可用紗布輕壓。
- 依流程監測部位局部發紅/風團與全身反應(如全身皮疹、呼吸症狀或過敏性休克)。
- 進行過敏原測試時,需確保可立即取得急救過敏反應藥物/設備。
- 結核菌素皮試需安排/執行 48-72 小時讀取;若錯過讀取時窗,依政策重做檢測。
- TST 判讀時評估並測量硬結直徑(毫米,非紅斑);若無硬結記錄 0 mm。
- 注射後不可按摩部位。
- 指導病人避免抓搔或摩擦注射部位。
- 記錄藥物、劑量、途徑、適用時的部位標示、適用時的結核測量細節及病人反應。
常見錯誤
- 注射角度或深度錯誤,會導致皮內置入失敗並使測試結果無效。
- 未確認風團/皮丘形成,會使藥物沉積位置不明確。
- 摩擦/抓搔部位,會造成刺激並導致皮試判讀不準確。
- 多重過敏原測試缺少部位標示,會造成判讀與治療錯誤。
- 無急救準備即執行過敏測試,會延遲嚴重反應處置。
- 以紅斑而非硬結判讀 TST,或在時窗外判讀,會導致 TB 篩檢解讀失效風險。
- ID 注射後按摩部位,會使藥液意外擴散至皮下組織並扭曲反應。
- 紀錄不完整,會造成照護連續性與判讀安全缺口。
相關
- oral-medication-administration-safety - 途徑特異安全核對與共通給藥權利流程一致。
- medication-rights-and-three-checkpoint-verification - 護理評估、紀錄與評值責任的完整框架。