妊娠引起的生理變化
重點整理
- 妊娠會在幾乎所有身體系統中產生協調變化,以支持胎兒生長、分娩與產後過渡。
- 胎盤激素驅動許多母體適應,包括心血管、呼吸、內分泌與代謝改變。
- 許多變化屬於預期且良性,但部分可模擬病理表現,需審慎評估。
- 護理衛教可協助個案區分預期不適與警示徵象。
病理生理
自妊娠早期起,母體生理即持續適應,以增加氧氣與營養輸送、保護子宮胎盤灌流,並為分娩與泌乳做準備。關鍵生殖系統變化包括子宮增大、子宮頸軟化、陰道血管化與分泌物增加,以及乳房為哺餵做準備。
子宮增長相當顯著:由孕前約 60 g 增至近足月約 1,000 至 1,200 g。子宮底通常在約 12 週達恥骨聯合高度,約 36 週接近劍突,隨後造成器官位移、胸廓形態改變與重心轉移。
早期內分泌支持同樣動態:hCG 維持黃體,使黃體素分泌持續,直到妊娠中期胎盤黃體素分泌建立。升高的雌激素與黃體素也會抑制 FSH/LH 分泌,有助防止妊娠期間排卵。子宮頸腺體分泌濃稠黏液,形成保護性黏液栓以防上行感染,直至與分娩相關的子宮頸擴張開始。妊娠早期子宮頸結締組織相對緊實以維持妊娠,臨產前最後 3 至 4 週則逐漸更具彈性。
陰道組織出現血管與結構性擴展,分泌物通常更濃稠、偏白且酸性增加。這有助於限制細菌上行,但也會增加念珠菌感染易感性。陰道與會陰組織亦會鬆弛並延展,為分娩做準備。乳腺腺體組織增大,乳頭/乳暈更突出且色澤加深,蒙哥馬利腺分泌增加以潤滑,初乳通常在約 12 至 16 週開始生成,但完整泌乳在產後前仍受荷爾蒙抑制。
心血管適應包括血容量增加(30-32 週時約 +1,500 mL,或較非妊娠基線高約 40-50%)、心輸出量增加(約 28-30 週時增加約 30-50%)、心率輕度上升(約 +15 至 +20 bpm)、周邊血管阻力下降及相對血液稀釋(生理性貧血)。每搏量也會增加(約 25-30%)。許多正常妊娠可聽到柔和收縮期血流雜音,血壓常在約 28 週達最低點,並於約 36 週回升至接近孕前;孕產婦脈搏常以較寬範圍解讀(約 60-120 bpm)。隨著子宮增大,心臟會向上並偏左移位。
血液學適應包含血漿擴張(約 50%)超過紅血球增加速度,因此即使攜氧需求上升,血比容趨勢仍會下降。妊娠期間高凝狀態加劇(如血漿纖維蛋白增加約 40%、纖維蛋白原增加約 50%),血小板計數可因稀釋略降,若合併靜脈鬱滯會增加靜脈血栓風險。
呼吸系統適應包括橫膈上抬(常約 4 cm)、呼吸型態由腹式轉向胸式、胸廓直徑增加(約 6 cm)、潮氣量增加(約 35-50%)以及輕度呼吸性鹼中毒。母體代謝率可上升約 15%,耗氧量增加約 20%,因此通氣需求提升常表現為輕度呼吸困難。與雌激素相關的鼻黏膜血管充血可造成鼻塞、充血或流鼻血。
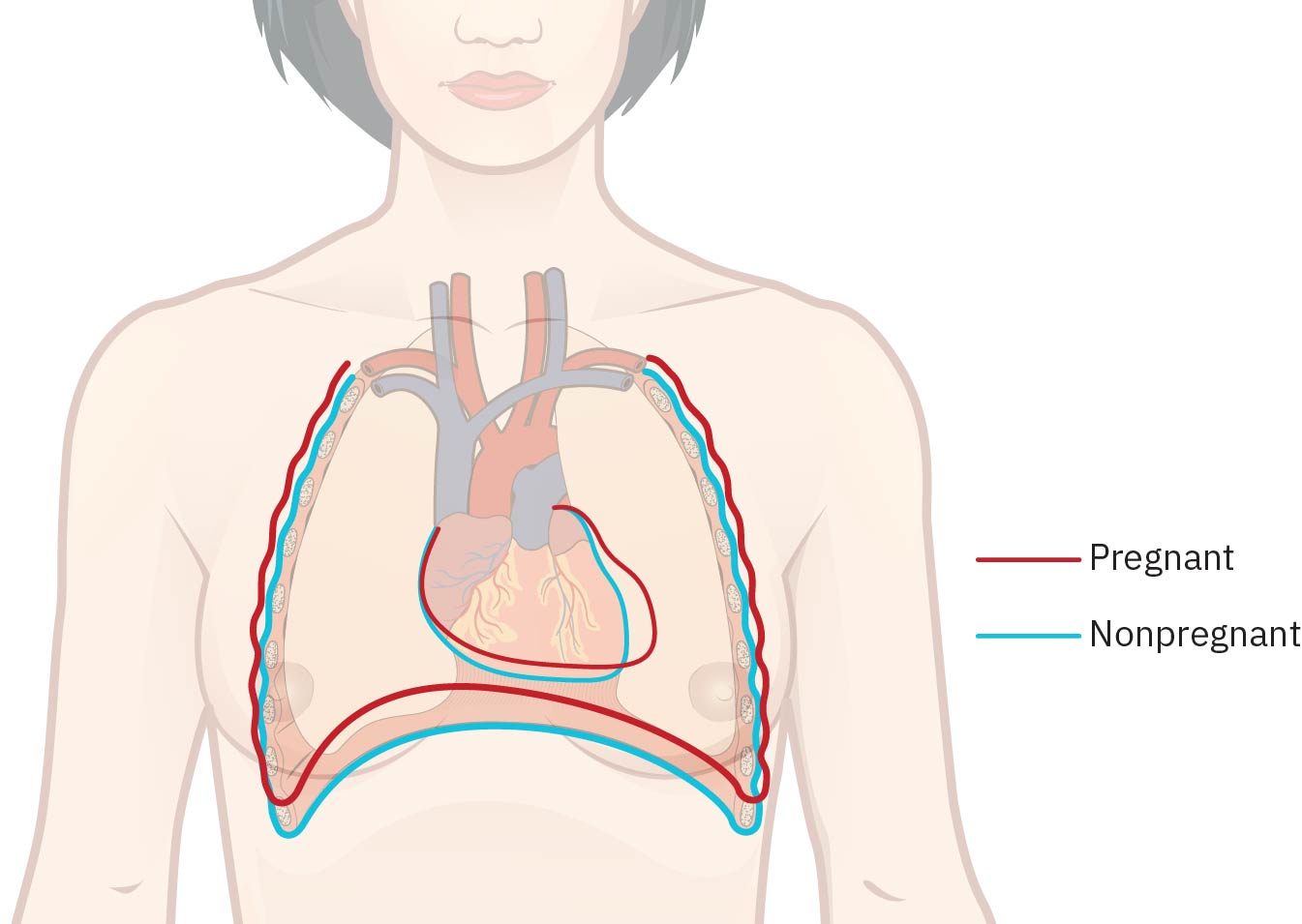 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
妊娠相關鼻炎伴隨鼻黏膜充血/水腫,可能增加打鼾與睡眠呼吸障礙負擔,因此夜間呼吸症狀惡化時,應結合高血壓風險脈絡(包含子癲前症線索)重新評估。
腸胃與口腔適應多由黃體素介導的腸胃蠕動減慢所致,可能導致噁心/嘔吐、逆流/GERD、胃排空延遲與便祕。口腔變化可包含味覺/嗅覺改變、唾液酸度升高、流涎增加,以及牙齦血管增生造成出血與牙周脆弱性上升。膽囊排空減慢會增加膽汁鬱積,並提高膽結石/膽囊炎風險,尤其在較高風險年齡族群。
腎臟與泌尿變化包括腎血流增加(約 50%)、濾過增加、膀胱張力下降、尿液鬱積風險上升,以及部分藥物腎排泄加快,進而提高 UTI 易感性與藥物調整需求。輕度尿糖/尿蛋白上升可能是濾過負荷造成的生理現象,但臨床仍需與病理狀態區分(如妊娠糖尿病或明顯腎臟疾病)。在部分治療情境中,腎清除改變需調整方案(如延長抗生素療程或更密切監測抗痙攣藥濃度)。
肌肉骨骼適應部分受鬆弛素與黃體素對骨盆關節及結締組織作用驅動,這有助於陰道分娩,但也會增加步態改變、圓韌帶不適、腰椎前凸相關背痛,以及重心轉移導致的跌倒風險。部分妊娠會出現腹直肌分離,並影響妊娠晚期核心支撐與產後恢復。少數情況下,鬆弛素效應過強可導致有症狀的恥骨聯合分離,表現為嚴重骨盆痛與行走受限。
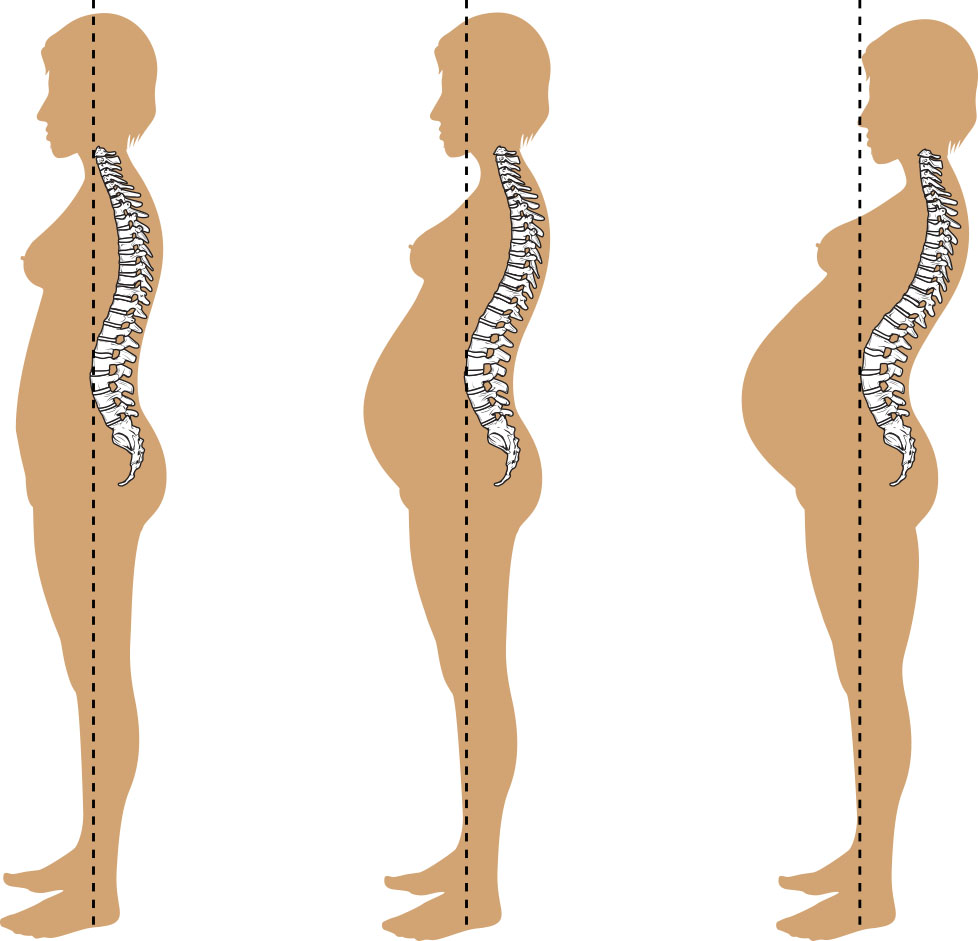 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.10.1.
免疫適應有助於胎兒耐受,但也會增加對特定感染的易感性,且部分自體免疫疾病在妊娠期間可能症狀負擔加重。
內分泌與代謝適應受胎盤激素(hCG、黃體素、雌激素、hPL、鬆弛素)強烈影響,以支持著床、子宮生長、胎兒代謝與母體組織變化。腦下垂體催乳素與催產素輸出在妊娠期間增加,為泌乳與分娩做準備。腎上腺-內分泌平衡也發生改變:血清皮質醇升高且排泄延遲,醛固酮支持液體/電解質平衡與血壓調節。
妊娠特異性甲狀腺-副甲狀腺適應也具臨床重要性。甲狀腺分泌增加以支持胎兒神經發育(包括 T3/T4 路徑需求);副甲狀腺素活性在各孕期改變,以維持胎兒骨骼生長所需的鈣磷平衡。隨著泌乳細胞活性擴增,催乳素可顯著上升;同時鬆弛素介導的血管擴張與結締組織效應有助於子宮胎盤適應與分娩準備。
隨胎盤與母體內分泌需求上升,胰島素阻抗增加,整體胰島素需求常隨孕週上升。母體基礎代謝率也會提高(常約 10-20%),氧氣需求增加,且液體滯留負擔會隨血漿容量擴張與胎兒-胎盤液體需求同步增加。
妊娠早期生理包含滋養層組織產生的 hCG 快速上升;hCG 可在受孕後約 7 至 12 天於血液檢出,並在受孕後約 2 週於尿液檢出,之後在孕早期快速上升,常於約 10 週達峰後下降。胎盤 hPL 逐步上升,通常在妊娠晚期(約 34 週)達峰,增加胎兒葡萄糖可用性並加重胰島素阻抗負擔。
臨床產科孕齡通常依末次月經第一天(LMP)計算,預產期約為 LMP 後 40 週,雖然由受孕推算的胎齡較短。妊娠歷程通常分為第一、第二、第三孕期,以利監測與衛教。
分類
- 生殖系統適應:子宮、子宮頸、陰道、卵巢與乳房變化。 Braxton-Hicks 宮縮可表現為輕度不規則子宮活動,通常在妊娠晚期前不會造成子宮頸改變。
- 孕期架構:第一孕期(至 13 週 6 天)、第二孕期(14 週至 27 週 6 天)與第三孕期(28 週至足月)。
- 心肺適應:容量擴張、血管阻力改變、血壓輕度下降後於妊娠後期相對回升、心臟移位與通氣型態改變。
- 腎臟/代謝適應:濾過增加、尿液鬱積、胰島素阻抗進展。
- 皮膚/肌肉骨骼適應:色素沉著增加、妊娠紋、姿勢/韌帶變化與重心改變。
- 神經-免疫-內分泌適應:睡眠/認知變化、支持胎兒耐受的免疫調節,以及荷爾蒙驅動的代謝調控。 例子包括夜尿與胎動造成睡眠中斷、短期專注與記憶下降、免疫耐受與病原防禦並存,以及支持妊娠與泌乳的甲狀腺/腦下垂體活性增加。
護理評估
NCLEX 重點
區分預期生理適應與需要緊急升級處置的妊娠併發症徵象。
- 趨勢監測生命徵象、水腫型態、心肺症狀與活動耐受度。
- 對有妊娠性鼻炎者評估打鼾加重、目擊性呼吸暫停或白天嗜睡,因睡眠呼吸障礙可與高血壓風險型態共存。
- 結合孕期脈絡判讀血液學趨勢,因生理性血液稀釋會降低妊娠期預期血紅素/血比容範圍。
- 評估妊娠晚期仰臥低血壓型態,並強化側躺姿勢以改善靜脈回流與胎盤灌流。
- 評估泌尿症狀、水合狀態與 UTI 風險線索。
- 監測常見腸胃與皮膚變化,同時篩檢重度或非典型表現。
- 篩檢常見神經-肌肉骨骼症狀(睡眠障礙、腕隧道/坐骨神經痛惡化、肌肉痙攣)及其功能影響。
- 評估血糖風險因子並強化妊娠糖尿病篩檢時窗教育。
- 記錄推定性、可能性與確定性妊娠徵象,並維持鑑別意識。
護理介入
- 提供依孕期分段的正常身體變化預期衛教。
- 教導逆流、便祕、水腫、呼吸困難與背痛的實用舒適措施。
- 強化符合妊娠需求的營養、補液與微量營養素指導。
- 衛教警示徵象(嚴重頭痛、視力改變、發燒、出血、劇烈疼痛、適用時胎動減少)。
- 協調貧血、糖耐量、UTI 與其他產前監測指標的及時追蹤檢查。
過度「正常化」錯誤
將所有妊娠不適都標記為「正常」可能延誤嚴重母胎併發症辨識。
藥理學
| 藥物類別 | 例子 | 關鍵護理注意事項 |
|---|---|---|
| prenatal-vitamins | 葉酸、鐵劑與鈣補充情境 | 支持母胎營養需求增加,並有助降低缺乏相關風險。 |
| antiemetics | 噁心/嘔吐症狀情境 | 使用妊娠安全選項,並監測補液狀態與體重趨勢。 |
臨床判斷應用
臨床情境
一名妊娠 32 週個案主訴呼吸困難加劇、下肢明顯水腫、持續頭痛與視力改變。
- 辨識線索:症狀超出常規生理適應預期。
- 分析線索:可能提示高血壓或心肺併發症風險。
- 優先假設:首要任務是立即進行母胎安全評估。
- 提出方案:升級評估、緊急取得生命徵象/檢驗數據,並協調產科複核。
- 採取行動:啟動快速分診流程,而非僅給予例行安撫。
- 評值結果:併發症風險被及早排除或治療,避免惡化進展。
相關概念
- 孕前照護 - 基線健康最佳化可改善對妊娠生理的適應。
- 生殖生命週期健康促進 - 妊娠適應是生命週期生殖照護的一部分。
- 泌尿道感染 - 腎臟/泌尿適應會提高感染易感性。
- 功能性生殖系統疾患 - 部分既有疾患可能於妊娠期間惡化或改變。
- 以個人與家庭為中心照護 - 衛教應符合個案目標、健康識能與文化脈絡。
自我檢核
- 正常妊娠中哪些心血管變化屬於預期?哪些屬危險警訊?
- 胎盤激素如何驅動母體代謝與全身適應?
- 哪些衛教最能協助孕婦區分預期變化與危險徵象?