妊娠第二孕期照護
關鍵重點
- 第二孕期就診在持續風險監測同時,胎兒評估會更細緻。
- 子宮底高度、胎心率與胎動趨勢是關鍵常規評估項目。
- 孕中期實驗室檢驗與結構超音波可辨識演變中的母胎風險。
- 教育重點在於與第一孕期不同的警示徵象。
- 常見時間節點包含約 16 到 20 週的結構超音波,以及約 24 到 28 週的妊娠糖尿病篩檢。
- 第二孕期高風險併發症包含流產路徑、子宮頸機能不全 與 Rh 同種免疫風險。
病理生理
第二孕期(約 14 週至 27 週 6 天)胎兒生長加速,母體適應持續。許多症狀可能改善,但也會出現新風險路徑,包含 早產 訊號、20 週後高血壓型態與血糖調節異常。
由於症狀意義會隨孕週改變,相同主訴在較早孕期與此階段可能代表不同風險。持續間期評估與趨勢導向解讀可避免延遲發現。
分類
- 常規監測領域:間期病史、生命徵象、水腫、子宮底高度與胎心監測。
- 實驗室領域:整合篩檢/四指標篩檢、貧血監測、血糖篩檢與 Rh 相關檢測。
- 影像領域:結構超音波與胎盤/胎兒生長評估。
- 教育領域:孕中期警示徵象與自我監測強化。
- 高風險併發症領域:中孕期流產、子宮頸擴張不足與 Rh 免疫血液學風險路徑。
護理評估
NCLEX 重點
應依孕週與趨勢評估症狀脈絡,而非將主訴孤立判讀。
- 取得間期病史,聚焦出血、液體滲漏、收縮/痙攣、頭痛、視覺改變、水腫與胎動減少。
- 在第二孕期追蹤中,將持續嘔吐、排尿痛伴間歇背痛、反覆頭暈/暈厥、持續腹痛或上腹痛、視覺改變視為升級線索。
- 若間期體重趨勢低於或高於預期(或出現體重下降),執行 24 小時飲食回顧與食慾變化檢視。
- 測量子宮底高度並與孕週預期比較。
- 從約 16 到 18 週至 36 週,子宮底高度(公分)預期約等於孕週(週數)。
- 以里程碑交叉檢視趨勢:16 週時子宮底通常位於恥骨聯合與肚臍中間,20 週時通常接近肚臍。
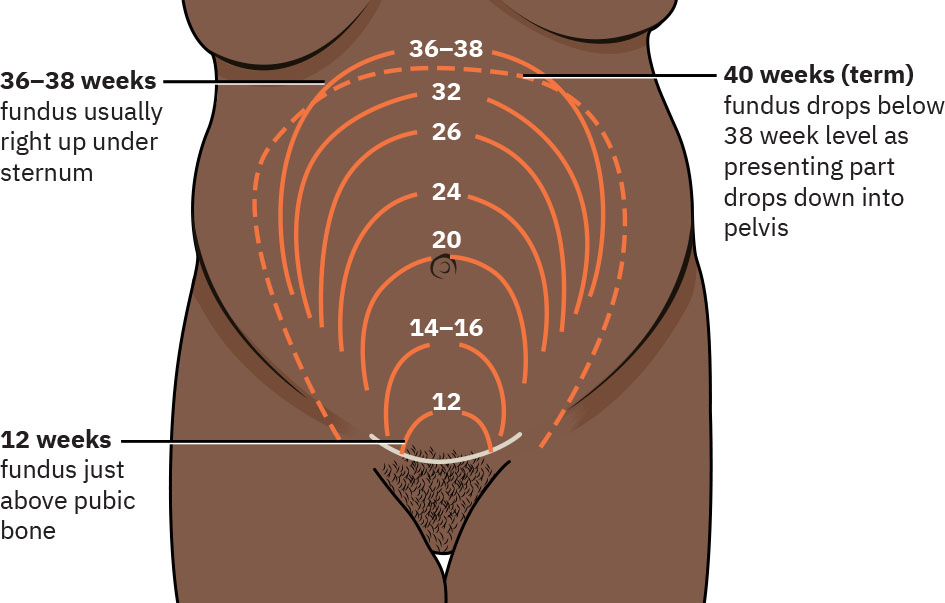 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.3.
- 聽診胎心率與節律;評估胎動型態變化。
- 將胎心率 110 至 160 bpm 視為預期基線,對持續偏離進行升級處置。
- 辨識胎心音在母體下腹最清楚常提示頭位,胎心音在較高位置最清楚則可能提示臀位。
- 在無併發症妊娠中,預期初次胎動感知約自 16 至 24 週開始,且隨時間增加。
- 教導經產婦可能比初產婦更早感知胎動。
- 回顧檢驗/影像結果並辨識異常追蹤需求。
- 依孕週情境解讀血壓:20 週前血壓達或超過 140/90 支持既有高血壓疑慮;20 週後新發血壓升高/蛋白尿則提高子癇前症疑慮。
- 將尿液 nitrites 陽性視為可能 UTI,需進一步臨床評估。
- 回顧第二孕期 CBC 趨勢,辨識貧血與血小板低下風險訊號(包含相對基線下降)。
- 將第二孕期血紅素低於約 10.5 g/dL 升級為可能缺鐵性貧血路徑,需檢視治療。
- 將血小板較基線顯著下降或低於約 150,000/uL 升級為可能高血壓/肝臟併發症線索。
- 篩檢影響遵從性的社會與可近性障礙。
護理介入
- 強化營養、活動、補水與症狀自我監測。
- 強化單純第二孕期照護的預期常規就診頻率約每 4 週一次。
- 使用孕週情境教學:20 週前痙攣/出血可提示流產;20 週後類似症狀則提高 早產 疑慮。20 週前水腫可能提示潛在心臟疾病;20 週後水腫則提高高血壓疾病疑慮。
- 以白話方式強化胎兒里程碑教學,包含初次胎動趨勢與約 23 到 24 週開始產生表面活性劑的可存活性脈絡。
- 將體重趨勢作為營養可近性篩檢:對體重下降評估疾病或食物不安全;對快速增重評估液體滯留或低活動型態。
- 說明篩檢目的與限制(風險分層而非確診)。
- 強化第二孕期關鍵檢查時機(結構超音波約 16 到 20 週;妊娠糖尿病篩檢約 24 到 28 週)。
- 對異常發現協調追加檢驗或專科轉介。
- 釐清何時需緊急聯繫與何時適合常規追蹤。
- 維持照護連續性紀錄,支援第三孕期轉銜規劃。
孕週脈絡誤判
若將第二孕期警示症狀當作第一孕期「正常」處理,可能延誤早產或高血壓照護。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [anemia-overview-and-transfusion-thresholds] (iron-supplementation) | [iron-deficiency-anemia] treatment contexts | 當第二孕期血紅素趨勢顯示缺乏時使用。 |
| rh-immune-globulin | Rh-negative pregnancy prophylaxis contexts | 依流程給藥,以降低同種免疫風險。 |
臨床判斷應用
臨床情境
一名 24 週病人回報在先前就診正常後,出現持續頭痛、視力模糊與新發手部水腫。
- 辨識線索:此症狀群在 20 週後具警訊意義。
- 分析線索:型態可能提示高血壓疾病而非一般不適。
- 優先假設:優先任務是立即母胎風險評估。
- 產生方案:升級評估、取得目標性檢驗/生命徵象並安排提供者檢視。
- 採取行動:啟動緊急分流路徑。
- 評估結果:併發症被即時辨識或排除。
相關概念
- 妊娠第一孕期照護 - 早期基線發現可引導第二孕期判讀。
- 妊娠第三孕期照護 - 孕中期趨勢會引導晚孕監測強度。
- 子宮頸機能不全 - 孕中期無痛性子宮頸擴張需緊急升級規劃。
- 胎兒生長與發育 - 結構與生長里程碑會形塑第二孕期檢查。
- 妊娠引起的生理變化 - 正常適應型態可協助避免過度/不足分流。
- 以個人與家庭為中心照護 - 教育應與病人目標與情境一致。
自我檢核
- 第二孕期哪些症狀需要當日升級?
- 在諮詢語言中,篩檢與診斷檢查有何差異?
- 為何子宮底高度趨勢比單次測量更有價值?