胎向、先露、胎方位與先露高低
重點整理
- 胎兒朝向決定產程動力轉化為子宮頸變化與下降的效率。
- 評估結合腹部觸診(Leopold maneuvers)、陰道解剖標誌,並在需要時以超音波確認。
- 縱向頭位通常最有利於陰道生產,而橫位與常規陰道生產不相容。
- 先露高低記錄胎兒相對坐骨棘的下降程度,
0代表銜接。- 枕後位是常見頭位胎方位不正(約占頭位生產 15% 至 30%),臀位約占 3% 至 4% 分娩。
病理生理
胎兒通過母體骨盆需要先露部與骨盆徑線對齊。分娩過程中,胎頭塑形與旋轉運動可減少有效胎兒徑線並支持下降;未融合顱縫與囟門允許適應性塑形且不致造成持久損傷。
當胎向、先露或胎方位不利時,產程可能延長、下降停滯,且胎兒壓力風險增加。準確評估可協助護理師區分預期變異與需升級處置的方位不正。 胎向特指胎兒長軸與母體長軸關係。足月時大多數胎兒(超過 95%)為縱向;接近足月時持續非縱向胎向會提高操作性分娩風險。
分類
- 胎向(Lie):縱向與非縱向(斜位或橫位)。橫位與母體軸線垂直(常描述為背上或背下),足月時通常與常規陰道生產不相容。
- 斜位模式:軸線介於縱向與橫向之間;部分可在活躍產程宮縮壓力下轉為縱向,但若持續且先露部未形成有效子宮頸受壓,可能減緩進展。
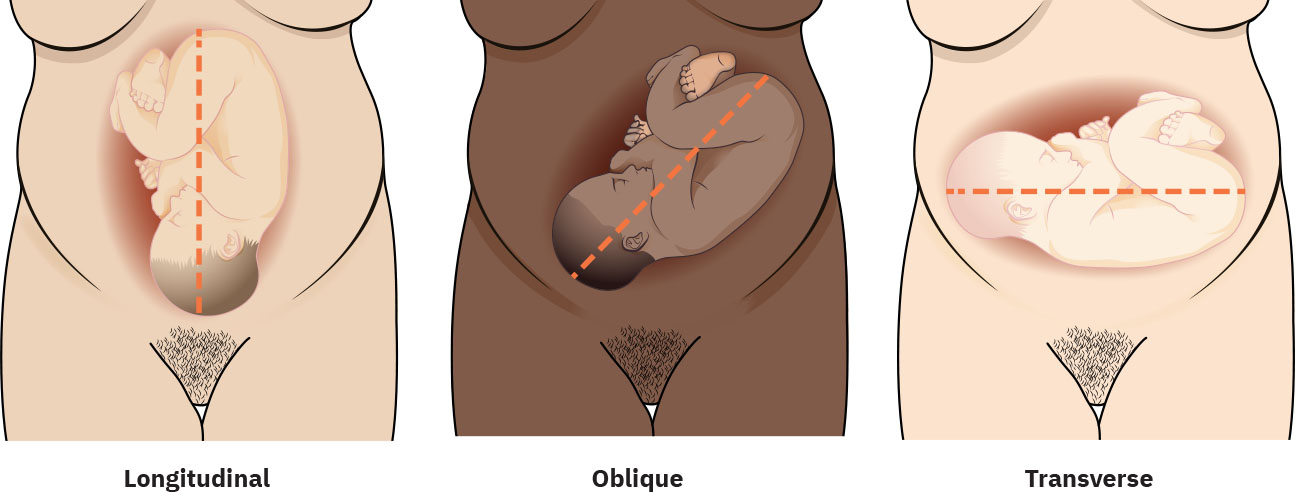 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
- 先露(Presentation):頭位、臀位或肩先露。
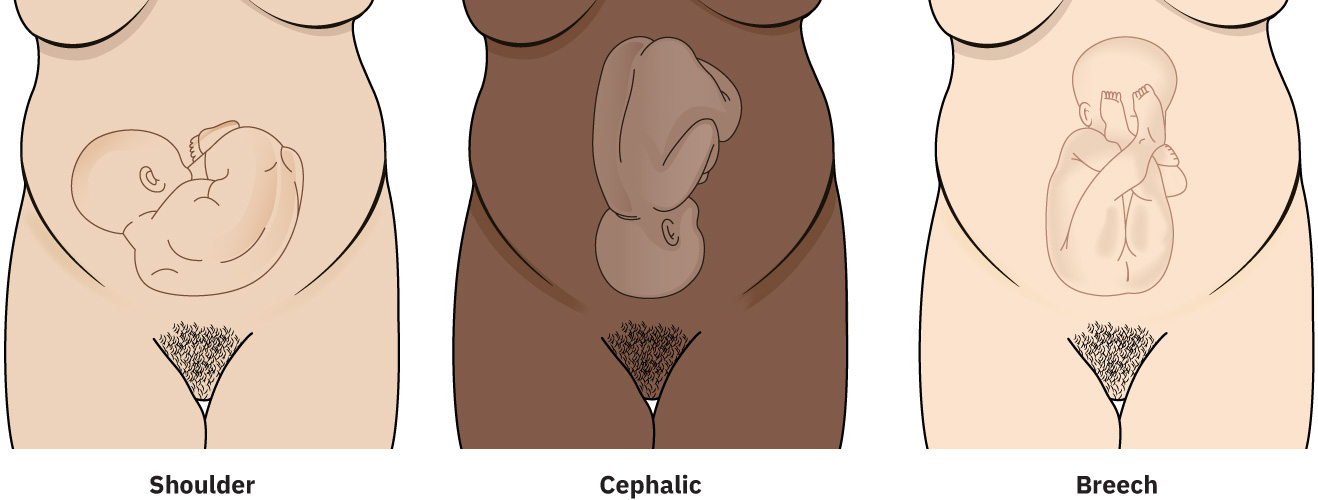 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.11.4.
- 胎勢(Attitude):頭頸屈曲或伸展程度(例如頂先露、額先露、面先露)。頭頸屈曲(頂先露)是足月常見狀態,因可減少先露徑線;去屈曲/伸展會增加額先露或面先露風險,而面先露反映在骨盆入口處完全伸展。
- 胎方位(Position):先露部與母體骨盆標誌的關係(例如 LOA、ROA、LOP、ROP、OT、mentum 變體)。
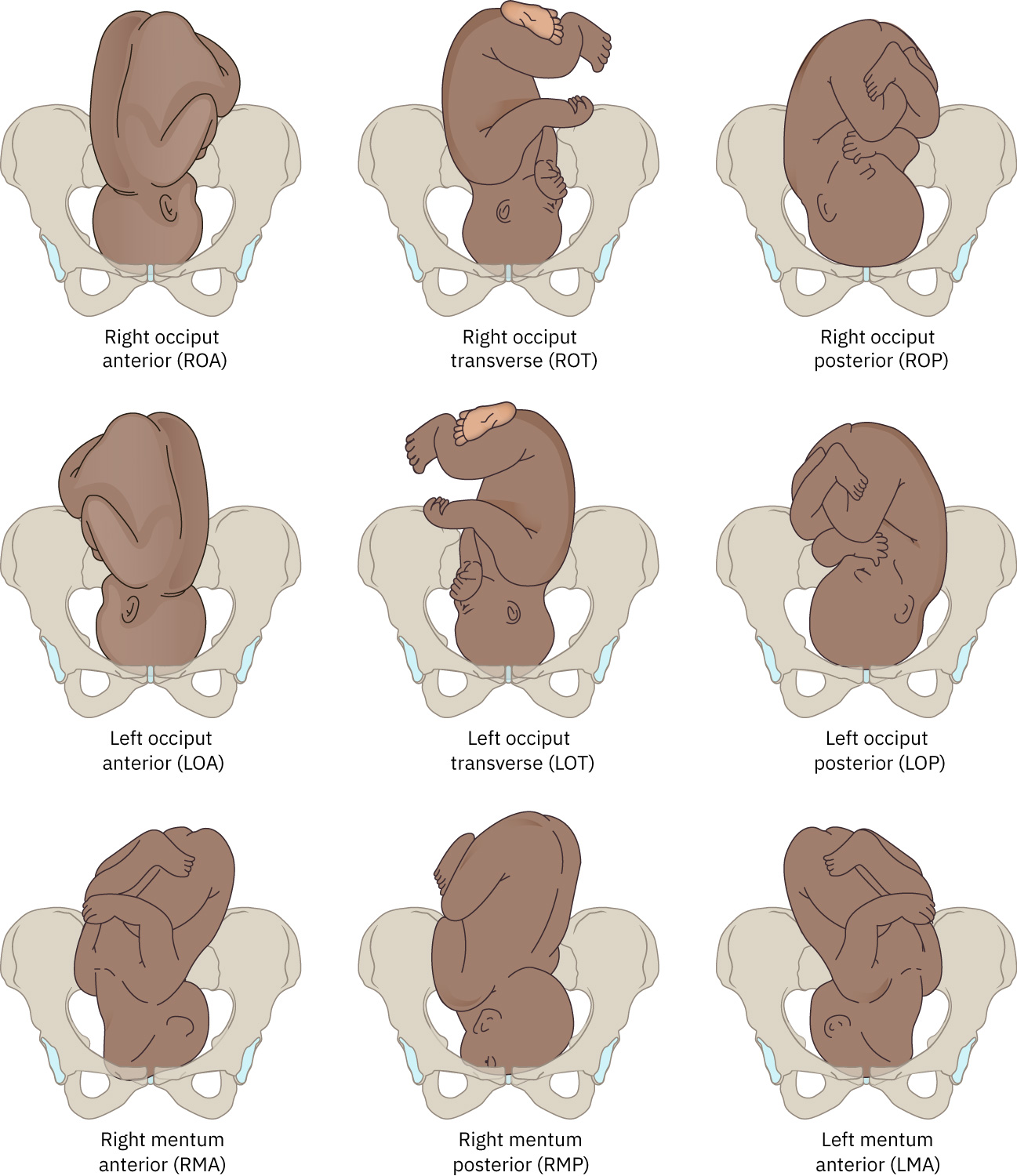 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
- 先露高低(Station):先露部相對坐骨棘位置,自
-5至+5;0為銜接。
常見先露異常與胎方位不正風險因子:
頭位先露是指胎頭為子宮下段先露部。臀位先露是指臀部或下肢為先露;常見亞型包括伸腿臀位(frank)、完全臀位(complete)、不完全臀位(incomplete)與足先露臀位(footling)。 臀位特定情境:
- 足月臀位約占 3% 至 4%;早產孕齡發生率更高,且許多胎兒會在約 34 週前後轉為頭位。
- 足先露臀位臍帶脫垂風險最高;伸腿臀位脫垂風險較低,但仍需審慎分娩規劃。
- 臀位生產有胎頭嵌頓與創傷風險,因後娩胎頭可能無法有效塑形。
- 在特定臀位情境(例如巨大兒、羊水過少、骨盆狹窄或既往剖腹產疤痕)常傾向選擇擇期剖腹生產,因周產期結果風險較高。
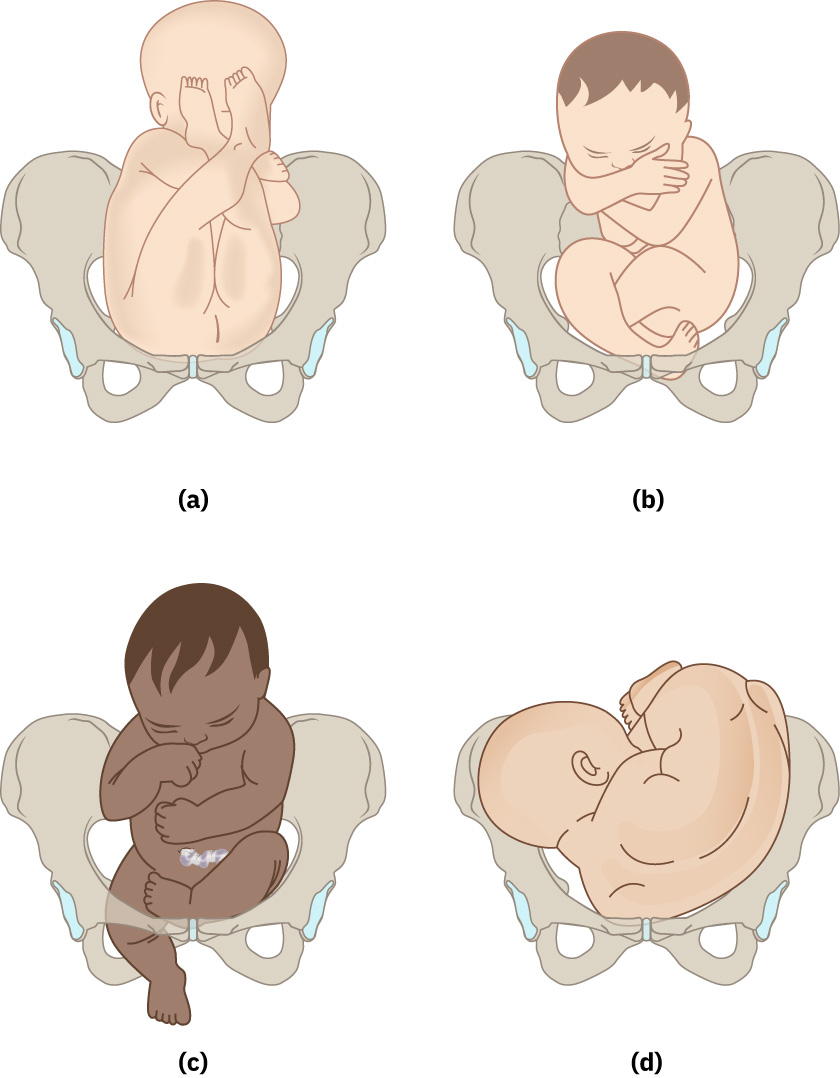 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.15.1.
護理評估
NCLEX 焦點
優先題常測試胎兒對線是否可解釋產程進展緩慢,以及哪些發現需升級處置。
- 在侵入性評估前,先以 Leopold maneuvers 估計胎向與先露部。
- 在適當情況下以陰道檢查確認先露部發現,並與 Leopold 結果對照。
- 使用分階段流程:先由 Leopold 檢查中的胎向/先露/胎背位置與胎勢推斷可能方位,再依陰道觸診先露部特徵對照母體骨盆標誌,以確定最終方位。
- 陰道檢查時辨識矢狀縫與囟門標誌,以推斷枕骨朝向與胎勢。
- 對頂先露評估,先追蹤矢狀縫方向(前後、斜向或橫向),再區分後囟門(通常較緊、Y 形、三縫匯合)與前囟門(菱形、四縫匯合)。
- 評估胎頭入盆是否為正中對稱(synclitic)或前/後不對稱(asynclitic),因 asynclitic 型態可能導致異常產程進展。
- 結合宮縮/用力脈絡追蹤先露高低趨勢,而非僅依單次測量。
- 以坐骨棘作為先露高低標誌,並辨識坐骨棘明顯突出/內縮可能提示中骨盆容量受限。
- 辨識常見術語與縮寫:
R/L:母體骨盆右側或左側。O/M/S:先導點為枕骨(occiput)、頦部(mentum)或薦骨(sacrum)。A/P/T:母體參考方向為前、後或橫向。
- 對持續非縱向胎向、先露不清或檢查結果不一致者升級處置;必要時申請超音波確認。
- 將足月持續橫位視為陰道生產高風險不相容情境,並及早升級至提供者層級進行生產規劃。
- 當在宮縮充分下下降仍停滯時,結合產道線索與胎兒朝向發現(入口、中骨盆、出口充分性)綜合判讀。
- 溝通胎方位時正確使用先導點:頂先露用枕骨、臀位用薦骨、面先露用頦部、肩先露用肩峰。
- Leopold maneuvers 可偵測許多胎方位不正,但確認精準度有限;若目標性姿勢調整效果不佳,應重複評估、測試替代策略並用超音波確認。
護理介入
- 在安全前提下,優化母體姿勢與活動以促進旋轉/下降。
- 使姿勢策略符合下降層級:胎頭較高時優先步行/擺動、產球髖部活動或弓步/側臥;胎頭較低但停滯時採支撐式深蹲、直立姿勢或四足跪姿擺動。
- 交班與提供者更新時,清楚溝通胎兒朝向發現。
- 以白話語言強化個案/家屬教育,說明胎兒朝向如何影響產程進展與介入選項。
- 當先露或胎向與安全陰道進展不相容時,預備操作分娩/剖腹生產備援方案。
- 對枕後位不正,支持促旋轉的母體姿勢(四足跪姿、前傾位或側臥)並再評估下降/旋轉趨勢。
- 對面先露,清楚溝通頦位朝向:頦前位可能通過出口,而持續頦後位通常需升級至剖腹生產路徑。
- 在病房技術與個案偏好支持下,可考慮側臥位放鬆(side-lying release)合併花生球,或 rebozo 對抗壓等輔助方式。
- 對接近足月且持續斜位或橫位者,將諮詢與可能 ECV 適應症或剖腹生產路徑對齊,並強調矯正失敗常轉為計畫性手術生產。
External Cephalic Version (ECV) Considerations
ECV 是由提供者執行的腹部手法,用於在分娩前或臨近分娩決策時窗將異常先露胎兒旋轉為頭位胎向。
- 報告 ECV 成功率約為 58%。
- 較高成功率情境包括經產婦、先露部未銜接、後壁胎盤與正常羊水量。
- 禁忌症包含縱切剖腹疤痕病史、多胞胎妊娠、羊水過少、子宮/胎兒異常、非安心 FHR 與胎兒生長受限。
- 程序風險諮詢包括短暫胎兒心搏過緩/FHR 異常、胎膜破裂、陰道出血、臍帶脫垂、胎盤早期剝離、死產與緊急剖腹生產。
- 子宮放鬆輔助可包括 terbutaline、nifedipine 或硬膜外支持。
- 嘗試抬高先露部並旋轉至頭位時,胎兒狀態監測常使用超音波和/或都卜勒。
- 手動旋轉路徑在成功時,可將胎兒由臀位經橫向轉為頭位先露。
- 護理角色包括核對同意、依醫囑準備藥物/止痛、持續胎兒評估,以及在惡化或 ECV 失敗需緊急剖腹時,立即手術室/團隊待命。
- 若 ECV 成功,可恢復陰道生產適合度;若不成功,通常進入計畫性剖腹生產。
誤分類風險
誤判胎方位可能延誤必要介入並惡化母胎結果;不確定時應重複評估並結合影像。
臨床判斷應用
臨床情境
一位產婦在強宮縮下仍下降緩慢,檢查提示持續枕後位。
- Recognize Cues: 動力充分但下降進展受限。
- Analyze Cues: 胎兒方位因子可能是進展受限主因。
- Prioritize Hypotheses: 持續方位不正且難產風險上升。
- Generate Solutions: 姿勢調整策略、聚焦再評估與通知提供者。
- Take Action: 執行姿勢變換並再評估先露高低/旋轉趨勢。
- Evaluate Outcomes: 下降改善,或升級至程序性生產規劃。
相關概念
- 影響分娩與出生過程的因素 - passenger 與 passageway 領域依賴胎兒朝向。
- 第一產程護理 - 早期朝向評估有助分流與進展判讀。
- 第二產程護理 - 胎方位與先露高低趨勢可引導用力支持與升級時機。
- 產程遲滯 - 胎方位不正與先露異常是產程延長主因。
- FHR 與 UC 介入架構 - 當下降受阻時可能出現非安心胎兒模式。
自我檢核
- 哪些胎向/先露組合通常與陰道生產相容?
- 先露高低趨勢如何細化用力有效性的判讀?
- 哪些檢查不確定性應觸發床邊超音波確認?