双相障碍
关键点
- 双相障碍表现为抑郁与躁狂/轻躁狂之间反复的心境极性转换。
- 躁狂要求持续至少一周的心境高涨或易激惹并伴精力增加及明显功能受损;重度发作可能需住院并可进展为精神病性表现。
- 一次确诊躁狂发作即可将诊断从单相抑郁转变为双相谱系疾病。
- 双相 I 型包括躁狂加抑郁;双相 II 型包括轻躁狂加抑郁;环性心境障碍包括阈下波动症状。
- 当双相样症状具有临床意义但未完全符合双相 I/II 型或环性心境障碍标准时,使用
其他特定和未特定双相诊断。- 重度躁狂性精神病可类似精神分裂谱系表现;鉴别诊断依赖纵向心境发作模式,而非单一横断面精神病性快照。
- 急性躁狂期需要安全、结构化与清晰沟通边界。
- 双相抑郁期具有显著自杀风险;部分队列报告其自杀死亡率约为一般人群的 20 倍。
- 长期结局可通过药物、心理治疗、节律/复发管理联合而改善;当重症在标准治疗下持续时,可升级至 ECT 或其他脑刺激选项。
- 护理照护会随阶段调整,同时维护自主、尊严与连续性。
病理生理
双相障碍可能源于遗传易感性、神经递质失调、昼夜节律不稳定和环境应激触发因素的相互作用。极性转换会改变睡眠、判断、冲动控制和功能能力。
共病焦虑、物质使用和自杀倾向会增加复杂性与风险。
新兴神经生物学研究还提示双相谱系疾病存在细胞内钙信号改变,这与部分治疗方案中某些抗癫痫心境稳定剂的观察获益一致。
伴混合特征的抑郁发作是重要风险信号,因为在部分个案中其可先于后续双相 I/II 型诊断演化出现。
分类
- 极性状态:抑郁发作、躁狂发作、轻躁狂发作和混合特征。
- 双相 I 型障碍:躁狂发作(可伴或不伴精神病性症状)并随时间出现抑郁发作。
- 双相 II 型障碍:轻躁狂发作和抑郁发作,但无完整躁狂发作。
- 环性心境障碍:具有轻躁狂/抑郁症状波动,但不满足完整双相标准。
- 其他特定/未特定双相障碍:具有双相模式症状并造成临床相关痛苦/功能受损,但不符合核心双相类别完整标准。
- 快速循环模式:12 个月内至少 4 次躁狂/轻躁狂/抑郁发作;可表现为非常短的循环间隔和更高功能负担。
- 严重度情境:症状负担可从轻度功能干扰到需住院危机不等。
- 治疗阶段:急性稳定阶段与维持/复发预防阶段。
发作标准速览
- 躁狂发作:心境高涨/易激惹并伴精力增加,持续至少 1 周且存在明显功能受损;可能需要住院。
- 轻躁狂发作:相似症状群持续至少连续 4 天并可观察到变化,但无明显功能受损/住院需求。
- 精神病性规则:若存在精神病性特征,则该发作按定义归类为躁狂。
- 双相抑郁发作:至少 2 周且至少 5 项抑郁症状,包括抑郁心境或兴趣/愉悦丧失。
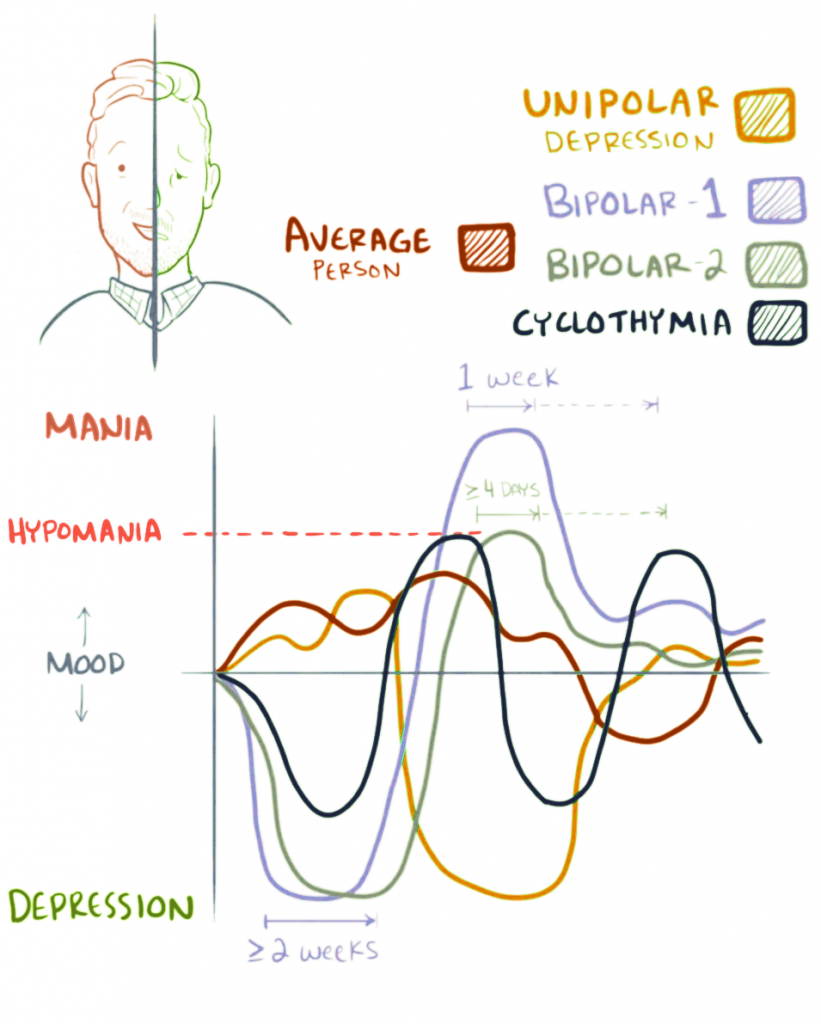 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.8.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.8.2.
护理评估
NCLEX 重点
先区分躁狂与轻躁狂,并优先评估即时安全/冲动风险。
- 评估当前极性状态、症状强度及是否存在精神病性表现。
- 当躁狂、轻躁狂或精神病性症状降低洞察时,从家庭/重要他人获取补充病史,以提高时间线与风险判断准确性。
- 评估经典躁狂线索:夸大、自觉睡眠需求减少、言语急迫、思维奔逸、易分心、目标导向活动过度和高风险行为。
- 在躁狂精神状态检查中,记录定向力波动、从欣快到易激惹的情绪不稳、挑衅/夸张或疏于修饰的仪容、话多/语速加快、思维松弛/押韵联想、幻觉/偏执线索及注意与判断受损。
- 存在精神病性表现时,评估纵向心境时间线和既往发作模式,以区分双相谱系精神病与原发性精神病障碍轨迹。
- 评估睡眠中断、冲动性、冒险行为和自杀意念。
- 同时评估自伤与他伤危险(自杀、他杀或暴力意念),包括冲动相关法律/财务危害(如鲁莽消费),必要时可能需临时外部控制。
- 在双相抑郁阶段,评估精神病性抑郁内容(如罪恶/灾难妄想或强化无价值感的声音),一旦存在即刻升级自杀风险处置。
- 评估共存障碍(如焦虑障碍、ADHD、物质使用障碍和进食障碍模式),因为共病会改变风险与治疗优先级。
- 初始躁狂评估时,筛查甲状腺功能障碍和物质中毒/戒断模式(如酒精、镇静药、可卡因、甲基苯丙胺、PCP),这些可模拟双相谱系发作。
- 在可用时,使用双相聚焦工具进行基线与趋势追踪(如 MDQ、YMRS 含家长版本和 Altman 自评躁狂量表)。
- 评估躁狂期间生理不稳定,包括脱水风险、营养/液体摄入不足、睡眠缺失、便秘、卫生缺陷和电解质异常。
- 对疑似双相发作纳入基线医学检查(TSH、CBC、化学面板、尿毒理),并随治疗进展追踪用药安全实验室指标(治疗药物浓度、肾/肝功能、甲状腺/钙、钠、红细胞压积、白蛋白、前白蛋白)。
- 以个案自身表述开始心理社会评估,再用聚焦提问(如 PQRSTU)明确躁狂触发模式、症状强度、持续时间和洞察。
- 整合文化构成与灵性病史问题(如 CFI/FICA 领域),以个体化照护并避免将文化常态或灵性框架体验误标为病理。
- 评估用药依从性、不良反应和既往反应史。
- 评估共存物质使用及社会决定因素压力源。
- 在儿科病例中,评估与 ADHD/ODD/品行/焦虑表现的重叠并评估照护者负担。
- 在儿科双相表现中,关注显著易激惹、重度心境不稳、睡眠模式改变、破坏性爆发及抑郁性退缩/躯体主诉。
- 在老年人中,将约 60 岁后新发躁狂视为非典型并升级医学病因评估(如卒中、甲状腺功能障碍、痴呆)。
- 评估家庭动力质量(支持性与冲突/应激放大型),因其会改变复发风险和治疗依从性。
- 评估个案/家庭/支持者报告的早期复发线索。
护理干预
- 在躁狂期使用低刺激环境、简明指令和坚定且尊重的边界。
- 在躁狂升级期间,使用简短具体语句、中性设限和重定向;避免权力对抗、玩笑/陈词滥调及探索性追问。
- 在抑郁期使用共情沟通并积极监测自杀风险。
- 在躁狂沟通中保持平静语调和清晰指令,除非即时安全需要重定向,否则避免直接对抗夸大内容。
- 在急性躁狂期间实施生理照护:频繁提供高热量/高蛋白加餐和液体(包括手抓食物)、保护性休息常规、避免咖啡因、预防便秘和分步骤卫生提示。
- 在急性躁狂入院计划中,目标为症状稳定与安全,同时降低刺激/活动并保护睡眠窗口(早期稳定通常至少约 4-6 小时/夜),并维持水合与营养摄入。
- 按需在双相照护计划中纳入常见高优先护理诊断:
受伤风险、自杀风险、暴力风险、沟通/认知受损、自理缺陷、营养受损、睡眠紊乱、疲劳、社会隔离和灵性痛苦风险。 - 按疾病阶段区分结局目标:急性躁狂目标强调即时安全与生理稳定;维持期目标强调触发因素预防、治疗参与和持久应对技能。
- 制定阶段匹配 SMART 结局(如:本班次中在采取行动前表达自伤想法;送餐后 1 小时内进食;在维持期计划窗口内每日参加预定门诊小组)。
- 支持用药依从性及常规实验室/不良反应监测(如锂盐安全监测)。
- 使用 APNA 实施领域构建双相干预:照护协调、健康教学/健康促进、药理-生物-整合疗法、环境治疗及治疗性关系/咨询。
- 在照护协调工作中,保持跨人员的跨专业安全期望一致,支持过渡(入院/出院),并在有指征时连接门诊/社区/同伴支持或住房资源。
- 在健康教学工作中,强化早期预警识别、心境追踪、复发预防常规和物质回避;处理污名与自我倡导障碍。
- 在药理/整合工作中,讲解预期药物反应时间线和毒性线索,复核监测实验室,并在风险指征下使用观察给药保障(如在个案面前开药)。
- 在环境计划中,维持结构化低刺激场景,在躁狂升级期间避免竞争性活动,并在判断不安全时保管贵重物品以减少财务或法律伤害。
- 在重度躁狂期间,在注意与边界改善前,优先短时 1:1 结构化接触而非大组活动安排。
- 在维持期计划中,评估并处理发作后后果(人际、职业、教育、财务)、治疗矛盾心理和增加复发风险的物质自我药疗模式。
- 对升级性激越,尽早尝试降级;若迫近伤害风险仍持续,按政策实施限制最少的紧急控制与医嘱快速镇静药物方案(如抗精神病药 +/- 苯二氮䓬类)。
- 主要在急性躁狂症状开始缓解后进行双相自我管理教学,因为重度躁狂会降低学习准备度。
- 纳入实用教育目标:治疗承诺、按约就诊、用药依从、日常结构(睡眠/进餐/活动)、早期预警信号(如睡眠需求减少)、压力管理技能和支持小组衔接。
- 持续对照 SMART 目标再评估:医学稳定(营养/睡眠/实验室/活动)、自理参与、自/他安全、治疗环境参与、边界控制、沟通适切性、疾病洞察、治疗范围内用药耐受性及出院计划参与。
- 在急性躁狂中使用简洁的行为导向记录(如 SOAP 风格),主观陈述用直接引语,客观线索记录言语急迫、易分心、侵入行为、活动过度、边界违越及当前自/他伤风险状态。
- 强化维持工具,如自我照护日志(生命图)以随时间追踪心境、睡眠、治疗和触发因素。
- 强化关于触发因素、睡眠规律和复发行动计划的心理教育。
- 在可用时整合双相聚焦心理治疗路径,包括人际与社会节律治疗(IPSRT)及家庭聚焦治疗。
- 指导支持复发预防的生活方式保护常规:规律有氧活动(加可耐受的力量/柔韧训练)、一致睡眠-觉醒作息、均衡饮食模式、正念/压力调节练习,以及避免酒精/烟草/娱乐性药物。
- 协调心理治疗和家庭聚焦干预以改善长期稳定性。
极性不匹配治疗
极性评估不足可导致加重不稳定的干预(如抗抑郁药激活监测不足)。
药理学
核心药物类别包括心境稳定剂、部分非典型抗精神病药和辅助治疗。锂盐可在约 1-3 周内减轻躁狂症状,具有抗自杀获益,并需严格血药浓度监测(典型治疗范围:急性目标约 0.8-1.2 mEq/L,维持目标约 0.8-1.0 mEq/L;重度毒性风险在约或高于 2.0 mEq/L 时上升)。丙戊酸在部分个案中可降低发作频率/严重度。护理优先事项包括毒性监测(尤其锂盐)、相互作用核查、水合指导及跨阶段依从支持。
在双相抑郁发作中,抗抑郁药通常与心境稳定剂和(或)抗精神病药联用,而非单药治疗,因为无对冲的抗抑郁药暴露可诱发躁狂转换。
锂盐宣教应包括钠和水合平衡(脱水或钠骤变可诱发毒性)及分期毒性线索:早期胃肠不适/细震颤/多尿-乏力,中度粗震颤-意识混乱-步态不稳,重度癫痫发作-昏迷-少尿/无尿-心律失常并需紧急升级。
临床判断应用
临床情景
一名急性躁狂个案睡眠极少、言语急迫、夸大、自发性挥霍,并在拒绝常规用药时出现易激惹升级。
- 识别线索:高风险躁狂综合征,伴判断受损和潜在安全威胁。
- 分析线索:在开展更深层洞察导向干预前,需先即时稳定。
- 优先假设:优先目标是行为安全与快速心境稳定。
- 提出方案:实施结构化环境、用药支持和密切监测。
- 采取行动:应用降级干预、协调开方调整并联动支持系统。
- 评估结果:追踪睡眠恢复、激越下降和决策控制改善。
相关概念
- 抑郁障碍 - 涵盖抑郁极性重叠与鉴别需求。
- 心境障碍谱系 - 将双相疾病置于维度化心境框架中。
- 自伤与自杀 - 处理双相各阶段升高的自杀风险。
- 精神药理学 - 扩展药物机制与安全管理细节。
- 个案参与 - 支持持续依从与复发预防协作。