Mga Pattern ng Fetal Heart Rate at Contraction
Mahahalagang Punto
- Ang normal na fetal heart rate baseline ay 110 to 160 bpm na sinusukat sa loob ng 10-minute segment.
- Ang moderate variability (6 to 25 bpm) ang pinaka-reassuring na variability pattern.
- Ginagabayan ng uri at timing ng deceleration ang urgency: karaniwang benign ang early, habang pinapataas ng late, repetitive variable, at prolonged patterns ang concern sa hypoxia.
- Ang uterine tachysystole at pag-usad ng Category II to III tracing ay nangangailangan ng mabilis na reassessment at escalation.
Patopisyolohiya
Ipinapakita ng fetal heart rate (FHR) ang dynamic autonomic regulation at oxygenation status sa panahon ng labor. Karaniwang nagpapataas ng FHR ang sympathetic input, habang nagpapababa naman ang parasympathetic input; binabago ng mga pagbabago sa oxygenation at acid-base status ang balanseng ito at lumilikha ng mga makikilalang tracing patterns. Ang beat-to-beat variability ay mahalagang marker ng buo na fetal CNS-autonomic responsiveness; karaniwang tumutugma ang moderate variability sa mas mabuting oxygenation at acid-base status.
Maaaring pansamantalang makaapekto ang uterine contractions sa placental at cord blood flow. Kaya nakabatay ang pattern interpretation sa pagsasama ng baseline rate, kalidad ng variability, periodic accelerations/decelerations, at contraction context sa halip na sa iisang tracing feature lamang.
Klasipikasyon
- Baseline: Average FHR sa 10 minutes, hindi kasama ang major periodic changes at marked variability, at karaniwang idinodokumento sa 5-bpm increments; ang tachycardia ay higit sa 160 bpm sa loob ng 10 minutes at ang bradycardia ay mas mababa sa 110 bpm sa loob ng 10 minutes.
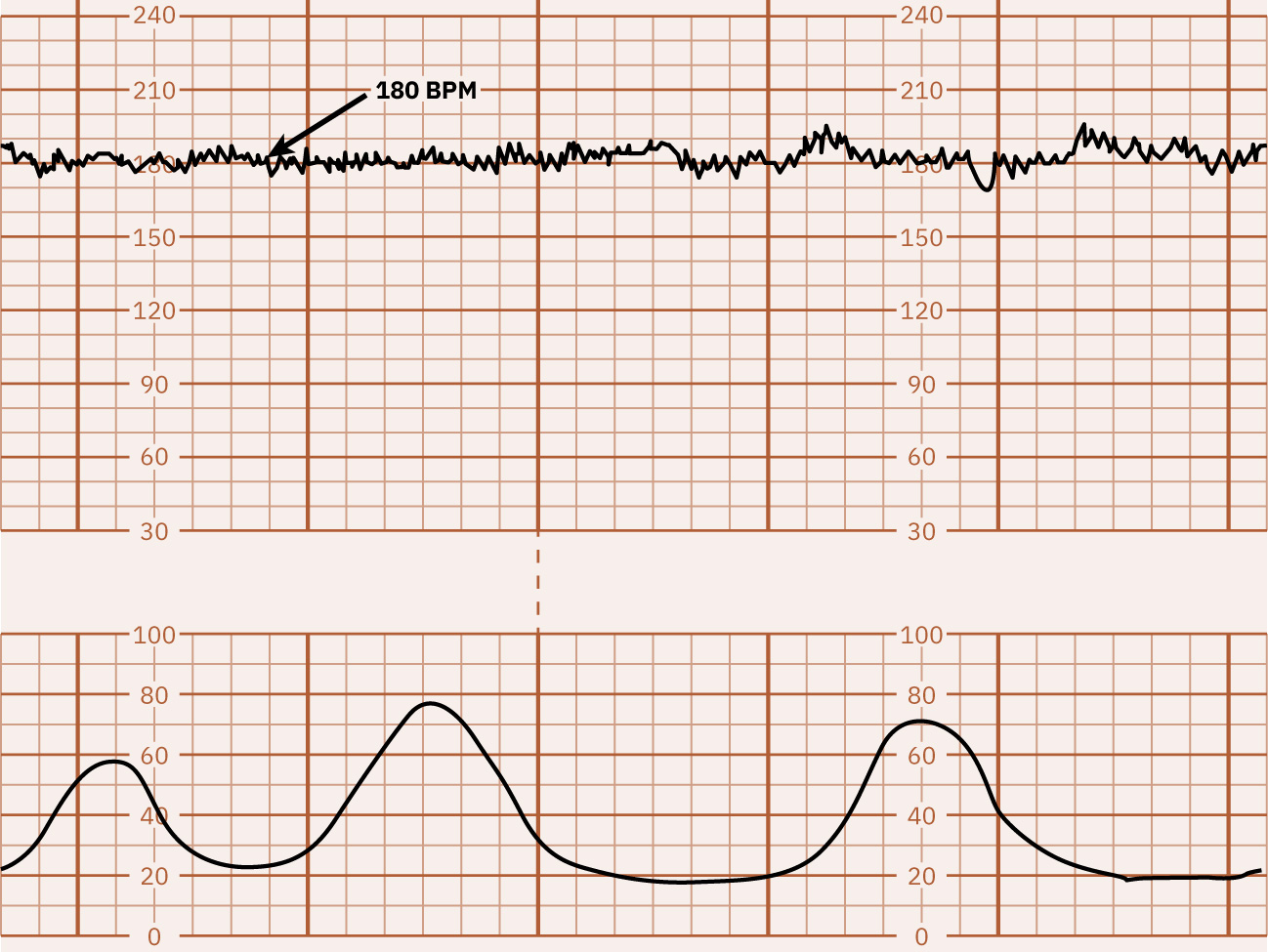 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
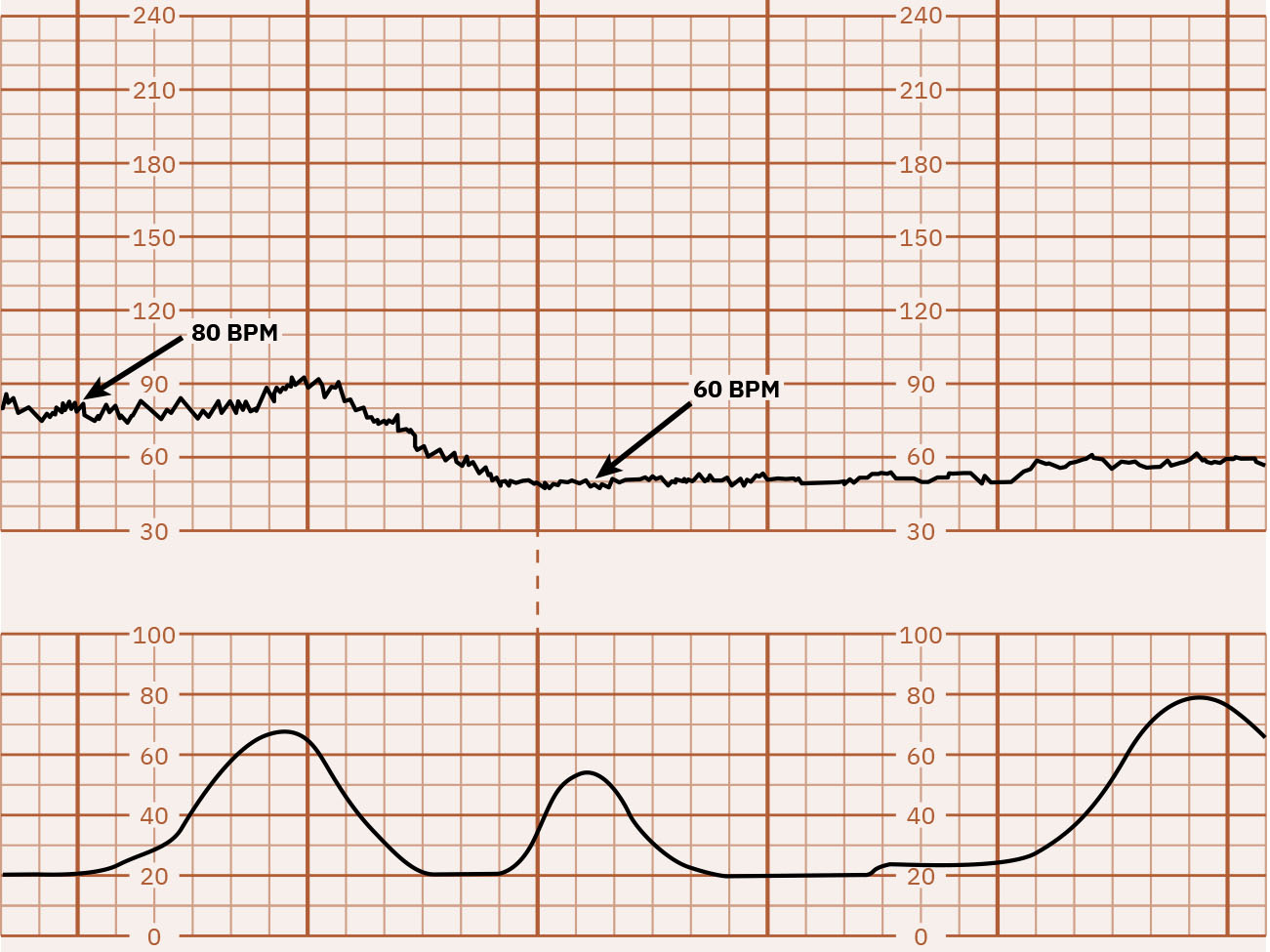 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Variability: Minimal (5 bpm o mas mababa), moderate (6 to 25 bpm, reassuring), marked (higit sa 25 bpm), o absent; hiwalay na high-risk waveform ang sinusoidal pattern (karaniwang smooth regular 3 to 5 cycles per minute) na may absent true variability. Maaaring magpahiwatig ng acidemia risk ang minimal variability ngunit dapat i-interpret sa buong clinical context at hindi bilang iisang definitive marker, habang ang absent variability ay lubhang nakaaalarma para sa severe compromise/metabolic acidosis hanggang maalis ang reversible causes. Maaaring magpahirap sa baseline determination ang marked variability at maaaring kasabay ng second-stage hypoxia-related stress.
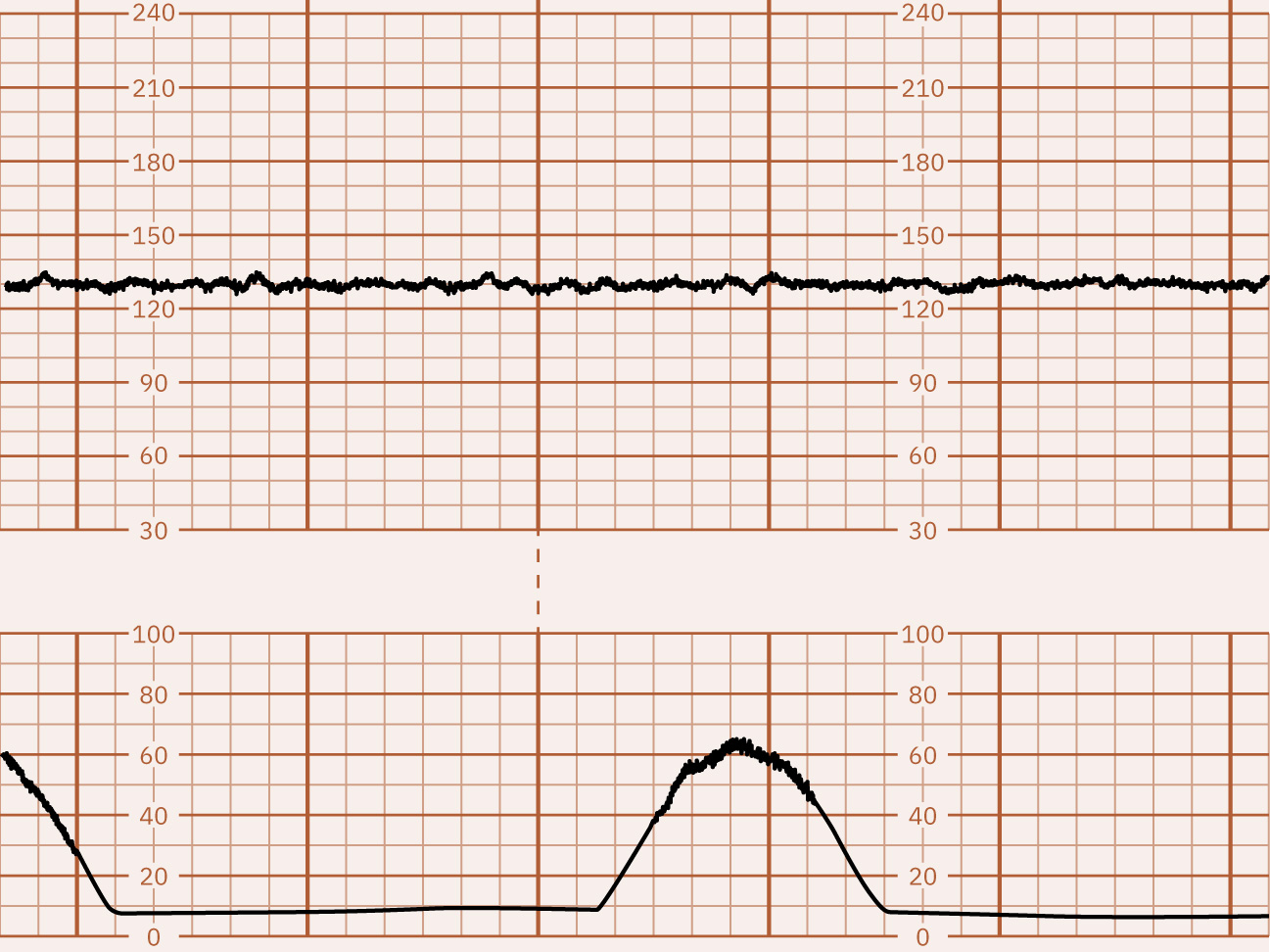 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
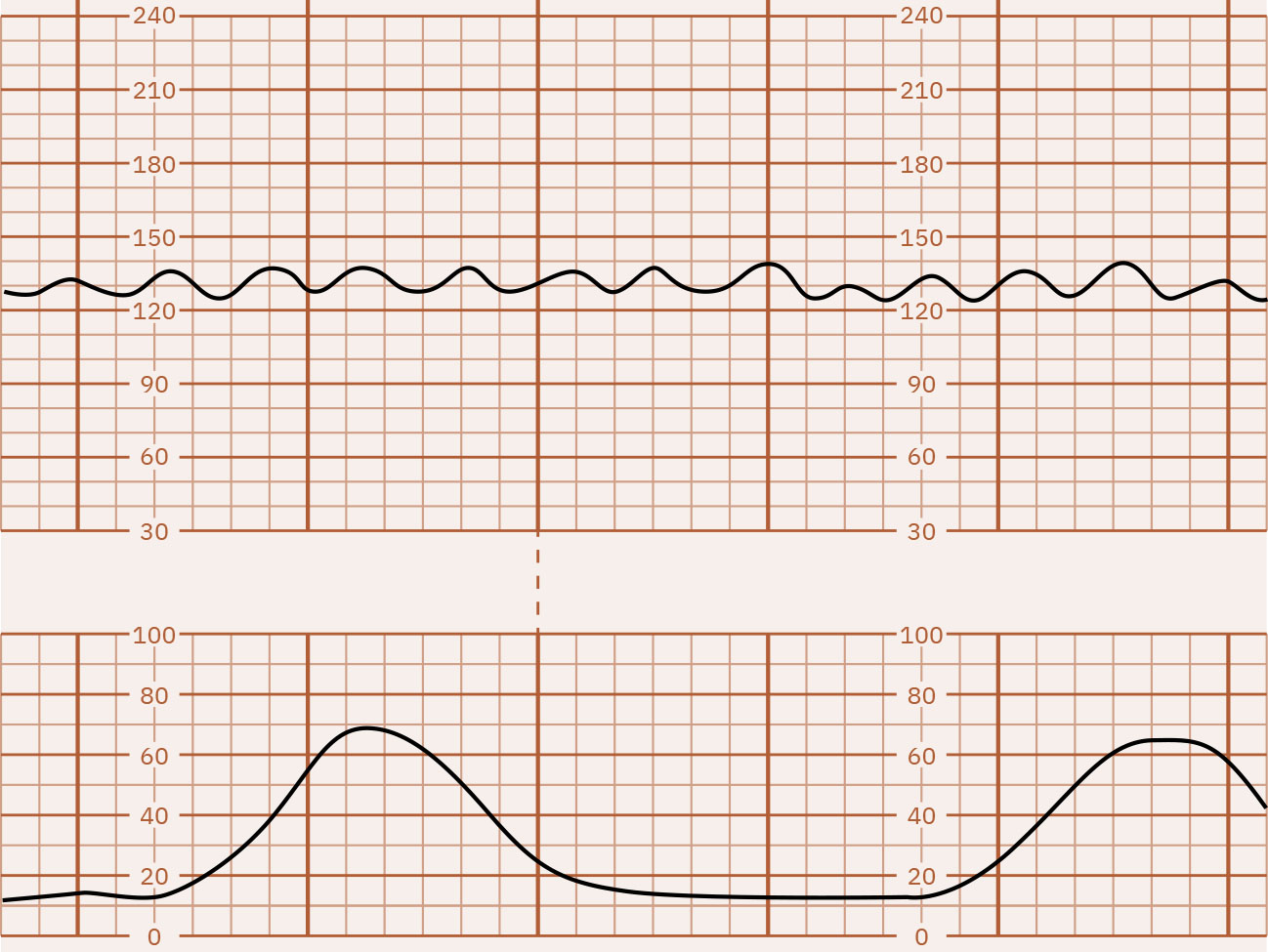 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Periodic increases: Ang accelerations ay abrupt rises na may onset-to-peak na mas mababa sa 30 seconds; sa 32 weeks pataas ito ay hindi bababa sa 15 bpm sa itaas ng baseline nang hindi bababa sa 15 seconds at mas mababa sa 2 minutes, habang bago ang 32 weeks ay inaasahan ang 10-by-10 pattern. Karaniwang reassuring signs ng fetal well-being ang accelerations.
- Periodic decreases: Ang early decelerations ay gradual mirror patterns (karaniwang head-compression vagal response at madalas benign), nagsisimula ang late decelerations kasabay ng contractions ngunit nagre-recover matapos ang contraction completion at may nadir pagkatapos ng contraction peak, ang variable decelerations ay abrupt drops (madalas 15 bpm o higit pa sa ibaba ng baseline nang hindi bababa sa 15 seconds) mula sa cord-compression mechanisms na maaaring tumugma o hindi tumugma sa contractions, at ang prolonged decelerations ay isolated drops (hindi bababa sa 15 bpm) na tumatagal ng 2 to 10 minutes.
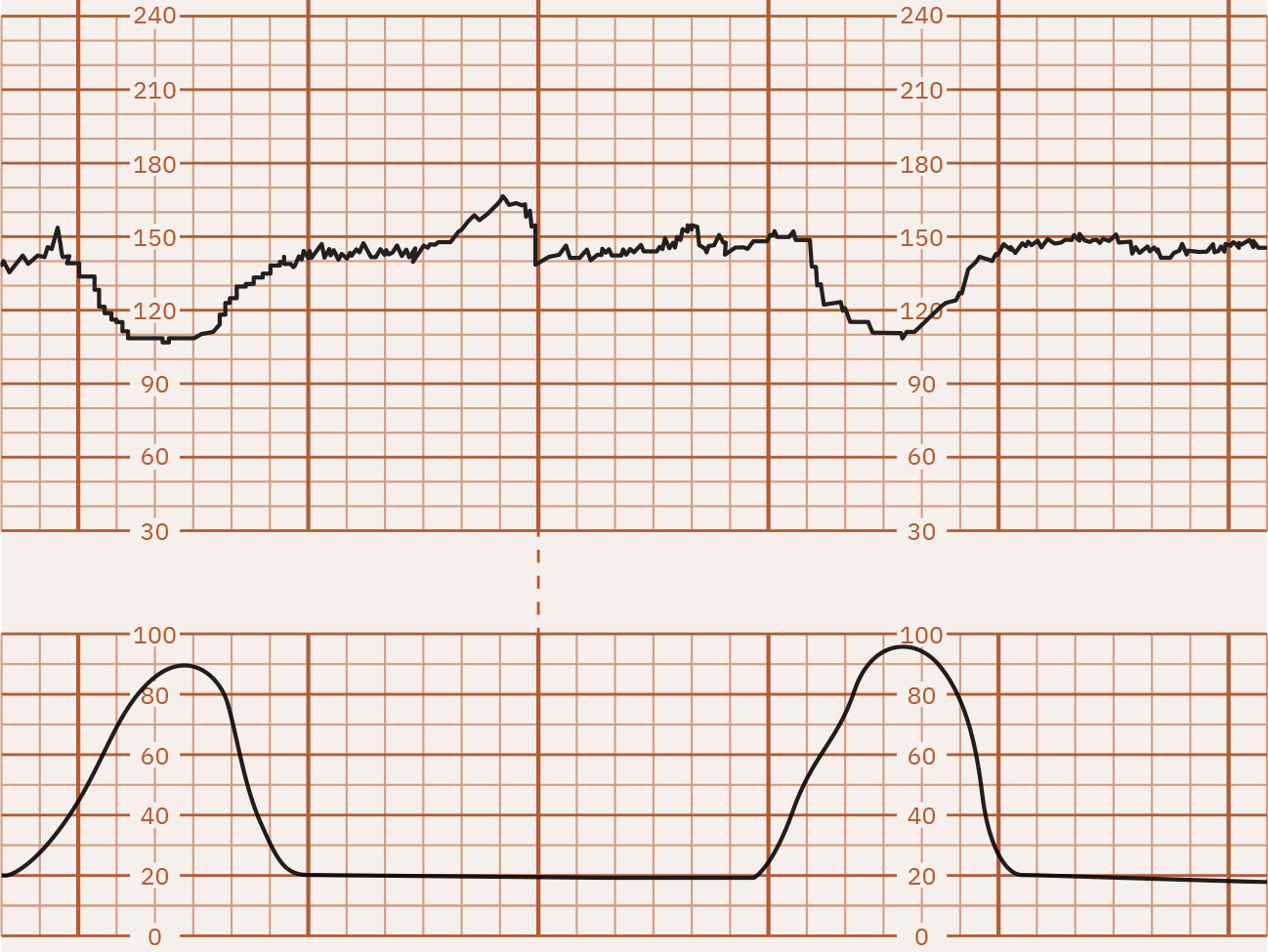 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
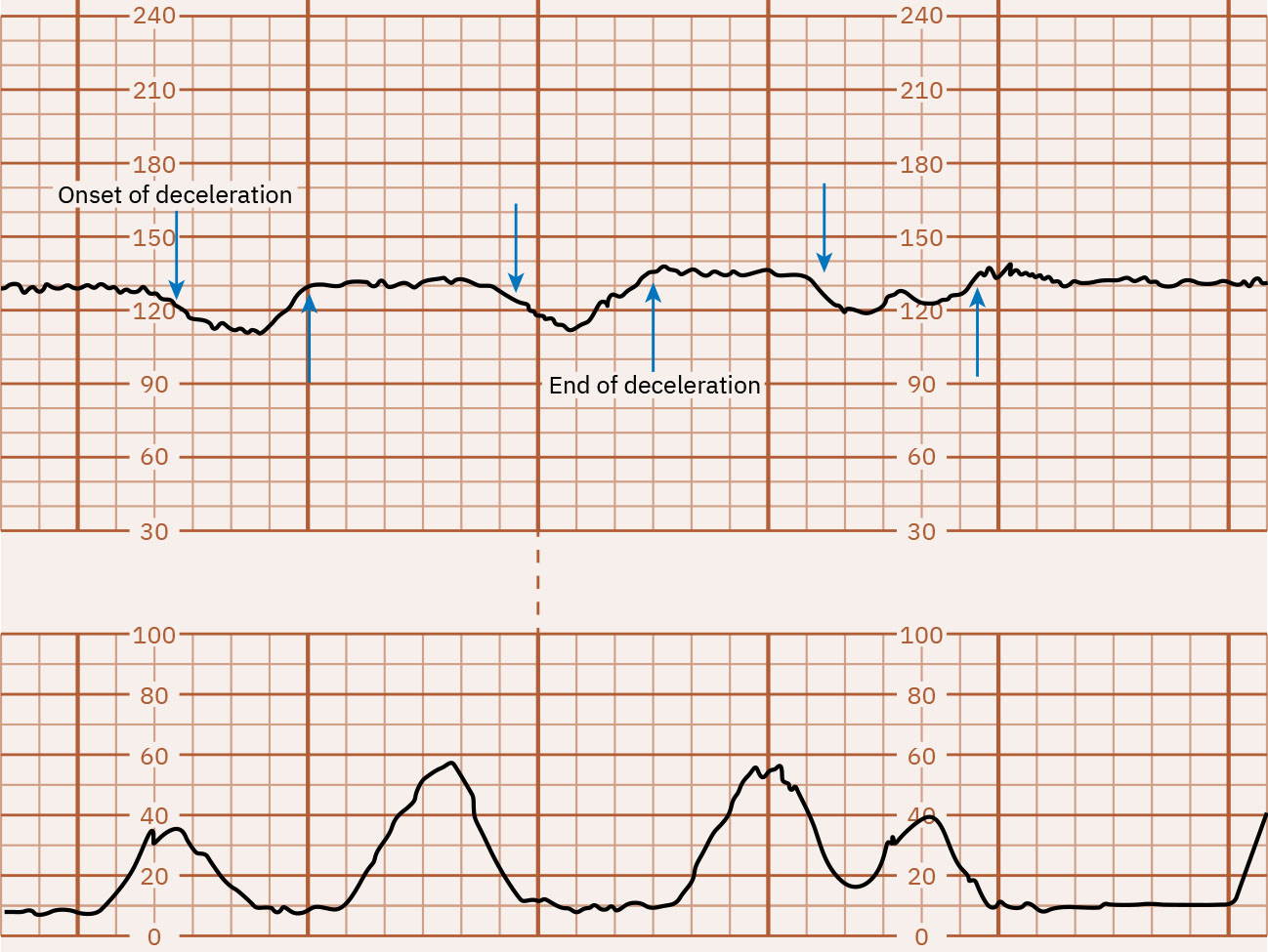 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
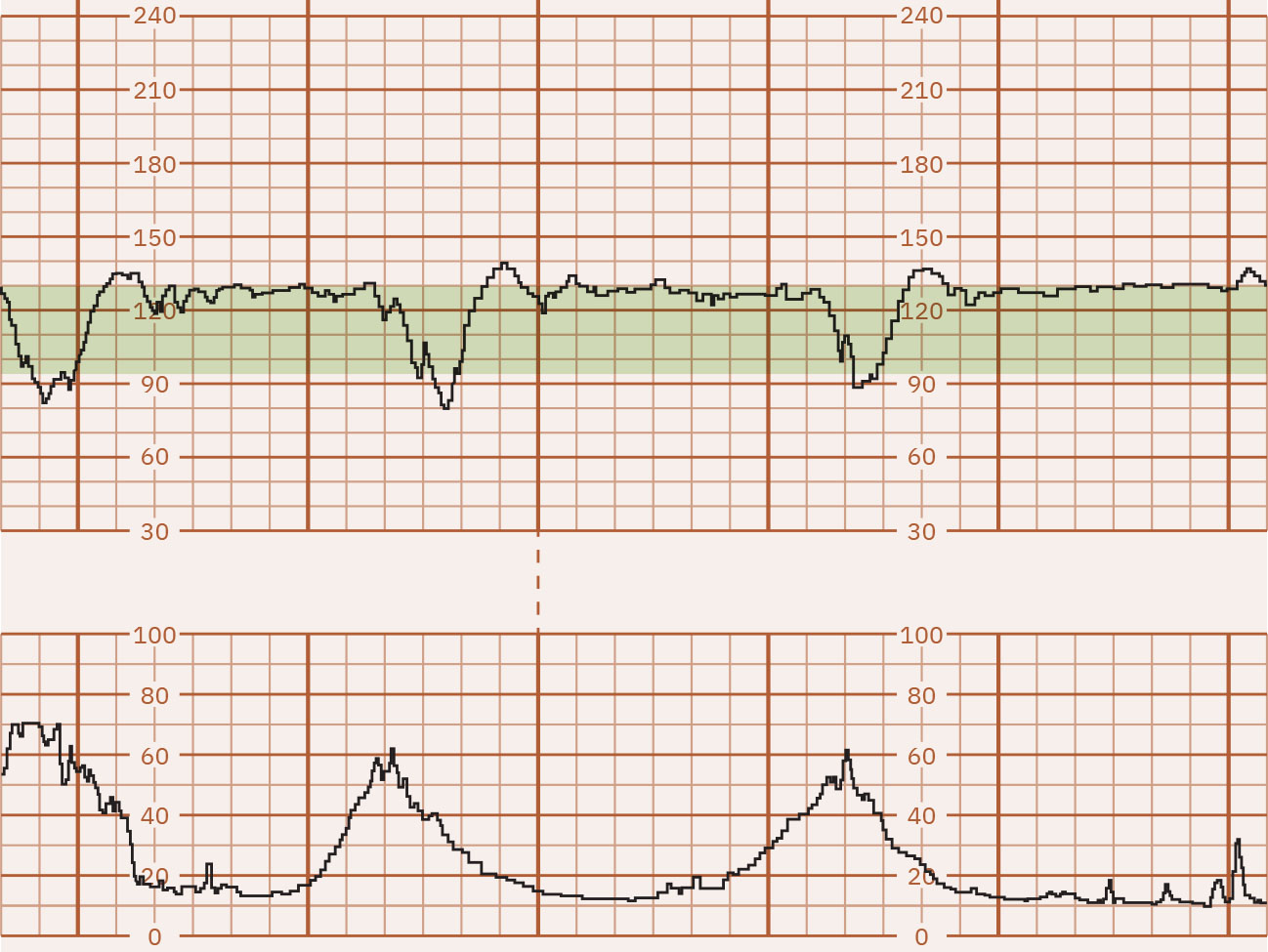 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
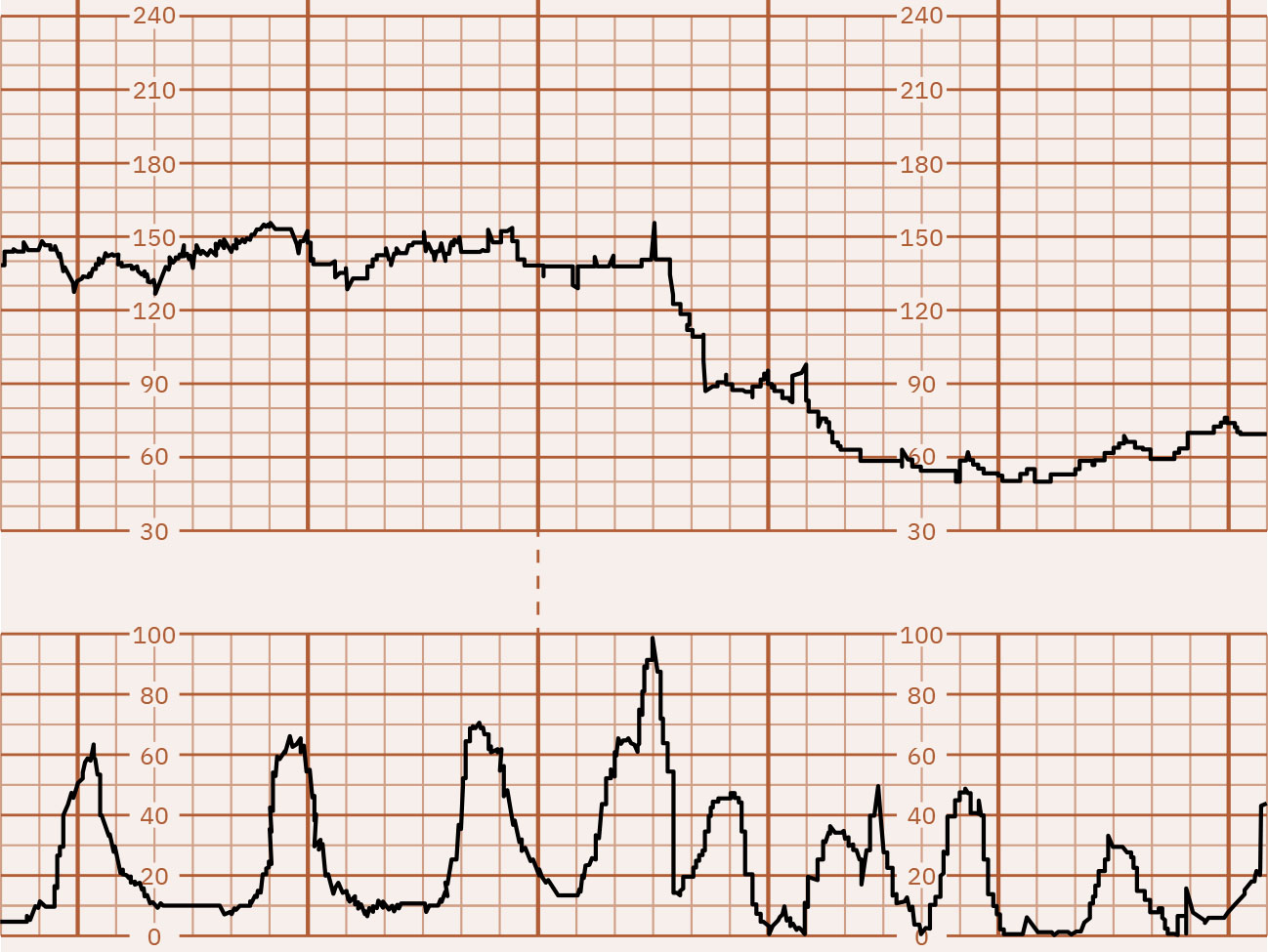 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.1.
- Contraction pattern: Ang adequate labor activity ay karaniwang 5 o mas kaunting contractions sa 10 minutes; ang tachysystole ay higit sa 5 sa 10 minutes sa hindi bababa sa dalawang interval o contractions na tumatagal ng 2 minutes o mas mahaba.
- NICHD category system: Ang Category I ay reassuring, ang Category II ay indeterminate, at ang Category III ay abnormal na may pinakamataas na acidemia risk.
Pagtatasa sa Pag-aalaga
Pokus sa NCLEX
Madalas itanong sa priority assessment kung ang kasalukuyang tracing ay nagpapakita ng reassuring adaptation o umuunlad na fetal hypoxia na nangangailangan ng agarang intrauterine resuscitation.
- Tukuyin ang baseline at kilalanin ang tachycardia (>160 sa loob ng 10 minutes) o bradycardia (<110 sa loob ng 10 minutes).
- Kapag may tachycardia, i-screen muna ang reversible maternal contributors (lalo na fever) at iwasang lagyan ng label na fetal distress mula sa baseline rate lamang kapag wala ang decelerations at ibang compromise cues.
- Para sa baseline tachycardia, repasuhin ang maternal (infection/fever, anxiety, dehydration, nicotine, selected medications, thyroid context) at fetal (hypoxia, infection, anemia, prematurity, arrhythmia) contributors.
- Para sa baseline bradycardia, repasuhin ang maternal (hypotension/anesthesia effect, metabolic causes, selected medications, major obstetric emergencies, at posibleng maternal-pulse misread) at fetal (head/cord compression, hypoxia, congenital conduction issues) contributors.
- I-classify ang variability, na binibigyang-diin ang pagkawala ng moderate variability bilang mahalagang warning trend.
- Para sa minimal variability, suriin ang karaniwang contributors tulad ng fetal sleep cycles, prematurity, CNS anomaly context, at medication exposure (kabilang ang magnesium sulfate) bago magtalaga ng irreversible compromise.
- Agarang i-escalate kapag lumalala ang variability trajectory (moderate tungong minimal tungong absent), dahil maaaring magpahiwatig ang pag-usad na ito ng lumalalang fetal stress.
- Ihiwalay ang uri ng deceleration ayon sa onset, shape, ugnay sa contractions, at recovery timing.
- Ituring ang recurrent late decelerations bilang nonreassuring hanggang mapatunayan na hindi, at suriin ang malamang na uteroplacental-insufficiency drivers (tachysystole, oxytocin effect, neuraxial hypotension, hypertensive/placental disease, anemia contexts).
- Suriin ang contraction frequency/duration/intensity at tukuyin ang tachysystole patterns na nagpapalala sa fetal tolerance.
- Para sa variable decelerations, i-trend ang depth/frequency/duration at kung ito ay repetitive sa paglipas ng panahon dahil ang matagal na pag-uulit ay nagpapataas ng hypoxia concern.
- Para sa prolonged decelerations, imbestigahan ang hyperstimulation, cord compression, hypotension, abruption, seizure, at impending birth; mas malalim/mas mahahabang episodes ay nagpapataas ng hypoxia risk.
- Pagkatapos ng prolonged deceleration recovery, ituring ang persistent tachycardia na may reduced variability bilang posibleng posthypoxic stress signal.
- I-interpret ang tracing bilang Category I, II, o III at i-trend kung bumubuti o lumalala ang category pagkatapos ng interventions.
Mga Interbensiyong Pang‑nars
- I-reposition ang laboring na pasyente, magsimula ng IV fluid bolus kapag indicated, at agarang i-escalate sa provider ang nonreassuring changes.
- Para sa bradycardia concern, unahin ang mabilis na paghiwalay sa sustained baseline bradycardia at prolonged deceleration habang sinisimulan ang agarang repositioning at IV fluid support sequence.
- Para sa nakaaalarma na bradycardia o deceleration patterns, ipatupad ang unit intrauterine resuscitation sequence at tuloy-tuloy na reassessment.
- Itigil ang oxytocin kapag ang uterine tachysystole ay nakaaambag sa nonreassuring FHR changes at maghanda para sa tocolysis kapag iniutos.
- Malinaw na ipabatid ang pattern evolution gamit ang standardized terminology upang masuportahan ang team decisions.
Paglala ng Hypoxia
Ang persistent late decelerations, prolonged decelerations, o progresibong pagkawala ng variability ay maaaring magpahiwatig ng lumalalang fetal oxygen compromise at nangangailangan ng agarang aksyon.
Farmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| tocolytics(mga tocolytic) | Terbutaline use context | Maaaring gamitin kapag ang tachysystole ay nakaaambag sa fetal bradycardia; i-verify ang maternal pulse bago ang administration. |
| labor-analgesics(mga labor analgesic) | Epidural and other options | I-interpret ang tracing changes habang isinasaalang-alang ang medication effects at maternal status. |
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Ang isang laboring na pasyente ay nagkaroon ng repetitive variable decelerations na sinundan ng prolonged deceleration matapos ang madalas na contractions.
- Recognize Cues: Abrupt recurrent decelerations, prolonged nadir, at contraction stress pattern.
- Analyze Cues: Umbilical cord compression na may posibleng umuusbong na fetal hypoxia.
- Prioritize Hypotheses: Ang agarang fetal oxygenation risk ang pinakamataas na prayoridad.
- Generate Solutions: I-reposition, fluid support, suriin ang contraction burden, at agarang abisuhan ang provider.
- Take Action: Simulan ang intrauterine resuscitation measures at panatilihin ang malapit na tracing surveillance.
- Evaluate Outcomes: Bumubuti ang baseline/variability at bumababa ang dalas o tindi ng decelerations.
Mga Kaugnay na Konsepto
- panlabas at panloob na fetal monitoring - Naaapektuhan ng monitoring method ang signal reliability at response speed.
- intrauterine resuscitation - Escalation bundle para sa nonreassuring fetal status.
- mga yugto ng labor - Ang stage context ay nagbibigay-gabay sa inaasahang tracing at contraction dynamics.
- mga pisyolohikong adaptasyon sa panahon ng labor at birth - Naaapektuhan ng maternal adaptations ang fetal tracing interpretation.
- mga komplikasyon na kaugnay ng panganganak - Pangunahing mekanismo sa likod ng maraming variable deceleration patterns.
Self-Check
- Aling FHR variability category ang pinaka-reassuring at bakit?
- Paano naiiba ang late decelerations sa early decelerations sa clinical significance?
- Aling unang nursing actions ang inuuna para sa prolonged fetal bradycardia?