Panlabas at Panloob na Fetal Monitoring
Mahahalagang Punto
- Sinusuportahan ng intermittent auscultation gamit ang fetoscope o Doppler ang mobility ngunit hindi ito gumagawa ng tracing record.
- Gumagamit ang tuloy-tuloy na external monitoring ng ultrasound at tocodynamometer upang i-trend ang fetal heart rate at contraction frequency/duration, ngunit hindi direktang nasusukat ng toco ang contraction intensity.
- Nagbibigay ang internal monitoring (FSE at IUPC) ng mas eksaktong datos ngunit nangangailangan ng cervical dilation at ruptured membranes at nagdadala ng karagdagang panganib.
- Nakadepende ang pagpili ng monitoring sa clinical need, signal quality, risk status, at mga layunin sa patient mobility.
Patopisyolohiya
Sinusubaybayan ng intrapartum monitoring ang tugon ng fetus sa labor stress at mga pattern ng uterine activity upang matukoy ang adaptation kumpara sa compromise. Nangangailangan ang maaasahang interpretasyon ng malinaw na signal acquisition, konteksto ng stage, at pagkilala kung kailan kailangan ng dagdag na precision sa monitoring.
Hindi invasive ang external methods at malawak gamitin ngunit madaling magkaroon ng signal loss kapag gumagalaw at hindi direktang nasusukat ang lakas ng contraction. Pinapabuti ng internal methods ang precision ng datos, lalo na sa contraction intensity at mahirap na tracings, ngunit nangangailangan ng invasive placement at may panganib ng impeksiyon at injury.
Ang intermittent auscultation ay ikatlong paraan na pinagsasama ang palpation ng uterine activity at timed fetal heart auscultation bago, habang, at pagkatapos ng contractions. Napapanatili nito ang ambulation at comfort options ngunit wala itong tuloy-tuloy na visual tracing history para sa team review at dokumentasyon.
Nagpakita ng halo-halong benepisyo ang comparative-outcome data sa tuloy-tuloy na electronic monitoring: pagbawas ng seizure sa ilang neonatal cohorts nang walang pare-parehong pagbawas sa kabuuang fetal death o cerebral palsy, kaya dapat manatiling nakaayon sa risk at layunin ang pagpili ng paraan.
Klasipikasyon
- Intermittent auscultation: Fetoscope o Doppler spot assessment ng FHR na may kasabay na palpation ng uterine activity.
- IA interval guidance (example framework): Madalas na bawat 15 to 30 minutes sa latent/active first stage, sa second-stage passive descent humigit-kumulang bawat 15 minutes, at sa active pushing bawat 5 to 15 minutes (ayon sa policy/risk/provider order context).
- External FHR monitoring: Ultrasound transducer na inilalagay sa ibabaw ng fetal back.
- External UC monitoring: Tocodynamometer para sa frequency at duration trends.
- Internal FHR monitoring: Fetal scalp electrode (FSE) na ikinakabit sa fetal scalp.
- Internal UC monitoring: Intrauterine pressure catheter (IUPC) para sa contraction strength at resting tone sa mm Hg.
Pagtatasa sa Pag-aalaga
Pokus sa NCLEX
Madalas itanong sa mga priority question kung kailan hindi sapat ang external monitoring at dapat isaalang-alang o i-escalate ang internal monitoring.
- Isagawa ang Leopold maneuvers upang ma-optimize ang transducer placement at mapanatili ang trace quality.
- Sa intermittent auscultation, i-palpate ang contraction frequency/intensity/duration at i-auscultate ang fetal rate bago, habang, at pagkatapos ng contractions upang makuha ang periodic change cues.
- Kapag gumagamit ng Doppler para sa intermittent auscultation, ihambing ang maternal pulse upang makumpirmang fetal rate at hindi maternal rate ang natutukoy.
- Karaniwang kapaki-pakinabang ang fetoscope detection mula humigit-kumulang 20 weeks pataas; maaaring gamitin ang Doppler sa antepartum visits at intrapartum care.
- Ilagay ang auscultation device sa ibabaw ng fetal back na natukoy sa Leopold maneuvers (karaniwang lower abdomen para sa vertex at sa itaas ng umbilicus para sa breech kapag pinakamalakas ang heart sounds).
- Gumamit ng structured Leopold sequence para sa placement confidence: fundal content, lateral/back location at lie, presenting part sa itaas ng pubis (C-grasp), at descent/flexion cues habang nakaharap sa paa ng ina.
- Sa contraction palpation, ihambing ang intensity sa praktikal na tactile anchors (mild/cheek, moderate/nose-tip, strong/forehead firmness) kasama ng ulat ng pasyente.
- Para sa low-risk intermittent monitoring plans, muling tasahin ang FHR sa interval frequencies na karaniwang mula bawat 15 to 60 minutes, na pinadadalas ayon sa risk status at pag-usad ng labor.
- Para sa first-stage electronic monitoring, isang karaniwang cadence framework ay: mas mababa sa 4 cm ayon sa provider discretion; 4 to 5 cm bawat 30 minutes kung low risk at bawat 15 minutes kung may risk factors o oxytocin; 6 cm o mas mataas bawat 30 minutes kung low risk at bawat 15 minutes kung may risk factors o oxytocin.
- Kapag tuloy-tuloy na monitoring ang ginagamit, idokumento ang FHR/UC interpretation nang hindi bababa sa bawat 15 to 30 minutes kasama ang maikling fetal-status summary.
- Tayahin ang pagkawala ng signal quality sa maternal/fetal movement at agad na i-reposition ang devices.
- Ituro na maaaring magkaroon ng external signal dropouts sa maternal/fetal movement at sabihan ang pasyente na tumawag para sa agarang transducer readjustment sa halip na agad isipin na emergency.
- Tukuyin ang mga prerequisite para sa internal monitoring, kabilang ang membrane rupture, cervical dilation, at kakayahang ma-palpate ang presenting part para sa ligtas na placement.
- Kung buo pa ang membranes ngunit kailangan ang internal data, i-escalate para sa provider-level risk-benefit decision sa amniotomy bago mag-attempt ng placement.
- Mag-monitor para sa internal-monitor complications tulad ng impeksiyon, pagdurugo, panganib ng uterine/placental injury, at fetal scalp concerns.
- Kilalanin ang karaniwang internal-monitor escalation contexts: nonreassuring FHR, low amniotic fluid context, persistent external signal loss, at uterotonic induction/augmentation na nangangailangan ng eksaktong contraction quantification.
- I-interpret ang contraction pattern gamit ang standardized terms: frequency (start-to-start), duration (start-to-end), at strength (palpation grade externally o mm Hg gamit ang IUPC).
- Sa standard strip display, kilalanin ang top FHR tracing, bottom uterine-contraction tracing, at midline maternal pulse trace upang mabawasan ang panganib ng maling pagbasa.
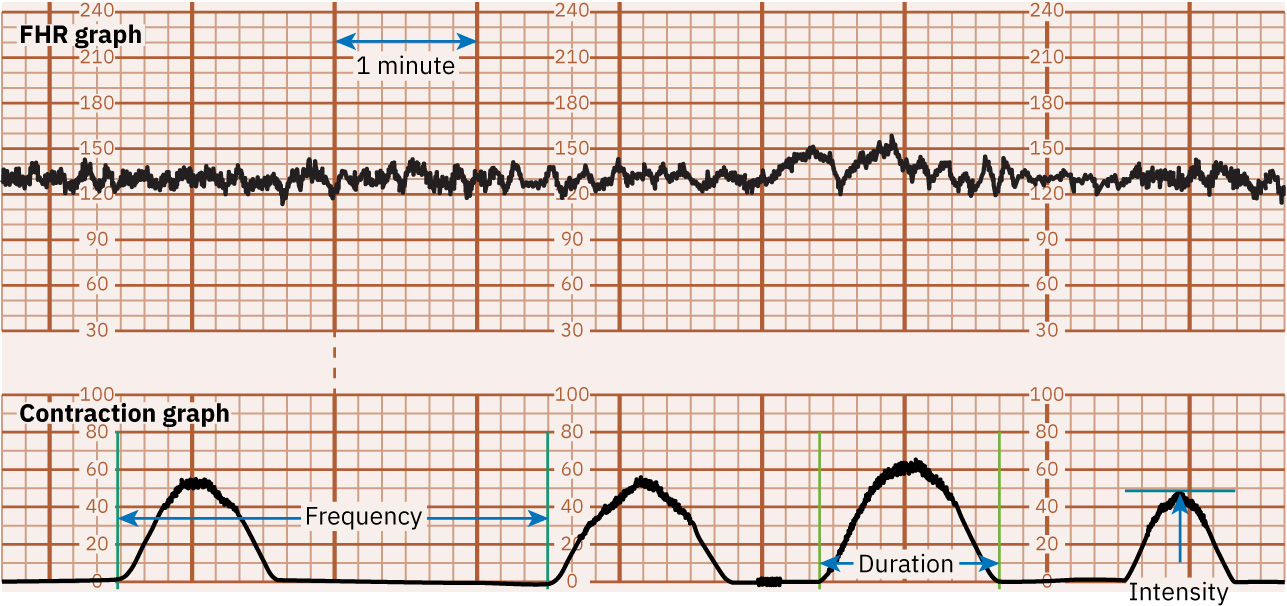 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Gamitin bilang reference ang inaasahang uterine-activity ranges (karaniwang 5 o mas kaunting contractions sa 10 minutes na may duration na humigit-kumulang 45 to 60 seconds, at minsan hanggang humigit-kumulang 90 seconds malapit sa second stage).
- I-diagnose ang tachysystole sa pamamagitan ng frequency burden o prolonged-length criteria (halimbawa higit sa 5 contractions sa 10 minutes o contraction length na humigit-kumulang 2 minutes o mas mahaba sa loob ng 30-minute window).
- Kalkulahin lamang ang Montevideo units gamit ang IUPC sa pamamagitan ng pag-sum ng bawat contraction peak minus resting tone sa loob ng 10-minute period.
Mga Interbensiyong Pang‑nars
- Ilapat at i-secure nang wasto ang external monitors habang pinapanatili ang mobility kapag feasible.
- Ilagay ang ultrasound transducer sa ibabaw ng fetal back malapit sa fetal head (hindi direkta sa ibabaw ng fetal chest/extremity-dense zones), gumamit ng acoustic gel, at i-secure gamit ang belt/adhesive ayon sa device.
- Ilagay ang toco sa pinakamatigas na fundal area (madalas sa ibabaw ng fetal buttocks sa cephalic presentation) at i-adjust upang ma-optimize ang capture ng contraction-frequency/duration.
- Turuan ang pasyente tungkol sa available na monitoring-method options at rationale sa bawat stage/risk context upang masuportahan ang informed shared decision-making.
- Ipaliwanag nang malinaw ang IA tradeoffs: mas mahusay na mobility at comfort kumpara sa mas mataas na one-to-one staffing demand at kakulangan ng tuloy-tuloy na strip archive para sa team review.
- Para sa continuous external monitoring, ilagay ang ultrasound at toco devices gamit ang belts/adhesives at pumili ng wireless/water-compatible systems kapag available upang mapanatili ang movement o hydrotherapy goals.
- I-escalate tungo sa tuloy-tuloy na monitoring kapag may high-risk contexts (halimbawa meconium-stained fluid, maramihang pagbubuntis, preeclampsia, neuraxial anesthesia, o dysfunctional labor trajectory).
- Ipaliwanag ang external-monitor tradeoffs: mas madaling setup at centralized multi-room tracing review/documentation kumpara sa posibleng limitasyon sa mobility at paulit-ulit na signal dropouts sa paggalaw.
- Tandaan na maaaring gamitin ang external monitoring anuman ang membrane status o cervical dilation, samantalang nangangailangan ang internal monitoring ng ruptured membranes at invasive placement conditions.
- Sa suporta sa FSE placement, iwasan ang mga rehiyon ng fontanelle ayon sa operator guidance at panatilihin ang sterile workflow.
- Ipaliwanag nang malinaw ang internal-monitor tradeoffs: mas mataas na precision para sa deceleration timing/variability at quantified uterine pressure kumpara sa mas mataas na panganib ng impeksiyon/injury mula sa invasive placement.
- I-escalate sa provider para sa internal monitor placement kapag ang tracing quality o risk profile ay nangangailangan ng mas malalim na surveillance.
- Tiyaking ang internal monitor insertion ay isinasagawa ng trained personnel gamit ang sterile technique matapos makumpirma ang dilation at membrane prerequisites.
- Para sa FSE support, kumpirmahing mababa/palpable ang presenting head at pinahihintulutan ng cervix ang insertion; tukuyin muna ang sutures/fontanelles, iwasan ang fontanelle placement, at i-secure ang electrode ayon sa operator technique bago i-validate ang trace.
- Para sa IUPC support, i-verify ang depth markers sa insertion upang mabawasan ang perforation risk at agad na i-escalate kung may lumabas na malinaw na pulang dugo sa introducer advancement.
- Gamitin ang IUPC data upang suriin ang contraction adequacy at masuportahan ang oxytocin-related decisions.
- Para sa tachysystole na may nonreassuring FHR, simulan agad ang bundle: itigil ang oxytocin, lateral repositioning, IV bolus (karaniwang 500 mL LR kung hindi contraindicated), oxygen by mask 8-10 L/min, at ihanda/tumulong sa terbutaline 0.25 mg SQ ayon sa order.
- Para sa tachysystole na may reassuring FHR, i-reposition sa lateral at magbigay ng IV bolus; kung hindi pa rin nalulutas makalipas ang humigit-kumulang 10 minutes bawasan sa kalahati ang oxytocin, at kung hindi pa rin nalulutas makalipas ang panibagong 10 minutes itigil ang oxytocin hanggang bumalik ang activity sa 5 o mas kaunting contractions sa 10 minutes.
- Abisuhan nang maaga ang provider habang pinamamahalaan ang tachysystole at panatilihing madaling maabot ang terbutaline; kung malulutas ang tachysystole sa loob ng humigit-kumulang 30 minutes, karaniwang nire-restart ang oxytocin sa kalahati ng nakaraang rate ayon sa protocol/order.
- Kapag tine-titrate ang oxytocin, idokumento ang fetal status bago at pagkatapos ng bawat pagtaas ng dose.
- Idokumento ang standardized interpretation sequence: monitoring method (external/internal), baseline rate at variability, accelerations/decelerations kasama ang type, contraction frequency-duration-intensity at resting tone status, category (I/II/III), at care plan na may communication/new orders.
Mga Panganib ng Internal Monitoring
Pinapabuti ng internal devices ang precision ngunit pinapataas ang panganib ng impeksiyon at procedural injury; mahalaga ang mahigpit na indication at sterile technique.
Farmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| uterotonics(mga uterotonic) | Oxytocin augmentation context | Makatutulong ang IUPC sa pag-quantify ng contraction response at paggabay sa ligtas na titration. |
| labor-analgesics(mga labor analgesic) | Epidural/spinal context | Maaaring kailanganing i-adjust ang tindi ng monitoring sa higher-risk o anesthetized labor. |
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Ang isang laboring na pasyente na may epidural anesthesia ay may recurrent signal loss sa external tracing at lumilitaw na concern sa nonreassuring pattern.
- Recognize Cues: Pabugso-bugsong external signal loss at hindi tiyak na FHR interpretation.
- Analyze Cues: Maaaring hindi sapat ang kasalukuyang monitoring para sa ligtas na real-time decision-making.
- Prioritize Hypotheses: Prayoridad ang mabilis na pagkuha ng maaasahang fetal at contraction data.
- Generate Solutions: I-reposition ang external devices, muling tasahin ang Leopold findings, at humiling ng internal monitoring kung hindi malutas.
- Take Action: Ipatupad ang escalation pathway at ipagpatuloy ang malapit na bedside surveillance.
- Evaluate Outcomes: Ang matatag at mataas ang kalidad na tracing ay sumusuporta sa tumpak na interpretasyon at timing ng interbensiyon.
Mga Kaugnay na Konsepto
- mga pattern ng fetal heart rate at contraction - Kailangan ang pangunahing terminolohiya bago ang monitor interpretation.
- mga pisyolohikong impluwensiya sa fetal heart rate patterns - Ginagabayan ng etiology ang tugon sa abnormal tracings.
- intrauterine resuscitation - Nagti-trigger ng agarang corrective actions ang nonreassuring findings.
- mga yugto ng labor - Naaapektuhan ng stage ang inaasahang contraction at tracing dynamics.
- oxytocin therapy - Kritikal ang kalidad ng contraction monitoring sa augmentation.
Self-Check
- Ano ang mahahalagang limitasyon ng external tocodynamometer kumpara sa IUPC?
- Aling mga prerequisite ang dapat naroroon bago ang internal monitor placement?
- Aling tracing-documentation sequence ang pinakamahusay na sumusuporta sa mabilis na team interpretation?