Violencia y seguridad
Puntos clave
- La seguridad de clientes y personal es una prioridad central de enfermeria psiquiatrica.
- La mayoria de personas con enfermedad mental no son violentas; el riesgo depende del contexto y es dinamico.
- El reconocimiento temprano de indicios y la intervencion terapeutica reducen la escalada y el uso de intervenciones restrictivas.
- El aislamiento y la sujecion son ultimos recursos legal-eticos con requisitos estrictos de monitoreo/documentacion.
- La violencia laboral en salud puede originarse en pacientes, familias/visitantes, companeros de trabajo u otro personal, y requiere planificacion preventiva a nivel organizacional.
- El personal de salud enfrenta exposicion sustancial a violencia durante la carrera, por lo que el reconocimiento temprano de indicios de agitacion y las rutas de escalamiento en equipo son criticos.
Fisiopatologia
El riesgo de violencia en entornos psiquiatricos surge de factores que interactuan, incluidos ansiedad aguda, miedo, agitacion, efectos de sustancias, sobreestimulacion ambiental y necesidades no cubiertas. La escalada suele seguir patrones reconocibles de indicios conductuales y fisiologicos.
El apoyo regulatorio proactivo y los enfoques centrados en la persona pueden interrumpir la escalada antes de que ocurra dano.
Clasificacion
- Niveles de indicios: Ansiedad/agitación temprana, agresion verbal de nivel intermedio y violencia inminente en etapa tardia.
- Escalera de intervencion: Intervenciones verbales/relacionales, apoyo con medicacion PRN y luego medidas restrictivas de emergencia solo si es necesario.
- Dominio de pausa de control frente a aislamiento: La pausa de control es voluntaria y el cliente puede salir, mientras el aislamiento es confinamiento protector impuesto por el personal para seguridad de emergencia.
- Dominios de seguridad: Seguridad del cliente, seguridad del personal, seguridad ambiental y recuperacion/retroalimentacion posterior al incidente.
- Dominios de maltrato infantil: Negligencia, abuso fisico, abuso/explotacion sexual y abuso emocional.
- Dominio de formas de abuso: El abuso fisico, psicologico/emocional, sexual y financiero puede generar dano inmediato y de largo plazo superpuesto.
- Dominio de violencia en relaciones adolescentes: Patrones de abuso en citas adolescentes, incluidos coercion, agresion y conductas de acoso.
- Dominio de abuso/negligencia en adultos mayores: Dano por un cuidador de confianza y falla para cubrir necesidades basicas (comida, agua, refugio, higiene, atencion medica/dental).
- Dominio de persona adulta vulnerable: Adultos con condiciones fisicas o mentales que deterioran autocuidado independiente tienen riesgo elevado de abuso y explotacion.
- Dominio de violencia comunitaria: Bullying/cyberbullying escolar y violencia laboral (amenazas, intimidacion, acoso, agresion fisica).
- Fuentes de violencia laboral: Pacientes, visitantes/familiares, companeros de trabajo y otro personal del sistema de salud.
- Dominio de patrones laborales: Patrones de violencia horizontal/lateral, violencia cliente-contra-trabajador y escalamiento de incivilidad.
- Dominio de violencia dirigida por sesgo: Riesgo de crimen de odio que afecta a poblaciones marginadas.
- Dominio de poblacion en riesgo: Ninos muy pequenos/personas adultas mayores, barreras de discapacidad o comunicacion, veteranos, grupos LGBTQIA+, sobrevivientes de trata y grupos socialmente marginados.
- Periodos de flujo de alto riesgo: Horarios de comida, cambios de turno y transiciones de traslado pueden aumentar conducta disruptiva y riesgo de escalada.
- Dominio de secuencia de escalada: Algunos eventos siguen progresion de enojo a resistencia a la autoridad y a confrontacion, pero la agitacion medica/sindromica tambien puede volverse violenta sin advertencia.
Valoracion de enfermeria
Enfoque NCLEX
Priorice reconocimiento temprano de indicios de agitacion y planificacion inmediata de acciones menos restrictivas.
-
Valore indicios observables de escalada (voz, postura, deambulacion, manos cerradas, lenguaje amenazante).
-
Valore indicios de violencia vinculados por CDC, como groserias o tono amenazante, mirada fija, jadeo, brazos cruzados, apariencia descuidada, signos de intoxicacion y lanzamiento de objetos.
-
Valore ansiedad, suspicacia, historia de desencadenantes y tolerancia a estimulos ambientales.
-
Valore riesgo inmediato para si y terceros, y necesidad de activacion rapida de equipo.
-
Si un cliente reporta pensamientos homicidas, valore especificidad de objetivo, plan, acceso a medios, intencion e historial previo de dano a terceros.
-
Valore preferencias del cliente para estrategias de calma durante malestar temprano.
-
Valore condiciones de seguridad a nivel de unidad (hacinamiento, ruido, dotacion, rutas de escape).
-
Valore contextos clinicos de alta volatilidad (por ejemplo delirium, demencia, psicosis, intoxicacion/abstinencia, exacerbacion grave de enfermedad mental).
-
Valore signos de violencia laboral inminente: conducta confrontativa, actitud enojada, habla fuerte/agresiva o murmurante, amenaza de retirarse, postura tensa, deambulacion y actos agresivos.
-
Valore exposicion y factores de riesgo de violencia ocupacional (por ejemplo entornos de trabajo aislados, funciones de aplicacion de la ley, entornos de servicio de alcohol y funciones en salud).
-
En encuentros potencialmente combativos, valore conducta de manos (por ejemplo cerrar punos o sujetar barandas) como senal temprana no verbal de tension.
-
Valore carga inmediata y posterior de abuso, incluidos sintomas traumaticos, retraimiento social y riesgo de ideacion suicida cuando se reporta abuso severo o prolongado.
-
Valore senales de incivilidad laboral y violencia horizontal/lateral (por ejemplo chismes, sabotaje, exclusion, falta de respeto repetida) antes de escalada a agresion abierta.
-
Valore carga de fatiga laboral y su efecto sobre conciencia situacional y calidad de respuesta durante eventos potenciales de violencia.
-
Valore senales de autorrespuesta de enfermeria (activacion de lucha/huida, sensibilidad por historia de trauma y activacion de sesgo cultural) que pueden alterar comunicacion o decisiones de seguridad.
-
Valore indicios de negligencia pediatrica como higiene deficiente, ropa inadecuada para el clima, desnutricion/hambre, falta de supervision y ausencias escolares recurrentes.
-
Valore alertas de abuso fisico pediatrico: lesiones con patron, quemaduras con demarcacion clara, discordancia entre historia y lesion, busqueda tardia de cuidado y miedo a cuidadores.
-
Valore riesgo de lesion oculta en lactantes/ninos pequenos, incluido posible trauma craneal abusivo cuando conducta o estado neurologico no concuerdan con el mecanismo reportado.
-
Valore indicadores de abuso sexual infantil como dolor/sangrado/secrecion genital, dificultad para sentarse/caminar, ITS y conducta sexualizada incongruente con la edad.
-
Valore patrones de abuso emocional, incluidos ansiedad/depresion severas, agresion inusual, retraimiento, autodesvalorizacion y deterioro del aprendizaje.
-
Valore riesgo de violencia en citas adolescentes (incluido acoso) y haga preguntas directas y privadas de seguridad relacional cuando sea apropiado para la etapa del desarrollo.
-
Valore exposicion a bullying y cyberbullying en ninos/adolescentes, incluida conducta de evitacion escolar, aislamiento social y descenso academico abrupto.
-
Use lenguaje normalizador al tamizar bullying (por ejemplo preguntar si el nino ha visto o vivido que lo molesten) para mejorar divulgacion.
-
Valore indicadores de negligencia en adultos mayores, como deshidratacion, desnutricion, higiene deficiente, necesidades medicas/dentales no tratadas o condiciones de vivienda inseguras.
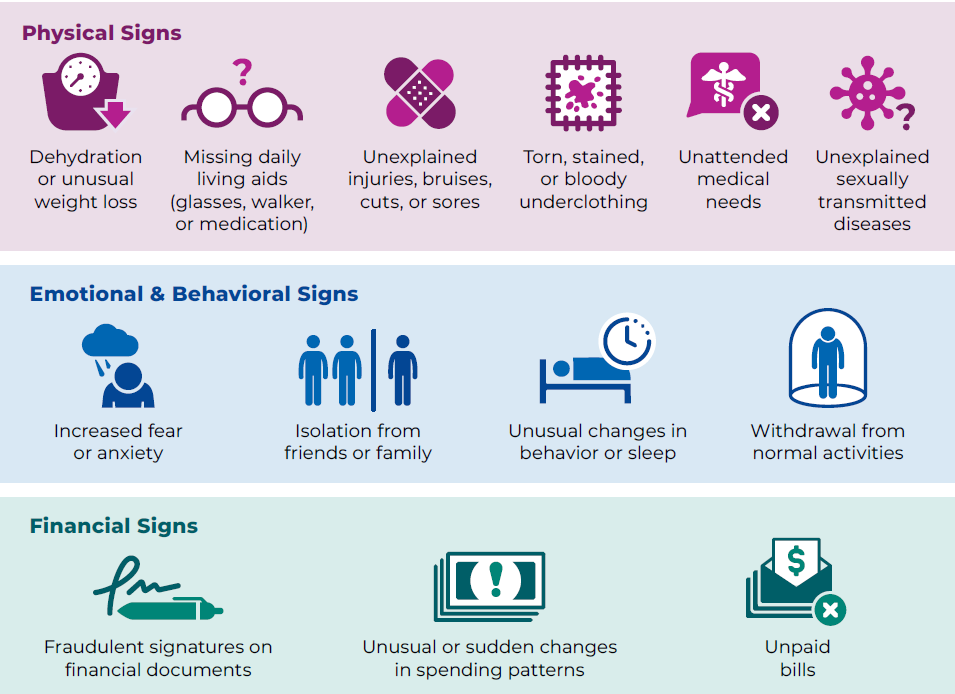 Illustration reference: OpenRN Nursing Health Promotion Ch.6.2.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.2. -
En entornos institucionales de cuidado de adultos mayores, valore agotamiento profesional de cuidadores, escasez de personal y alto estres laboral como multiplicadores de riesgo de abuso.
-
Valore patrones de abuso fisico en adultos mayores inconsistentes con trauma accidental, incluidos dano maxilofacial, moretones en cara interna de brazos o torso y lesiones recurrentes en distintas fases de cicatrizacion.
-
Durante tamizaje de abuso en adultos mayores, entreviste a la persona mayor a solas cuando sea factible y use herramientas estructuradas (por ejemplo EASI o H-S/EAST) como disparadores de sospecha y no como diagnostico independiente.
-
Documente hallazgos de abuso en adultos mayores de forma objetiva, con citas textuales y evidencia fotografica/ambiental acorde a politica cuando este permitido.
-
Valore carga posterior de salud mental despues de exposicion a violencia, incluida depresion, ansiedad, sintomas traumaticos e ideacion suicida.
-
Valore riesgo de revictimizacion y posible superposicion victima-ofensor cuando exista historia previa de violencia.
-
Valore patrones de interaccion cuidador-nino para control basado en miedo y considere posible victimizacion del cuidador que pueda afectar seguridad infantil.
Intervenciones de enfermeria
- Use comunicacion calmada y no amenazante con tecnicas colaborativas de desescalada.
- Use manos abiertas y visibles con postura ligeramente diagonal, y evite bloquear puertas durante encuentros en escalada.
- Use postura y distancia no provocativas: mantengase visible, evite acercamientos bruscos o por detras y conserve alrededor de dos largos de brazo con ruta de salida clara.
- En encuentros potencialmente escalables, mantenga acceso a la puerta y orientacion a salidas/recursos de llamada de emergencia cercanos, especialmente al cubrir areas no familiares.
- Reduzca desencadenantes inmediatos moviendo a clientes cooperadores en agitacion hacia un area tranquila y de baja estimulacion cuando sea factible.
- Aplique primero alternativas menos restrictivas (redireccionamiento, opcion de pausa de control, confort, actividad, reduccion de estimulos).
- Ofrezca pausa de control voluntaria como opcion inmediata de baja restriccion y aclare que el cliente puede salir del area cuando este listo.
- Use contratos conductuales adaptados al desarrollo (verbales o escritos) con expectativas claras, plan de refuerzo y revision periodica en distintos entornos de cuidado.
- Use resolucion colaborativa-proactiva de problemas para identificar patrones de desencadenantes y acordar alternativas practicas antes de la escalada.
- Cuando la conducta busque atencion y no sea peligrosa, use ignorar planificado con refuerzo inmediato de conducta segura/en tarea.
- Use senales no verbales breves o gestos acordados (por ejemplo indicio de contacto visual o senal de manos tranquilas) para promover autocontrol sin confrontacion publica.
- Use lenguaje de establecimiento de limites en lugar de amenazas, y reconozca emociones de forma directa mientras realiza preguntas claras de seguridad (por ejemplo intencion de dano a si/terceros o acceso a armas).
- Retire elementos de cuello (por ejemplo estetoscopios o cordones de identificacion) durante encuentros en escalada para reducir riesgo de estrangulacion.
- Use practicas personales de vestimenta segura (por ejemplo asegurar cabello largo, evitar joyeria/panuelos que puedan jalarse y usar cordones desmontables).
- Ofrezca medicacion PRN de forma temprana cuando este indicada y mantenga presencia terapeutica despues de la administracion.
- No administre medicacion de forma encubierta ni tergiverse su proposito; use comunicacion terapeutica transparente.
- Use medicacion de emergencia sin consentimiento solo ante amenaza extrema e inmediata de seguridad con participacion de proveedor/supervision y documentacion explicita de informacion entregada y respuesta del cliente.
- Use aislamiento/sujecion solo para seguridad de emergencia con ordenes requeridas y monitoreo continuo.
- Si la escalada continua pese a desescalada verbal, desenganche de forma segura y convoque apoyo inmediato de equipo/seguridad segun politica.
- Si parece probable una intervencion restrictiva, asigne un lider de personal para instrucciones y haga prebriefing de roles antes del abordaje manual.
- Cuando participe el personal de seguridad, mantenga acciones de cuidado del cliente bajo direccion de enfermeria y use claridad de roles preplanificada para reducir conflicto terapeutico.
- Documente de inmediato nivel de riesgo de violencia y un plan colaborativo de intervencion, y luego notifique a proveedor/equipo para el flujo legal y de seguridad requerido.
- Realice retroalimentacion estructurada despues de incidentes para apoyar recuperacion del personal, prevencion de PTSD/agotamiento profesional, aprendizaje del sistema y revision de perspectiva del cliente.
- Participe en capacitacion institucional de prevencion de violencia, flujos de reporte de amenazas y simulacros de respuesta interequipos.
- Use rutas formales de activacion de emergencia conductual (por ejemplo BERT o respuesta equivalente de equipo) cuando esten disponibles para contencion multidisciplinaria oportuna.
- Use herramientas de valoracion de riesgo de violencia al ingreso y repita en intervalos definidos (con frecuencia diario) para mejorar prediccion de corto plazo y consistencia de comunicacion del equipo.
- Refuerce una estrategia multifacetica de violencia laboral: politica preventiva, capacitacion del personal, desescalada comunicativa y acceso a apoyo posterior al incidente.
- En atencion domiciliaria o traslados comunitarios, aplique protocolos de seguridad en campo: revise informacion disponible de riesgo de violencia, use apoyo de pareja entrenada en visitas de alto riesgo, lleve dispositivos de comunicacion cargados, mantenga reportes de ubicacion y use palabras clave de emergencia preacordadas.
- En entornos de emergencia, mantenga alto indice de sospecha de acceso a armas en clientes activamente violentos y priorice distancia, acceso a salida y apoyo inmediato de equipo/seguridad.
- Active rutas de reporte obligatorio y contacte a Child Protective Services (o agencia equivalente) cuando se sospeche negligencia/abuso infantil segun jurisdiccion y politica.
- Despues del reporte de abuso infantil, apoye rutas de seguimiento informadas por trauma (por ejemplo entrevista forense en centro de abogacia infantil, valoracion medica pediatrica y derivacion a psicoterapia centrada en trauma como TF-CBT).
- Coordine respuesta multidisciplinaria de proteccion infantil (salud, salud mental, trabajo social, fuerzas del orden y educacion) y alinee planes con etapa del desarrollo y contexto cultural.
- Active rutas de reporte obligatorio para sospecha de abuso/negligencia en adultos mayores y abuso de adultos en riesgo segun jurisdiccion y politica.
- Aplique prevencion de violencia familiar en niveles primario, secundario y terciario: fortalecer apoyos sociales/economicos, tamizar temprano grupos de alto riesgo y coordinar recursos de refugio/proteccion tras dano identificado.
- Para riesgo inminente de violencia comunitaria/social, escale a fuerzas del orden o rutas de emergencia segun politica mientras apoya acciones protectoras inmediatas.
- Use herramientas de tamizaje ajustadas al contexto (por ejemplo herramientas de peligro urgente para amenaza IPV inmediata y herramientas centradas en ACE para historia de trauma cronico) para guiar planificacion de seguimiento.
- Brinde ensenanza preventiva apropiada por edad sobre relaciones saludables, consentimiento y alertas de acoso para adolescentes y cuidadores.
- Para planes escolares de bullying, oriente estrategias de nino/cuidador: evitar puntos de riesgo conocidos, acercarse a adultos de confianza, usar frases de limite calmadas y asertivas cuando sea seguro, y coordinar con escuela/familias para planificacion de respuesta conjunta.
- Despues de incidentes disruptivos en entornos juveniles, use pasos simples de restitucion (por ejemplo reparar desorden o disculparse) para reforzar rendicion de cuentas y practica de habilidades.
- Brinde consejeria no juzgadora y vinculacion con recursos para poblaciones de alto riesgo, incluidos veteranos, pacientes embarazadas y pacientes con barreras de acceso social.
Dano por sobreuso de restriccion
Escalar rapidamente a aislamiento/sujecion sin intentos adecuados menos restrictivos aumenta trauma y riesgo legal.
Farmacologia
La medicacion PRN puede prevenir progresion hacia violencia cuando se administra en etapas tempranas de agitacion. Las responsabilidades de enfermeria incluyen explicacion informada, monitoreo de trayectoria de efecto y documentacion de indicacion, respuesta y seguimiento de seguridad.
Aplicacion del juicio clinico
Escenario clinico
Un cliente empieza a caminar de un lado a otro, gritar y cerrar los punos durante horario de visitas mientras aumenta el ruido en la unidad.
- Reconocer indicios: Hay signos de escalada y desencadenantes ambientales.
- Analizar indicios: Es posible progresion a agresion fisica sin intervencion inmediata.
- Priorizar hipotesis: La prioridad es desescalada rapida y reduccion de estimulos.
- Generar soluciones: Trasladar a area tranquila, validar malestar y ofrecer opcion de afrontamiento con apoyo PRN.
- Actuar: Implementar plan menos restrictivo y activar respaldo de equipo si aumenta el riesgo.
- Evaluar resultados: Confirmar desescalada, actualizar plan de prevencion de desencadenantes y realizar retroalimentacion del equipo.
Conceptos relacionados
- enojo, abuso y violencia - Amplia mecanismos de riesgo de agresion y ciclo de abuso.
- cuidado ante abuso y agresion sexual - Complementa respuesta a abuso sexual y seguimiento de cuidado informado por trauma.
- sujeciones y alternativas a la sujecion - Detalla jerarquia de intervencion restrictiva y salvaguardas.
- cuidado informado por trauma - Apoya practica de seguridad no coercitiva y que preserva dignidad.
- situaciones de emergencia y respuesta rapida - Alinea escalamiento con flujos de respuesta urgente.
- participacion del cliente - Usa planes preventivos colaborativos para reducir incidentes recurrentes.