Sistema Tegumentario
Puntos Clave
- El sistema tegumentario protege contra lesión, infección y pérdida de líquidos.
- Las estructuras centrales incluyen piel, cabello y uñas con funciones de barrera en capas y función sensorial.
- El sistema tegumentario es el sistema de órganos más grande del cuerpo.
- Los hallazgos cutáneos pueden señalar disfunción en otros sistemas corporales (por ejemplo cianosis con perfusión inadecuada).
- El deterioro de integridad cutánea puede comprometer capas superficiales de piel o tejidos más profundos, con diferentes necesidades de escalamiento.
- La piel envejecida es más delgada y frágil, lo que incrementa riesgo de desgarros y lesiones por presión.
- Las prioridades preventivas de CNA incluyen control de humedad, alivio de presión y reducción de fricción/cizallamiento.
Fisiopatología
El sistema tegumentario incluye la piel y estructuras asociadas que forman una barrera protectora. Las tres capas principales de la piel son epidermis (superficie protectora externa), dermis (capa de soporte vascular y sensorial que contiene folículos y glándulas), e hipodermis o capa subcutánea (acolchado e aislamiento rico en tejido adiposo).
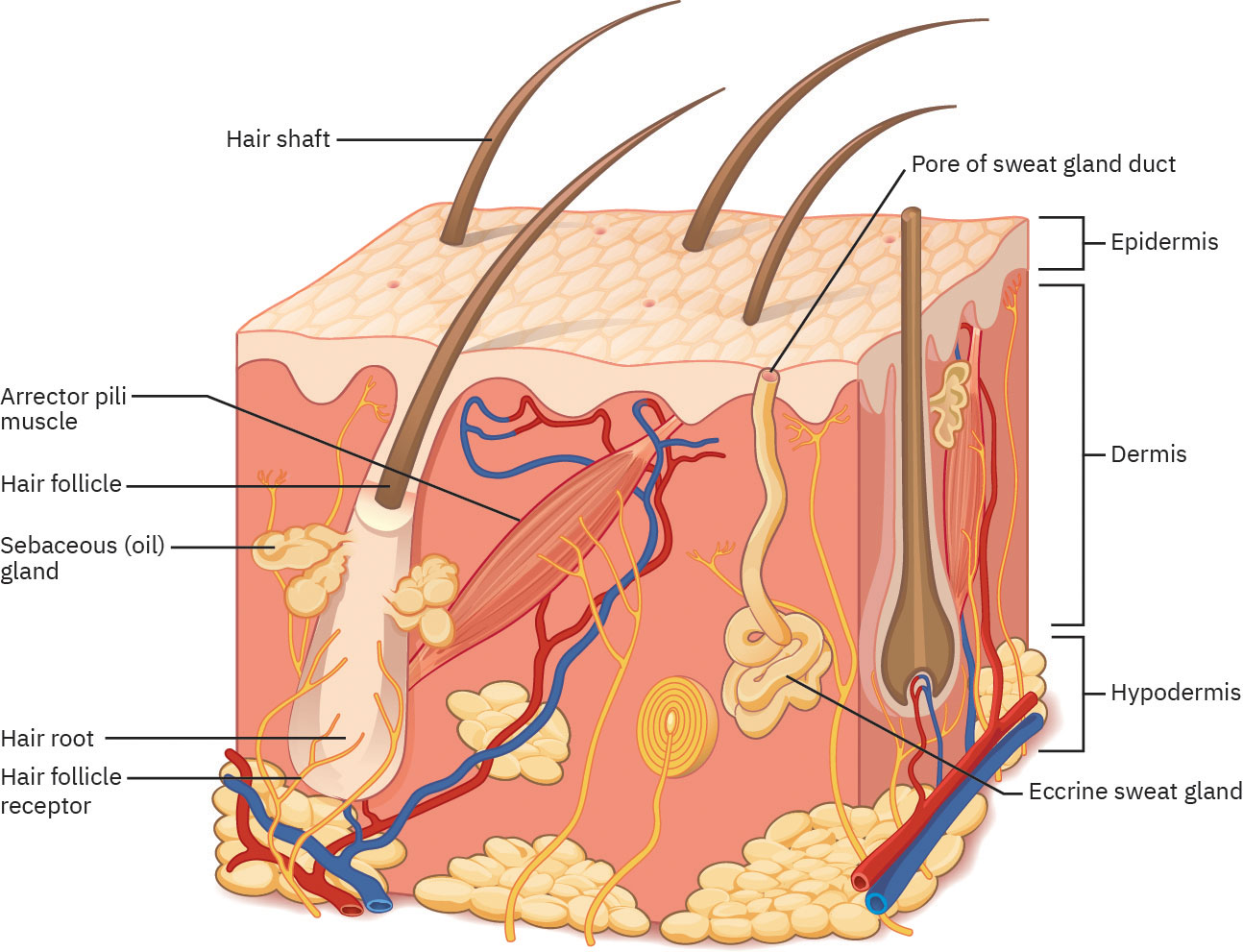 Illustration reference: OpenStax Clinical Nursing Skills Ch.21.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.21.1.
La epidermis es una barrera epitelial delgada que protege tejidos profundos de pérdida de agua, trauma mecánico y químico, exposición a microorganismos y lesión ultravioleta. La mayoría de sitios corporales tienen cuatro estratos epidérmicos, mientras palmas y plantas tienen cinco (incluyendo estrato lúcido). Los estratos epidérmicos de profundo a superficial son estrato basal, espinoso, granuloso, lúcido (piel gruesa) y córneo. Los melanocitos del estrato basal producen melanina que ayuda a proteger queratinocitos y terminaciones nerviosas superficiales de lesión ultravioleta y contribuye al color de la piel. Los queratinocitos producen queratina, una proteína estructural hidrorrepelente que refuerza la función de barrera. La expresión del color de la piel está determinada por melanina, caroteno y hemoglobina, y la agrupación localizada de melanocitos puede presentarse como pecas. Tras una nueva exposición ultravioleta, la síntesis de melanina aumenta durante varios días y comúnmente alcanza su pico alrededor de 10 días, por lo que la exposición solar temprana aún puede producir quemadura antes de desarrollarse la protección pigmentaria máxima. Las células de Merkel en el estrato basal apoyan la sensación de tacto ligero, y las células de Langerhans en el estrato espinoso apoyan la vigilancia inmune de primera línea; el marco fisiológico también identifica una vía de origen en médula ósea para estas células presentadoras de antígeno. En el estrato granuloso, la formación de barrera rica en glicolípidos y la queratinización reducen la pérdida transepidérmica de agua. El estrato córneo es la capa epidérmica más gruesa (aproximadamente tres cuartas partes del grosor epidérmico) y contribuye a la defensa antimicrobiana del huésped mediante péptidos de barrera.
La epidermis incluye aberturas de conductos sudoríparos y el tallo piloso visible. La dermis contiene folículos pilosos, glándulas sebáceas, vasos sanguíneos, glándulas sudoríparas y terminaciones nerviosas. Debajo de la hipodermis se encuentran estructuras profundas como músculo, ligamentos y tendones. Las glándulas tegumentarias son estructuras exocrinas que liberan secreciones por conductos hacia superficies epiteliales, a diferencia de glándulas endocrinas que liberan hormonas directamente al torrente sanguíneo. La dermis tiene una capa papilar superficial y una capa reticular profunda. Juntas aportan soporte vascular, sensibilidad de dolor/tacto, termorregulación, soporte estructural de colágeno y entrega de nutrientes a la epidermis. Las glándulas sebáceas están presentes en la mayor parte de la piel (excepto palmas y plantas) y secretan sebo que ayuda a impermeabilizar piel y cabello. Las glándulas ecrinas están ampliamente distribuidas y apoyan pérdida de calor por evaporación del sudor, mientras que las glándulas apocrinas (axila, periné, areola) se vuelven más activas tras la pubertad y pueden secretar sudor lechoso. El sudor ecrino es hipotónico e incluye agua, cloruro de sodio, trazas de desechos metabólicos, anticuerpos y péptidos antimicrobianos (por ejemplo dermcidina), lo que añade valor de defensa de barrera más allá del enfriamiento. Las secreciones apocrinas contienen componentes orgánicos más espesos que son más propensos a descomposición bacteriana y olor. La hipodermis ancla la piel al tejido subyacente, amortigua frente a trauma, almacena reservas importantes de grasa (aproximadamente la mitad de las células adiposas del cuerpo) y apoya el transporte vascular-linfático. La función cutánea también tiene impacto psicosocial porque la apariencia visible de la piel influye en autoimagen e interacción social. La contracción del músculo erector del pelo produce piloerección (piel de gallina) como parte de la respuesta simpática de lucha o huida y de un esfuerzo limitado de conservación de calor.
El cabello se forma a partir de células queratinizadas. La raíz del cabello dentro del folículo es la porción viva, mientras que el tallo sobre la piel no está vivo. Los folículos pilosos se distribuyen en casi toda la superficie corporal excepto mucosas, labios, palmas y plantas. La inervación del plexo de raíz pilosa perifolicular hace que el cabello sea altamente sensible al movimiento ambiental ligero y al contacto.
Las uñas son estructuras duras queratinizadas que apoyan protección de la punta de los dedos, sensibilidad y función de tareas finas. La anatomía básica incluye raíz, lámina y borde libre con lecho ungueal de soporte y pliegues circundantes.
Con envejecimiento y enfermedad crónica, disminuyen grosor y elasticidad dérmicos, reduciendo tolerancia a presión, humedad y fricción. La reducción de producción de aceite y sudor aumenta riesgo de fisuras por piel seca y prurito y debilita termorregulación, elevando vulnerabilidad a enfermedad por calor. Los cambios en el patrón de melanina pueden producir pigmentación desigual con áreas focales hiperpigmentadas o hipopigmentadas. La degeneración de fibras elásticas y redistribución adiposa pueden aumentar arrugas y flacidez, y la reducción del retroceso cutáneo puede manifestarse como turgor en tienda que también puede señalar deshidratación cuando persiste. La disminución relacionada con la edad de la actividad mitótica epidérmica enlentece la cicatrización y contribuye a menor sensibilidad a presión/dolor, y la cicatrización en adultos mayores puede ser hasta aproximadamente cuatro veces más lenta que en adultos jóvenes.
En lactantes y niños pequeños, la termorregulación y la madurez de barrera están incompletas. La piel infantil es más delgada, menos pigmentada y está más laxamente unida en la interfaz dermoepidérmica, con menor aislamiento subcutáneo y mayor permeabilidad; esto aumenta pérdida de calor, riesgo de lesión por fricción/ampollas, vulnerabilidad UV y absorción de sustancias tópicas. En recién nacidos prematuros, la unión dermoepidérmica es más débil e incluye menores reservas de colágeno, agua y melanina, lo que incrementa fragilidad y riesgo de infección. Las glándulas sebáceas están presentes en niños, pero permanecen relativamente inactivas hasta la pubertad.
La presión sostenida sobre prominencias óseas deteriora la perfusión y puede causar lesión tisular localizada. El cizallamiento y la fricción aceleran la separación epidérmica y los desgarros cutáneos.
La absorción cutánea tiene implicaciones directas para medicamentos y toxinas: las terapias transdérmicas pueden producir efectos locales/sistémicos (por ejemplo escopolamina, estrógeno/testosterona, nicotina, opioides/anticonceptivos seleccionados), y la exposición accidental por contacto puede ocurrir sin protección de barrera. Para fármacos transdérmicos de alto riesgo (por ejemplo fentanilo), usa guantes y precauciones de contacto porque la absorción dérmica no intencionada puede causar daño. La eliminación cutánea por sudoración elimina agua, electrolitos y pequeños desechos nitrogenados (por ejemplo urea, ácido úrico, amoníaco) mientras apoya balance térmico. La síntesis de vitamina D iniciada en piel comienza con conversión UV del 7-dehidrocolesterol a colecalciferol, seguida por hidroxilación hepática y renal a calcitriol activo. Existe variación poblacional en actividad de glándulas sudoríparas, patrones de olor corporal, distribución de melanina y respuesta de aclimatación al calor.
Debido a que la lesión cutánea incrementa riesgo de infección e inmovilidad, el cuidado diario enfocado en prevención es esencial.
Clasificación
- Función de barrera: Protección contra patógenos, trauma y desequilibrio de líquidos.
- Dominio de función fisiológica: Protección, termorregulación, sensación, absorción/eliminación y apoyo de síntesis de vitamina D.
- Anatomía en capas: Epidermis, dermis e hipodermis apoyan funciones distintas de protección, sensación y amortiguación.
- Estructuras accesorias: Cabello y uñas contribuyen a aislamiento, sensación, protección y soporte funcional.
- Eje diagnóstico de integridad: Integridad cutánea y tisular deteriorada diferencia lesión de capas cutáneas superficiales de lesión tisular profunda.
- Riesgo relacionado con presión: Lesión tisular por compresión prolongada y cizallamiento.
- Riesgo asociado a humedad: Maceración por incontinencia o sudoración.
- Vulnerabilidad por envejecimiento: Piel delgada y frágil con reserva de cicatrización reducida.
Valoración de Enfermería
Enfoque NCLEX
Las prioridades incluyen reconocimiento temprano de eritema no blanqueable y estrategias preventivas para residentes de alto riesgo.
- Inspecciona prominencias óseas y pliegues cutáneos en busca de enrojecimiento, deterioro, daño por humedad o desgarros.
- En flujos hospitalarios, completa y documenta valoración cutánea integral basal dentro de aproximadamente 24 horas del ingreso, luego continúa reevaluación seriada según estado/política.
- Incluye zonas de inspección de alto riesgo: prominencias óseas, pliegues/periné, espacios entre dedos de manos/pies y piel bajo dispositivos médicos removibles.
- Distingue hallazgos de patrón de perfusión que aumentan riesgo de lesión tisular:
- patrón arterial: piel fría/pálida, dolor con esfuerzo, tendencia a úlcera isquémica
- patrón venoso: edema, piel marrón coriácea en pierna distal, tendencia a úlcera exudativa
- Adapta la valoración de color cutáneo a pigmentación basal; en piel oscura, evalúa mucosas (por ejemplo encías/conjuntiva palpebral) al tamizar palidez.
- Para tamizaje de ictericia en distintos tonos de piel, inspecciona esclerótica y paladar duro además del color cutáneo general; reporta ictericia de inicio nuevo con prontitud.
- Reconoce diferencias de patrón de pigmentación entre tonos de piel; la piel oscura puede mostrar hiperpigmentación posinflamatoria, tendencia queloide y otros cambios pigmentarios no malignos.
- En piel oscura, incluye reconocimiento de patrones para dermatosis papulosa nigra, vitiligo, descamación tipo pitiriasis y presentaciones de piel seca/pérdida de cabello al diferenciar variación normal de patología.
- Valora limitaciones de movilidad que aumentan duración de presión.
- Identifica fuentes de fricción/cizallamiento durante reposicionamiento y transferencias.
- Valora déficits sensoriales (por ejemplo neuropatía diabética) y refuerza inspección diaria de pies para trauma no reconocido.
- En recién nacidos y lactantes, tamiza tanto pérdida de calor como sobrecalentamiento; la desregulación térmica puede presentarse como piel enrojecida/cálida, sarpullido por calor, cabello húmedo/sudoración, taquicardia, taquipnea, irritabilidad, letargo o falta de respuesta.
- En lactantes, espera variantes cutáneas neonatales benignas (por ejemplo erupciones transitorias tipo acné y textura neonatal temprana relativamente áspera), pero escala cambios inflamatorios/infecciosos progresivos.
- Usa consejería de seguridad térmica infantil: evitar sobreabrigar/almohadillas térmicas, favorecer ventilación y objetivo de temperatura ambiental cerca de 68 a 72 grados F (20 a 22 grados C).
- En grupos pediátricos y adolescentes, tamiza riesgo de lesión cutánea relacionada con actividad y problemas infecciosos cutáneos comunes en edad escolar (por ejemplo piojos de la cabeza, impetigo, escabiosis, infeccion por tina, varicela) preservando autonomía apropiada para la edad en la enseñanza.
- En etapas prepuberal y adolescente, reevalúa cambios de producción de sebo porque el aumento de actividad sebácea incrementa patrones propensos al acné.
- Si hay manchas rojas difusas tipo exantema, realiza valoración de blanqueamiento; petequias o púrpura no blanqueables requieren notificación urgente al proveedor.
- Incluye valoración de relleno capilar en lechos ungueales cuando exista preocupación de perfusión; se espera retorno rápido (comúnmente dentro de aproximadamente 2 segundos), mientras el retraso persistente (por ejemplo >3 segundos) requiere revisión de escalamiento.
- Usa turgor cutáneo con cautela para tamizaje de deshidratación, especialmente en adultos mayores donde la pérdida de elasticidad por edad reduce fiabilidad.
- Si hay edema, diferencia edema con fóvea del no fóvea y gradúa severidad con fóvea por profundidad y tiempo de rebote (1+ a 4+) para seguir progresión.
- Para inflamación unilateral de extremidad con linfedema conocido o sospechado, protege la extremidad de constricción/trauma evitable y sigue restricciones de alerta de extremidad (por ejemplo evitar manguitos de presión arterial en la extremidad afectada cuando esté indicado).
- Trata patrones inusuales de distribución de hematomas o quemaduras como posibles indicadores de abuso/neglect que requieren escalamiento y reporte según política.
- Diferencia melanocitosis dérmica de hematomas en lactantes: parches congénitos azul-gris suelen ser no blanqueables y comúnmente se atenúan con el tiempo.
- Para pacientes con deterioro cognitivo, simplifica la educación de revisión cutánea, involucra cuidadores y usa comunicación apropiada al desarrollo durante la valoración.
- Ajusta estilo de comunicación y pasos del examen al nivel del desarrollo (por ejemplo examen de lactante en regazo del cuidador versus interacción directa con escolares/adolescentes) para mejorar confiabilidad y participación en la valoración.
- Reporta de forma temprana cambios cutáneos al personal de enfermería para intervención oportuna.
Intervenciones de Enfermería
- Reposiciona a residentes dependientes según horario y descarga puntos de presión.
- Mantén piel limpia, seca y protegida después de episodios de incontinencia.
- Apoya hidratación/nutrición y humectación regular de piel seca, manteniendo pliegues cutáneos limpios y completamente secos.
- En el cuidado inmediato del recién nacido, reduce pérdida de calor con secado completo tras nacimiento/baño, mantas/gorros precalentados, evitar corrientes de aire y apoyo piel con piel cuando esté estable.
- Para lactantes y niños dependientes, enseña a cuidadores rutinas de protección (uñas recortadas o mitones, baño tibio y reporte oportuno de exantema/lesiones).
- Refuerza precauciones de absorción cutánea en lactantes (por ejemplo evitar productos tópicos no esenciales en lactantes pequeños y usar guías apropiadas para la edad para productos solares/cutáneos).
- Usa técnicas con sábana elevadora en lugar de arrastrar para reducir cizallamiento.
- Alisa la ropa de cama y evita arrugas bajo áreas de presión.
- Implementa superficies de alivio de presión y dispositivos de soporte según indicación.
Riesgo de Lesión Evitable
Omitir reposicionamiento, no controlar humedad o manipular de forma brusca puede causar deterioro cutáneo prevenible y complicaciones.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| topical-skin-protectants(Protectores cutáneos tópicos) | Cremas de barrera | Aplicar según plan de cuidados para reducir riesgo de daño asociado a humedad. |
| [antibiotics] | Entornos de tratamiento de infección cutánea | El reporte temprano de cambios cutáneos apoya el escalamiento oportuno del tratamiento. |
Aplicación del Juicio Clínico
Escenario Clínico
Un residente postrado en cama con incontinencia desarrolla enrojecimiento persistente de talón e irritación por humedad en sacro.
- Reconocer indicios: Precursores de lesión por presión y por humedad.
- Analizar indicios: El plan preventivo actual es insuficiente para el nivel de riesgo.
- Priorizar hipotesis: La prioridad inmediata es descarga de presión y control de humedad.
- Generar soluciones: Aumentar confiabilidad del reposicionamiento, elevar talones, aplicar cuidado de barrera y mejorar el alisado de ropa de cama.
- Tomar accion: Implementar intervenciones y reportar hallazgos a enfermería.
- Evaluar resultados: La integridad cutánea se estabiliza sin progresar a lesión abierta.
Conceptos Relacionados
- Movilización y posicionamiento de pacientes - La técnica de reposicionamiento afecta directamente el riesgo de cizallamiento y presión.
- Integridad cutánea y tisular deteriorada - Proporciona distinción de profundidad alineada con NANDA y factores de alto riesgo para cicatrización.
- Complicaciones de la inmovilidad - La inmovilidad aumenta la vulnerabilidad al deterioro cutáneo.
- Tendido de cama ocupada - El manejo de ropa de cama influye en exposición a humedad y fricción.
- Mecánica corporal y uso seguro de equipos - La movilización segura reduce trauma cutáneo durante el movimiento.
- Documentación y reporte de datos - La documentación objetiva de cambios cutáneos apoya el escalamiento oportuno de cuidados.
- Infección por tiña - Reconocimiento y prevención de patrones cutáneos fúngicos comunes en pediatría y adolescencia.
- Varicela - Patrón de exantema vesicular pediátrico contagioso con prioridades de aislamiento y tamizaje de complicaciones.
Autoevaluación
- ¿Qué acciones de cuidado diario reducen más el riesgo de lesión por presión?
- ¿Por qué el cizallamiento causa daño tisular más profundo incluso cuando la piel parece intacta al inicio?
- ¿Qué hallazgos deben reportarse de inmediato para escalamiento de integridad cutánea?