臨床交接溝通框架(ISBAR)
關鍵重點
- ISBAR 可標準化團隊間緊急與常規臨床溝通。
- 順序為引言(Introduction)、現況(Situation)、背景(Background)、評估(Assessment)、建議(Recommendation)。
- 結構化交接可減少遺漏並支持更快形成共享理解。
- ISBAR 適用於交接班報告、跨病房轉運與升級溝通電話。
- 跨專業更新應優先採用精簡且臨床相關語言,以減少治療延遲。
- 該助記法易於記憶,可在緊急溝通中維持需立即關注事項的可見性。
- 加入覆述核對(readback,ISBARR)可在高風險轉運中提升交接可靠性。
- ISBARR 與 QSEN 團隊協作能力及美國聯合委員會(The Joint Commission)以溝通為重點的病人安全目標一致。
- I-PASS 可作為跨專業交接的補充結構,尤其適用於需要接收方明確綜合回饋的情境。
- 在維護隱私防護前提下,床邊且包含病人參與的交接可提升連續性、安全性及護病滿意度。
- 交接溝通不足被公認為嚴重傷害風險,因此標準化結構與覆述核對(readback)是核心安全控制。
- 交接是即時「責任轉移與接收」,不只是單向資訊回報。
- 轉運報告應以目的地需求為導向,使接收團隊獲得與該病情嚴重度最可執行的資料。
- 圍術期交接應明確確認病人核對的術式/側別、術者部位標記及過敏反應特徵,以降低錯誤部位風險。
- 在急診創傷路徑中,應將 EMS 到院前更新與床邊 ISBAR 交接結合,以減少準備與轉運遺漏。
所需設備
- 最新病人病歷與目前生命徵象/檢驗趨勢
- 單位交接模板或 ISBAR 提示卡
- 用於落實建議項目的升級聯絡路徑
操作步驟
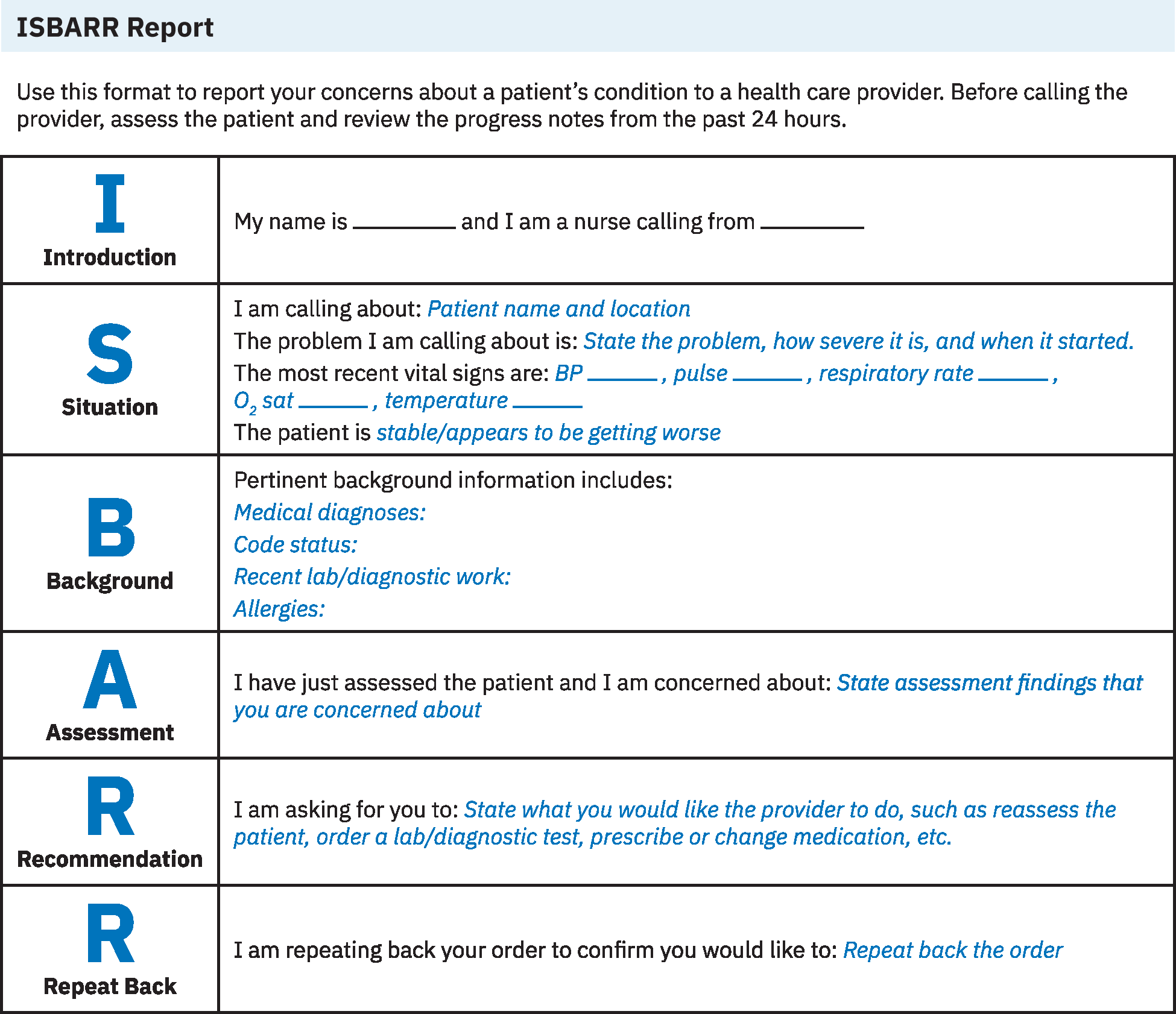 Illustration reference: OpenStax Fundamentals of Nursing Ch.8.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.8.2.
- 引言(Introduction): 說明您的身分、角色、科室及病人識別資訊。
- 現況(Situation): 說明本次溝通的即時原因、緊急程度、目前狀態及近期生命徵象趨勢。
- 背景(Background): 簡要提供相關病史、入院背景、急救等級、過敏史、近期介入及關鍵檢驗/診斷結果。
- 評估(Assessment): 以客觀與主觀線索回報目前臨床判斷。
- 建議(Recommendation): 明確提出所需行動、時間要求及病情惡化時的應對預案。
- 確認照護責任已完成交接與接收,並請接收方覆述關鍵計畫要素。
- 對高風險轉運細節(急救等級、管路、傷口、待完成任務)增加明確覆述核對(readback)確認。
- 對口頭醫師醫囑執行完整閉環:覆述醫囑、執行操作,再回報執行完成。
- 升級溝通電話前完成預呼準備:直接病人評估、目前醫囑/流程複核、近期醫師與護理紀錄複核,以及必要時與護理長討論。
- 撥打前應立即可用高價值資料(入院診斷/日期、急救等級、過敏、近期生命徵象/檢驗、目前藥物/靜脈輸液,以及使用時的氧氣治療裝置/流量)。
- 電話溝通規劃中應清楚表述預期結果/請求,並於通話後立即記錄聯絡對象、準確通話時間與共享/接收資訊摘要。
- 入院相關交接中,應明確標註入院時既存問題(例如既有壓傷或皮膚傷口)及法定決策代理人狀態,以避免安全、文書與給付錯誤。
- 跨機構轉運且病歷系統不同步時,應明確覆述關鍵管線/引流/傷口/在行治療,不可假設接收團隊可存取原 EHR。
- 若單位使用 I-PASS,應核實病情嚴重度、病人摘要、行動清單、情境意識/預案以及接收方綜合回饋。
- 班次間床邊交接應在即時狀態下包含病人、交班護理師與接班護理師;僅在病人許可且符合 HIPAA 安全設定時納入家屬。
- 在床邊交接評估交換中,應包含頭到腳基線發現、目前管線/管路/引流以及近期藥物、檢驗、診斷與治療變化。
- 在結構化交接中,確保最低關鍵內容轉移:發送方聯絡資訊、病情嚴重度框定、簡明住院過程摘要、待辦清單、預案、過敏史、急救等級、用藥清單、近期檢驗及近期生命徵象。
- 記錄交接內容、請求行動與回應時間軸。
- PACU 轉入住院病房時,應包含最低資料集:完整身分資訊(含病歷號)、急救等級與過敏、術式及麻醉類型/時長、目前生命徵象趨勢、靜脈藥物/液體與血液製品、尿量、引流量、切口/敷料狀態、術中併發症、基線與目前定向力/意識水平對比、活動限制、語言/感官支持需求、家屬/決策代理人背景、待完成檢驗/操作,以及目前低血紅素或血流動力學管理計畫。
- 跨機構轉運時,使用接收機構清單要求,並發送超出單位內交接最低項目的擴展連續照護細節。
- 術前轉入手術室時,與病人及接收護理師共同核對:完整身分資訊、術式與側別、知情同意一致性、術者部位標記、過敏腕帶/反應症狀,以及適用時隨行家屬聯絡方式。
- PACU 出院或病房轉運電話中,應明確回報準備就緒標準狀態:生命徵象穩定、疼痛控制有效、意識/定向恢復至基線、排尿狀態及安全活動計畫。
- 急診創傷接收中,將 EMS 到院前簡報整合進早期 ISBAR 準備,並於穩定後完成更完整的二次評估交接。
- 若本地缺乏明確專科服務(例如燒傷、腦中風或母嬰新生兒專科照護),應使用 ISBAR 協調及時升級與轉運至適當機構。
常見錯誤
- 無結構敘述且缺少建議項,會導致行動延遲。
- 漏報關鍵背景風險,會造成臨床背景不完整。
- 未進行閉環確認,會使交接節點易誤解。
- 跳過接收方綜合覆述,會導致計畫未驗證且交接錯誤風險更高。
- 未記錄交接與請求事項,會削弱責任追蹤。
- 交接不足可導致嚴重傷害事件(例如治療延遲、跌倒、用藥錯誤與錯誤部位事件)。
相關內容
- 評估階段的照護連續性 - ISBAR 支持安全照護過渡。
- ANA 護理紀錄原則 - 交接品質依賴準確來源資料。
- 來源導向與問題導向紀錄流程 - 紀錄結構會影響交接清晰度。
- 護理領導力特質與勝任力 - 領導行為驅動過渡期可靠團隊溝通。